经皮经肝胆囊穿刺引流联合腹腔镜下左侧入路胆囊切除治疗急性重症胆囊炎老年患者的临床疗效*
张军,刘养岁,张昕辉,李欢送,齐敦峰
(徐州市中心医院肝胆外科,江苏徐州 221009)
急性重症胆囊炎是普外科常见的急腹症,因老年患者疼痛不敏感和应激反应较差,临床表现不典型,早期诊断较困难,大多数患者出现症状时病情已较为严重,且老年患者常合并高血压、糖尿病、冠心病和肺部疾病等内科基础病,临床治疗效果差,并发症发生率及死亡率均较高[1-4]。如果行急诊手术,术中胆囊三角及肝门区水肿粘连较重,极易发生大出血及胆管损伤;即使行单纯的胆囊造瘘手术,也有部分患者难以承受手术及麻醉风险。彩超引导下行经皮经肝胆囊穿刺引流(pereutaneous transhepatic gallbladder drainage,PTGD)治疗急性重症胆囊炎,可有效改善临床症状。此方法具有创伤小和恢复快等特点[5-8],但不能解决根本,需待胆囊周围炎症消退后择期行胆囊切除术。择期胆囊切除时,胆囊三角及其周围仍会有粘连水肿,与周围组织分辨不清,分离时易出血,常规分离胆囊三角和胆囊动脉主干技术可能发生不可控的动脉主干出血及胆道损伤[7-8]。有文献[9-10]报道,慢性胆囊炎或轻型急性胆囊炎行腹腔镜左侧入路胆囊切除术,能够减少术中出血量,避免胆道损伤,已取得了良好的临床效果,但鲜有将该方法应用到急性重症胆囊炎老年患者中的报道。笔者在急性重症胆囊炎老年患者中先应用PTGD缓解急性临床症状,观察患者炎症消退后,再行腹腔镜下左侧入路胆囊切除术,减少了出血及胆瘘等并发症的发生,促进患者康复,取得了良好的治疗效果。现报道如下:
1 资料和方法
1.1 一般资料
选取2016年10月-2019年12月在本院住院并接受治疗的急性重症胆囊炎老年患者80 例。其中,男45 例,女35 例;年龄65~84 岁,平均(68.4±9.3)岁;患者均不宜行急诊手术。急性重症胆囊炎诊断标准[11]:①急性发作右上腹剧痛,伴压痛、反跳痛,Murphy 征阳性; ②体温>37.5℃, 白细胞计数>18×109/L;③B 超或CT 提示:胆囊结石,胆囊壁厚>4 mm,呈“双边征”,周围炎性渗出改变;④伴有严重冠心病、高血压或糖尿病而影响手术者。合并疾病:糖尿病25 例,高血压40 例,冠心病28 例,肺部疾病29例。所有患者均已签署手术知情同意书。本研究获得徐州市中心医院伦理委员会审批通过。
1.2 纳入标准
①病程超过72 h[本组患者平均病程(106.0±9.1)h],保守治疗无法缓解病情者;②CT 或彩超提示:胆囊体积明显偏大,压力过高,胆囊壁水肿增厚,周围炎症水肿及粘连(图1);③伴有内科基础疾病不允许立即手术者。
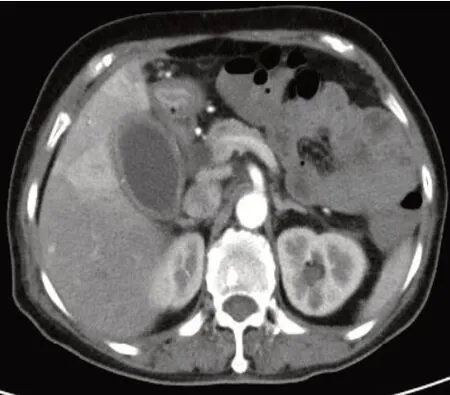
图1 术前CT检查Fig.1 Preoperative CT examination
1.3 排除标准
①起病时间较短、无手术麻醉禁忌,可行急诊手术者;②保守治疗后症状较快缓解者;③CT 或彩超提示胆囊炎症水肿及周围渗出均较轻;④合并胆总管结石或严重凝血功能障碍;⑤有PTGD禁忌证者。
1.4 治疗方法
1.4.1 彩超引导下PTGD所有患者取仰卧位,B超定位后选择最短穿刺路径,选定右下胸壁肋间穿刺点,常规消毒铺巾,用2%盐酸利多卡因局麻。在彩超引导下应用6-8 F 猪尾巴导管,在胆囊床上中1/3交界处经肝脏进行穿刺,穿刺过程中避开大血管及胆管,进入胆囊后回抽液体确认,随后退出针芯,再将猪尾巴导管置入4~6 cm,置入后通过B 超观察,确认位置合适后进行固定(图2)。穿刺后监测患者生命体征,给予抗炎、利胆等综合治疗。
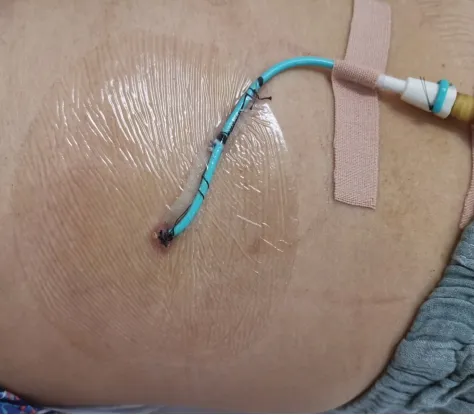
图2 彩超引导下猪尾巴导管胆囊穿刺引流术Fig.2 Gallbladder puncture and drainage with pigtail duct guided by color ultrasound
1.4.2 腹腔镜下左侧入路胆囊切除术术前调整好血压和血糖等一般情况。体位为右侧倾斜30°,在全身麻醉下使用3孔法或4孔法行腹腔镜胆囊切除术,气腹压力为9~12 mmHg。腹腔镜下探查见胆囊及其周围组织仍有较重的粘连和水肿(图3A),先在胆囊管及颈部左侧缘切开浆膜,分离胆囊三角前后组织,显露颈部胆囊管(图3B),清理胆囊动脉主干周围的其他组织,应用生物夹将胆囊管夹闭。提高胆囊壶腹部,采用超声刀或电凝刀对胆囊壁肌层进行分离,在胆囊动脉主干外侧的2 至3 cm 处游离,并切除胆囊(图3C)。
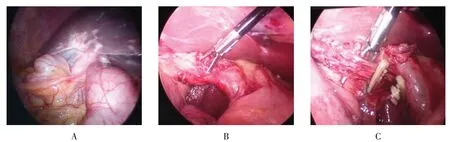
图3 腹腔镜下左侧入路胆囊切除术Fig.3 Laparoscopic left approach cholecystectomy
2 结果
2.1 彩超引导下PTGD相关情况
80例患者均1次置管成功,最开始引流出的均为脓性和脓血性液体。随后,62 例引流液逐渐变为胆汁,18 例一直为少量脓性液体,考虑结石完全堵塞胆囊管。穿刺后所有患者临床症状迅速缓解,右上腹的腹膜炎症状逐渐减轻。患者白细胞及中性粒细胞逐渐降至正常,平均(4.5±2.1)d,未发生与穿刺有关的并发症。30 d~3个月后查彩超或CT见胆囊炎症消退(图4),行腹腔镜下左侧入路胆囊切除术。
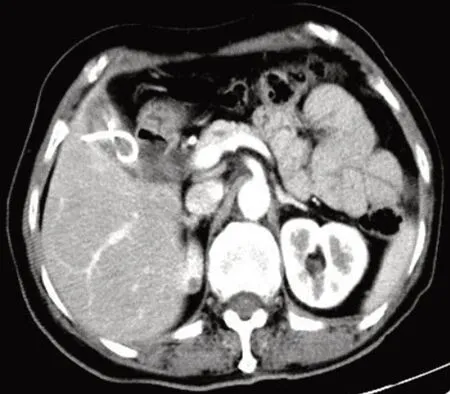
图4 PTGD术后2个月复查CTFig.4 CT was reviewed 2 months after PTGD
2.2 手术相关情况
术中发现胆囊三角仍有轻中度水肿及纤维粘连,与周围组织分界不清,分离较易出血。80 例患者术中出血量30~110 mL,平均(55.0±22.3)mL;手术时间50~180 min,平均(73.0±20.8)min。均未出现胆囊动脉主干破裂出血,无胆管损伤,没有中转开腹,无术后腹腔出血、胆漏和切口感染等并发症发生。术后住院时间3~12 d,平均(6.3±3.2)d。
2.3 术后情况
术后随访2~15个月。其中,1例术后大便每天2至3次,无发热、腹痛和腹胀等不适,给予调整饮食后好转;3例术后肝功能转氨酶稍高,给于口服保肝药物治疗后正常,随访未再增高;4 例术后复查B 超提示:胆总管稍扩张,未见结石及腹腔积液。其余72例无异常。
3 讨论
急性重症胆囊炎老年患者因其应激性和反应性较年轻人轻,疼痛不敏感,一旦出现临床症状,往往病情已经进展到严重阶段,且老年患者常常伴有一些内科基础疾病,或长期服用抗凝药物,需紧急处理和干预[1-3]。除了临床上常规的抗炎、禁食、胃肠减压和解痉等综合治疗外,急诊外科手术也是重要的处理方法之一,包括:开腹胆囊切除、腹腔镜胆囊切除和胆囊造瘘术。但开腹胆囊切除和腹腔镜胆囊切除常因胆囊周围炎症严重,术中无法辨别肝门部组织结构,导致术后并发症较多;即使仅行操作较为简单的胆囊造瘘术,许多老年患者也因合并一些基础疾病而无法承受手术刺激及麻醉风险,死亡率高达6%~20%[4-6]。因此,寻找一种简单、安全、有效的处理方法是外科医师长期探索的目标。彩超引导下PTGD是一种紧急处理老年患者急性重症胆囊炎的方法,在局部麻醉下即可完成操作,避免了麻醉意外,且在彩超引导下能避开肝脏大血管及胆管,操作简单,创伤小,恢复快,特别适用于合并较严重内科基础疾病的患者[7-8,12-15]。本研究中,80 例患者均1 次置管成功,穿刺后所有患者临床症状迅速缓解,右上腹腹膜炎症状逐渐减轻,白细胞及中性粒细胞逐渐降至正常,且未发生与穿刺有关的并发症。与既往的研究结果[12-15]一致,证实:彩超引导下行PTGD,可有效缓解患者临床症状,改善预后。但不能从根本上解决问题,后期胆囊切除仍是必要的。
本研究中,患者先行PTGD,待30 d~3个月后复查CT 及彩超,此时胆囊周围炎症虽然消退,但笔者在行腹腔镜胆囊切除术时,仍发现胆囊三角及其周围有较重的水肿及纤维粘连,与周围组织分界不清,分离较易出血,如果按常规分离胆囊三角和胆囊动脉主干,有可能会发生不可控的动脉出血及胆道损伤[13-15]。有研究[9-10]报道,慢性胆囊炎和轻型急性胆囊炎术中采用腹腔镜左侧入路,能够明显减少术中出血量和胆管损伤。考虑原因为:腹腔镜下左侧入路胆囊切除能够远离肝总管和胆囊动脉主干,从而避免胆囊动脉主干出血和胆管损伤。但鲜有将此序贯法应用到急性重症胆囊炎老年患者中的报道,笔者将此方法应用到急性重症胆囊炎老年患者中,取得了良好的效果。本研究显示:虽然患者术中胆囊三角及其周围组织仍有水肿和纤维粘连,但手术过程中均无胆囊动脉主干破裂出血、胆管损伤,无中转开腹。此方法优化了手术过程,与PTGD 术后行单纯腹腔镜胆囊切除术[13]相比,减少了对胆管的损伤。传统急诊手术下行胆囊切除,虽然可缓解患者痛苦,但常伴有相关术后并发症,严重者还可能引发死亡。PTGD 治疗胆囊炎适用于老年患者,可降低术后并发症发生率,此方法较传统方法的优势在于:创伤小,安全性高,操作快速和感染发生率较低。有研究[14-15]发现,若患者采用保守治疗效果不佳,胆囊体积较大或存在结石嵌顿,采用PTGD可有效治疗上述情况,能缓解病情,但无法根治,后期可配合腹腔镜胆囊切除术治疗。
腹腔镜胆囊切除术后并发症主要为出血、胆管损伤和切口感染[16-17],最严重的并发症为胆管损伤。有研究[18]报道,为急性重症胆囊炎老年患者行急诊手术时,胆管损伤高达23.08%,即使PTGD术后再行腹腔镜胆囊切除术,胆管损伤仍有3.70%,总并发症达22.22%。本研究中,待PTGD 术后30 d~3 个月,胆囊及其周围炎症水肿消退,再行腹腔镜下左侧入路胆囊切除术,所有患者术后均无出血、胆漏、胆管损伤和切口感染。分析本组病例术后无出血的原因,可能为:手术中应用腹腔镜左侧入路技术,不分离胆囊动脉主干,紧靠胆囊肌层离断胆囊动脉分支深支和浅支,此处血管较细,较易止血,应用超声刀和电凝就能有效止血,避免了术后出血。患者术后无胆漏和胆管损伤,考虑原因为:手术中应用腹腔镜左侧入路技术,不分离胆囊三角内组织,仅离断胆囊管,远离了肝总管及肝门,也遵循了“宁伤胆囊,不伤胆管”的原则,避免了胆管损伤。关于PTGD术后延期行腹腔镜下胆囊切除术的时间仍然存在一定争议。但有研究[19]表示,PTGD 术后5~8 周采用腹腔镜胆囊切除术,可减少术后不良反应的发生,若手术时间间隔过长,长时间带引流管会影响患者生活质量;同时胆囊周围因慢性炎症出现致密粘连,会导致胆囊三角解剖困难,从而延长手术时间,增加手术并发症发生风险。本研究的延期手术选择在PTGD 术后30 d~3 个月,且在彩超和CT 提示炎症消退后,再进行手术,有效地减少了术中和术后出血及胆漏等并发症的发生,取得了良好的临床效果,这种处理方法可能更有利于患者康复,但具体情况仍需大量研究进一步明确。
综上所述,彩超引导下行PTGD可有效缓解急性重症胆囊炎老年患者的临床症状,改善患者临床预后,再择期行腹腔镜左侧入路胆囊切除术,可有效减少术中出血及术后并发症,安全可靠,值得临床推广应用。

