清热凉血法治疗小儿过敏性紫癜的效果分析
柴文芝,刘超
邳州市中医院儿科,江苏邳州 221300
过敏性紫癜又称亨-许紫癜,属于超敏反应性毛细血管和细小血管炎,是一种可对机体皮肤、毛细血管及其他器官细小动脉进行侵犯的过敏性血管炎[1]。过敏性紫癜发病后以关节痛、皮肤紫癜、腹痛、尿血、便血等症状为主要表现[2]。现阶段过敏性紫癜已成为常见儿科病症,发病后对患儿身体健康及生活质量存在严重影响,及时采取对症治疗尤为关键[3]。既往临床上针对过敏性紫癜的治疗主要以抗过敏药物、激素类药物、钙剂及维生素等西药进行治疗,但整体疗效有限,且病情易反复,不利于预后[4]。而伴随近几年中医治疗技术的不断发展,其在过敏性紫癜治疗中也发挥了显著价值;中医认为,小儿过敏性紫癜的主要病因病机为外感风热毒邪,腠理浸淫,深入血分,进而导致脉络受损,血溢脉外;或因血不归经所致,因而在病症治疗中应以清热解毒、活血凉血为原则[5]。本研究纳入2019 年5 月—2022 年2 月邳州市中医院儿科收治的50 例小儿过敏性紫癜患儿为研究对象,分析予以清热凉血法治疗的临床效果。现报道如下。
1 资料与方法
1.1 一般资料
便利选择在本院儿科接受治疗的50 例小儿过敏性紫癜患儿为研究对象,采取随机数表法将患儿均分为两组,各25 例。对照组男14 例,女11 例;年龄1~14 岁,平均(8.16±1.89)岁;病程3~12 d,平均(6.15±1.22)d;临床分型为腹型、肾型、单纯皮肤型、混合型各有7、5、9、4 例。观察组男13 例,女12 例;年龄1~14 岁,平均(8.37±1.85)岁;病程3~14 d,平均(6.29±1.30)d;临床分型为腹型、肾型、单纯皮肤型、混合型各有6、6、10、3 例。两组患儿基础信息比较,差异无统计学意义(P>0.05),具有可比性。研究项目获得医学伦理委员会审核及批准。
1.2 纳入与排除标准
纳入标准:①与《儿童过敏性紫癜循证诊治建议解读》[6]中关于小儿过敏性紫癜诊断标准相一致者,且经体征、症状及实验室检验诊断为过敏性紫癜;②患儿年龄≤14 岁;③患儿临床资料完整;④患儿首次确诊为过敏性紫癜;⑤参与研究的患儿家长对研究知情,自愿参与。
排除标准:①合并免疫系统疾病者;②凝血障碍者;③合并其他皮肤疾病者;④合并先天性疾病者;⑤接受过抗炎、免疫抑制剂类药物治疗者;⑥对研究药物过敏者。
1.3 方法
对照组进行常规西药治疗,予以维生素C 片(国药准字H12020171,规格:0.1 g),口服剂量为0.1~0.3 g/d;西咪替丁片(国药准字H31020484,规格:0.2 g),口服剂量为5~10 mg/kg,2~4 次/d;葡萄糖酸钙口服液(国食健字H10910063,规格:10 mL),口服剂量为10 mL/次,3 次/d。持续用药14 d 为1 个疗程。
观察组在上述用药基础上增加清热凉血法干预,选用中药组方犀角地黄汤加减治疗,基本方药包含甘草6 g、连翘6 g、紫草10 g、生地黄10 g、茜草10 g、白茅根10 g、赤芍12 g、牡丹皮15 g、水牛角20 g。辨证论治法如下:针对腹痛者增加白芍15 g;针对血尿者增加大蓟、小蓟各10 g;针对皮肤瘙痒者增加蝉蜕、地肤子各10 g。配伍好后将所有药材以水煎煮后服用,1 剂/d,分为早晚两次服用,持续用药14 d 为1 个疗程。
1.4 观察指标
①临床效果:结合患儿病症改善情况及实验室指标进行评估,以治疗后症状基本消失,实验室检验指标(肾功能、24 h 尿定量蛋白等)恢复正常、无血尿,且14 d 内无复发或新皮疹出现为痊愈;以治疗后症状好转,实验室检测指标正常,但仍有血尿为有效;以治疗后症状及实验室检测指标均无改善,有肉眼血尿存在为无效。总有效率=(治愈例数+有效例数)/总例数×100%。
②症状消失时间:皮肤紫癜、胃肠道不适、关节症状、蛋白尿转阴症状消失时间。
③中医症候积分:参考《中医临床病证诊断疗效标准》[7],从小儿紫癜、大小便、腹痛、脉象、关节肿胀及精神状况等方面进行评估,每项0~3 分,分别对应无症状与症状轻微、中度、重度,总计分0~18分,评分越高症状越严重。
④尿生化指标:治疗前及治疗14 d 后比较两组患儿转铁蛋白(transferrin, TRF)、尿微量白蛋白(albumin, Alb)、β 微球蛋白(β-microglobulin, β-MG)水平。
⑤炎性因子水平:治疗前及治疗14 d 后比较患儿白细胞介素-8(interleukin, IL-8)及C 反应蛋白(C-reactionprotein, CRP)水平。
1.5 统计方法
采用SPSS 24.0 统计学软件对数据进行分析,计量资料经检验符合正态分布,采用(±s)表示,组间差异比较进行t检验,计数资料采用[n(%)]表示,组间差异比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿临床效果比较
观察组总有效率高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患儿临床效果对比[n(%)]Table 1 Comparison of clinical outcomes between the two groups of children[n(%)]
2.2 两组患儿症状消失时间比较
观察组症状消失时间短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患儿症状消失时间对比[(±s),d]Table 2 Comparison of time to disappearance of symptoms between the two groups of children[(±s),d]
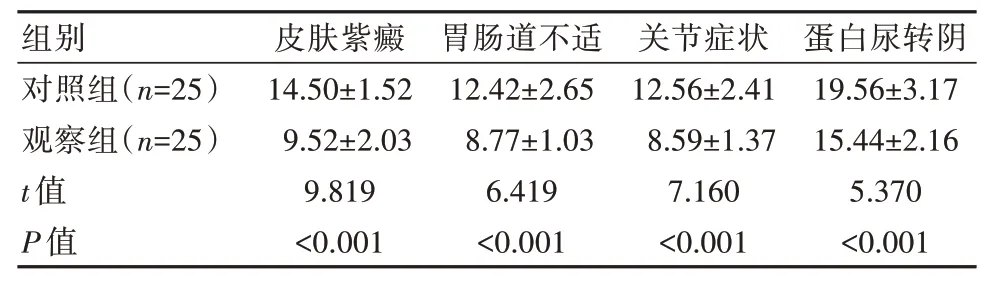
表2 两组患儿症状消失时间对比[(±s),d]Table 2 Comparison of time to disappearance of symptoms between the two groups of children[(±s),d]
?
2.3 两组患儿中医症候积分比较
治疗前,两组中医症候积分对比,差异无统计学意义(P>0.05);治疗后,观察组中医症候积分低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患儿中医症候积分对比[(±s),分]Table 3 Comparison of TCM symptom scores between the two groups of children[(±s),points]

表3 两组患儿中医症候积分对比[(±s),分]Table 3 Comparison of TCM symptom scores between the two groups of children[(±s),points]
?
2.4 两组患儿尿生化指标水平比较
治疗前,两组TRF、Alb、β-MG 水平比较,差异无统计学意义(P>0.05);治疗后,观察组尿生化指标水平均低于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组患儿尿生化指标水平对比[(±s),mg/L]Table 4 Comparison of urinary biochemical indexes between the two groups of children[(±s),mg/L]

表4 两组患儿尿生化指标水平对比[(±s),mg/L]Table 4 Comparison of urinary biochemical indexes between the two groups of children[(±s),mg/L]
?
2.5 两组患儿炎性因子水平比较
治疗前,两组间IL-8、CRP 水平对比,差异无统计学意义(P>0.05);治疗后,观察组炎性因子水平低于对照组,差异有统计学意义(P<0.05),见表5。
表5 两组患儿炎性因子水平对比(±s)Table 5 Comparison of inflammatory factor levels between the two groups of children(±s)

表5 两组患儿炎性因子水平对比(±s)Table 5 Comparison of inflammatory factor levels between the two groups of children(±s)
?
3 讨论
过敏性紫癜是由于抗原性物质入侵机体,导致体内抗体反应所致的炎症性皮肤病症,西医临床上针对该病症的治疗主要以镇痛、止血及免疫抑制治疗等对症干预为主[8]。小儿过敏性紫癜属于儿童期常见儿科疾病,目前临床针对该病症的发病机制仍不十分明确[9]。已有研究显示,该病症的发生与感染、免疫、饮食及药物等多方面因素有关[10]。小儿过敏性紫癜存在一定自限性,伴随时间的推移一般能够自愈;但临床就诊患儿多发病急骤,易合并消化系统功能障碍、肾功能障碍等并发症,因而需及时采取有效治疗方式以缓解病症,预防疾病造成的多脏器损伤,避免危及患儿生命健康[11]。在中医学角度,过敏性紫癜属于血证中的“紫斑”“肌衄”“葡萄疫”等病症范畴。中医认为该病症的病因机制主要为六淫之邪侵袭,导致脉络受损,血不循经,血络损伤,继而促使血溢出脉外,凝滞渗于肌肤所致[12]。小儿过敏性紫癜发生的主要因素为湿热,对于小儿来说,其身体机能尚未发育完全,气血不定,稚阳稚阴,脏腑薄弱,故而难以耐受六淫之邪入侵[13]。由此可见,小儿过敏性紫癜通常属于湿热证,因而治疗中需以清热凉血为主,通过去热止血,以止血消斑。另外,小儿过敏性紫癜除血热外,还多伴有腹痛、关节痛等血瘀表现,因而在临床治疗中还需始终贯穿活血化瘀治疗,以促进患儿病症的改善[14]。
通过本研究结果可知,观察组治疗有效率为92.00%,高于对照组的68.00%(P<0.05)。马力等[15]在相关研究中也发现,予以过敏性紫癜患儿清热凉血化瘀汤治疗下,治疗组(西药联合清热凉血化瘀汤治疗)治疗有效率为93.02%,高于对照组(单独西药治疗)的66.67%(P<0.05),与本研究具有一致性。此外,本研究还发现,观察组皮肤紫癜、胃肠道不适、关节症状及蛋白尿转阴症状消失时间为(9.52±2.03)、(8.77±1.03)、(8.59±1.37)、(15.44±2.16)d,均短于对照 组 的(14.50±1.52)、(12.42±2.65)、(12.56±2.41)、(19.56±3.17)d,中医症候积分显著低于对照组,且尿生化指标(TRF、Alb、β-MG)与炎性因子水平(IL-8、CRP)改善效果优于对照组(P<0.05),提示清热凉血法在小儿过敏性紫癜治疗中能够有效降低毛细血管通透性,进而发挥清热抗炎的效果,抑制疾病进展,提升疗效。分析可见,在清热凉血方中,水牛角具有定惊解毒、清热凉血的功效;生地黄可凉血活血、清热生津;赤芍能够止痛化瘀、凉血消肿;而紫草、连翘、与甘草等药物则具备解毒清热、活血化瘀、凉血消斑等临床功效;多种药物联合应用下,则能够共同发挥清热活血、解毒化瘀的功效[16-17]。现代医理中也显示,水牛角、生地黄能够有效解除毛细血管症状;而赤芍、紫草等药物则具有抑制炎症反应的功效;甘草在进入机体后则能够发挥改善微循环,降低全血黏稠度的作用[18]。故而在该组方与常规西药治疗联合应用下,能够有效促进治疗效果的提升,缩短患儿症状改善时间,促进预后。
综上所述,在小儿过敏性紫癜治疗中,予以清热凉血法治疗效果显著,能够缩短患儿症状改善时间,并促进患儿尿生化指标改善及机体炎症反应减轻,值得临床推广。

