宫腔镜下子宫内膜息肉切除术联合地屈孕酮治疗子宫内膜息肉60例
刘艳,任娟,桑学梅,吴霞
子宫内膜息肉是一种妇科常见病,多见于育龄期女性,临床表现为月经量增多、白带异常、腹痛等症状。其致病机制尚不明确,多认为与病人内分泌功能紊乱、雌激素水平过高及长期受妇科炎症刺激密切相关[1]。宫腔镜下子宫内膜息肉切除术(transcervical resection of polyps,TCRP)属妇科微创手术类型,是子宫内膜息肉主要治疗方法之一,但其术后复发率较高[2-3]。因此,行TCRP治疗的同时,积极配合孕激素补充治疗尤为关键。本研究此次主要观察TCRP 联合地屈孕酮治疗子宫内膜息肉的疗效及复发率,现报告如下。
1 资料与方法
1.1 一般资料选取2015 年1 月至2018 年11 月皖北煤电集团总医院接收的子宫内膜息肉病人120例。
1.1.1 样本量计算以子宫内膜息肉复发率为指标,设定检验水准为0.05(双侧检验),检验效能为0.8。参照文献设定观察组复发率6.67%,对照组复发率25%,代入样本量估算公式得出每组样本量为59 例,最终确定需要60 例,按1∶1 分配比例,两组共120例[4-5]。研究开展前病人或其近亲属均签署知情同意书,并取得皖北煤电集团总医院医学伦理委员会的审查和批准(批准文号2015003)。
1.1.2 选择标准纳入标准:①年龄20~42 岁女性病人;②术前均行经阴道子宫附件彩超检查,术后病理证实为子宫内膜息肉,并且愿意定期随访18个月;③无手术禁忌证及严重凝血功能障碍;④均符合宫腔镜手术指征。排除标准:①伴有严重肝功能、肾功能及心脑血管等功能障碍性疾病;②半年内接受过激素类药物治疗;③术前3 d 内白带常规检查排除生殖道急性炎症;④术前排除黏膜下子宫肌瘤及子宫内膜癌等;⑤术前排除手术禁忌证及围绝经期病人。
1.1.3 随机隐藏实施根据随机数表法分为两组,每组60 例,采用信封随机分配法实现随机分配隐藏[6]。首先将印有分配组别的卡片随机放入按顺序编码的密封不透明信封内,其次将病人基本信息标注在信封表面,并利用信封内的复写纸复写到分配卡片上。对符合选择标准的病人,按信封编码顺序依次拆开信封,根据信封内卡片信息进行分组。
1.1.4 基本情况对照组年龄(26.42±4.38)岁,范围为20~40 岁,病程(1.85±0.62)年,范围为3 个月~3年,息肉单发者22 例(36.67%),多发者38 例(63.33%),息肉个数(1.78±0.26)个;息肉直径(12.86±2.98)mm,范围为11~30 mm;观察组年龄(26.86±4.67)岁,范围为22~41 岁,病程(1.78±0.92)年,范围为2 个月~2.5 年;息肉单发者21 例(35.00%),多发者39 例(65.00%),息肉个数(1.68±0.34)个;息肉直径(13.25±3.14)mm,范围为10~25 mm。两组TCRP 术前一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 术前准备两组病人在月经干净后3~7 d 行TCRP治疗,术前排除妊娠,常规擦洗阴道,术前12 h取400 µg 米索前列醇置于病人阴道后穹窿处软化宫颈。
1.2.2 手术操作病人均在静脉麻醉下膀胱截石位行TCRP,术前准备完善后,使用ST0RZ 妇科专用宫腔镜对宫腔进行全面检查,严密检查病人宫腔各侧壁、前后壁及两侧子宫角探查息肉位置、数量、大小及性状等基本情况,明确息肉病灶分布情况后,制定TCRP 方案,对子宫内膜息肉进行切除。标本常规送病理学检查,术后3 d常规预防感染治疗。
1.2.3 地屈孕酮治疗方法观察组手术方式及术后预防感染治疗方式均与对照组相同,并取地屈孕酮片(商品名达芙通,荷兰Abbott Biologicals BV;规格10 mg,批次355181)联合治疗,于术后第3天开始口服,每次10 mg,每天2 次,连服10 d,此后于下次月经周期第15 天开始口服,每次10 mg,每天2 次,连服10 d,共6 个周期。对照组不采用地屈孕酮进行治疗。
1.2.4 治疗后随访两组病人均以TCRP 治疗前作为对照依据,于TCRP 术后进行随访。随访内容包括:子宫内膜厚度、月经量、有无异常子宫出血、血红蛋白及子宫内膜息肉复发。
1.3 疗效评价基于病人TCRP 术后第12、18 个月随访的月经量、血红蛋白、子宫内膜厚度、有无异常子宫出血及术后第6、12、18个月子宫内膜息肉复发的情况,进行综合疗效评价。其中TCRP 术后第18个月子宫内膜息肉复发率为研究主要终点指标,子宫内膜厚度、月经量、血红蛋白和有无异常子宫出血为次要终点指标。
本实验选用的移动终端APP软件统一为沪江开心词场,因为根据实验前对学生的课堂调查,大部分同学在平时的学习中经常使用此款软件,经过指导教师和多位其他教师商讨,此款软件设计合理,趣味性强,收词全面,师生应用体验一致较好。此款软件在应用软件下载排行上名列第一,用户体验也是最高,5颗星。
1.3.1 月经量采用月经失血图(PBAC)评分对病人月经量予以评估,依据卫生巾浸染程度、血块大小和使用数量计分,>100 分提示月经量过多(>80 mL)[7]。
1.3.2 异常子宫出血正常月经的周期频率、周期规律性、经期长度、经期出血量任何1 项不符的、源自子宫腔的异常出血[8]。
1.3.3 子宫内膜厚度月经周期第15~16天复查阴道子宫附件彩超,测量子宫内膜双层厚度。并同时复查血常规了解病人血红蛋白值。
1.3.4 子宫内膜息肉复发 TCRP 术后第6、12、18个月的月经周期第15~16 天复查阴道子宫附件彩超,所有彩超检查均由同一人实施,并测量子宫内膜厚度及复查宫腔内有无占位,如有占位,必要时再次行宫腔镜检查+TCRP。经术后病理证实为子宫内膜息肉后,考虑为术后复发。
1.4 统计学方法采用SPSS 22.0 统计软件对数据进行分析,计量资料以样本±s表示并采用两独立样本t检验法,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 月经量、子宫内膜厚度及血红蛋白对比术前两组月经量、子宫内膜厚度及血红蛋白值比较,差异无统计学意义(P>0.05);观察组经TCRP 联合地屈孕酮干预后,术后第12、18个月观察组月经量、子宫内膜厚度及血红蛋白与对照组比较,差异有统计学意义(P<0.05)。见表1。
表1 子宫内膜息肉120例治疗前后月经失血图(PBAC)评分、子宫内膜厚度及血红蛋白含量比较/±s

表1 子宫内膜息肉120例治疗前后月经失血图(PBAC)评分、子宫内膜厚度及血红蛋白含量比较/±s
组别对照组观察组t值P值例数60 60 PBAC评分/分术前109.72±6.78 112.09±7.35 1.36 0.178术后12月64.06±5.75 42.63±6.81 2.11 0.037术后18月45.31±5.17 31.32±8.24 2.48 0.014子宫内膜厚度/mm术前14.15±0.63 13.67±0.48 0.98 0.33术后12月6.37±0.24 5.51±0.39 2.28 0.025术后18月8.24±0.47 7.18±0.54 2.58 0.011血红蛋白/(g/L)术前85.38±7.25 86.17±7.54 1.26 0.209术后12月104.75±6.35 118.46±7.23 2.19 0.031术后18月119.26±7.83 134.59±7.29 2.38 0.019
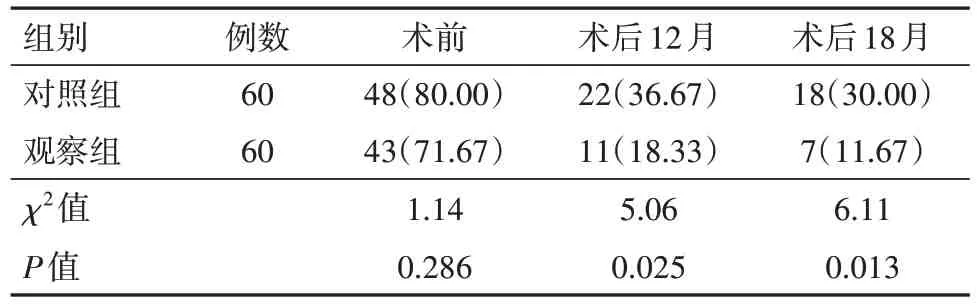
表2 子宫内膜息肉120例治疗前后异常子宫出血情况对比/例(%)
2.3 子宫内膜息肉复发情况对比两组病人TCRP术后第6 个月子宫内膜息肉复发率分别为6.67%及13.33%,差异无统计学意义(P>0.05);但观察组病人术后第12、18 个月子宫内膜息肉复发率分别为6.67%及10.00%与对照组复发率20.00%及28.33%相比,均差异有统计学意义(P<0.05),见表3。

表3 子宫内膜息肉120例治疗前后子宫内膜息肉复发情况对比/例(%)
3 讨论
子宫内膜息肉病人早期多无明显不适症状,但随着息肉组织逐渐生长,易导致病人贫血,诱发感染,影响受孕等[9-10]。临床认为其发病机制主要与病人内分泌功能紊乱、体内雌激素水平过高及长期受妇科炎症刺激等密切相关[11]。机体内分泌功能紊乱可导致ER 与PR 表达失衡,与在正常子宫内膜组织中的表达相比,PR在子宫内膜息肉组织中的表达显著降低,使得孕激素拮抗雌激素作用减弱,子宫内膜过度增生可形成息肉[12-13]。TCRP 术不仅可以对子宫内膜息肉部位、大小、数目做出准确判断,在切除息肉组织中也可有效控制切割环深度,防止子宫穿孔;与传统手术相比,具有创伤小、恢复快以及复发率低等明显优势。但由于病人体内的雌激素长期处于高水平状态,导致术后子宫内膜增厚、经量增多及复发率增高[14]。经量增多可导致病人术后贫血,贫血容易诱发妇科炎症,而妇科炎症刺激又是子宫内膜息肉复发的原因之一[15]。因此,在TCRP术后补充孕激素治疗十分关键。
本研究发现,经TCRP 联合地屈孕酮治疗后第12、18 个月,病人子宫内膜厚度、月经量及异常子宫出血率得到明显控制,低于对照组;血红蛋白值高于对照组;均差异有统计学意义(P<0.05)。其分析原因可能为:观察组病人相比对照组子宫内膜厚度更小,子宫内膜厚度的下降可以避免内膜过度增生导致的月经量过多及异常子宫出血的发生,而观察组月经量的评分明显低于对照组,提示经TCRP 联合地屈孕酮治疗后的异常子宫出血情况及月经量已得到明显改善。观察组病人治疗后第12、18个月的血红蛋白明显高于对照组,而血红蛋白的上升又可以避免TCRP 术后贫血导致妇科炎症的再次发生,从而达到提高临床治疗效果的目的。由于对照组行单纯TCRP 手术未能改变病人体内的雌激素水平,导致雌激素仍长期处于高水平状态。而孕激素通过拮抗雌激素达到对子宫内膜的增殖作用,并转化子宫内膜,因此,在TCRP 术后补充孕激素可以显著提高子宫内膜息肉治疗效果[16]。地屈孕酮属于口服孕激素,且生物活性与肠胃用药的黄体酮相似,是天然孕激素的100 倍,口服给药不良反应发生率较低且对脂代谢无影响。地屈孕酮不仅可以促使子宫内膜由增殖期快速的进入分泌期,同时也能够有效的抑制雌激素,防止子宫内膜的过度增生引起的月经量增多、异常子宫出血及息肉复发[17]。本研究发现,观察组子宫内膜息肉病人经TCRP 联合地屈孕酮治疗后能够有效的调节和改善病人的月经量及异常子宫出血的发生,从而提高临床治疗效果。
如何解决TCRP 术后复发问题一直是临床研究的关键。本研究发现,两组病人术后第6 个月子宫内膜息肉复发率相比较差异无统计学意义(P>0.05);但观察组病人治疗后第12、18 个月子宫内膜息肉复发率明显低于对照组,均差异有统计学意义(P<0.05)。分析其原因为:通过TCRP 治疗可完全切除息肉基底部组织,TCRP 术中完全汽化息肉基底层,可完全破坏基底部及纤维结缔组织,并且TCRP 切割时产生的热效应可在一定程度上凝固基层血管,可有效防止子宫内膜息肉在短期内复发,因此两组TCRP 术后6 个月复发率相比较无明显差异。观察组病人经地屈孕酮干预后,其能拮抗雌激素的局部增殖作用,转化子宫内膜,使其发生周期性剥脱,降低息肉复发。而由于对照组TCRP 术后未改变病人体内的雌激素水平,因此两组术后第12、18 个月息肉复发率比较差异有统计学意义。本研究中对子宫内膜厚度及复发情况进行监测,发现观察组病人子宫内膜厚度明显减低,且复发率亦明显降低,这与李建霞[5]的临床研究相一致。经过此研究发现,观察组经TCRP 联合地屈孕酮治疗后可大大降低息肉复发的风险,进一步提高了临床治疗效果。
综上所述,TCRP 联合地屈孕酮治疗子宫内膜息肉可能是通过降低体内雌激素水平,达到抑制子宫内膜过度增生所导致的月经量增多、异常子宫出血及息肉形成,从而有效降低TCRP 术后息肉复发率,是临床值得推广的一种治疗方案。

