子宫动脉栓塞与宫腔镜联合治疗对剖宫产瘢痕妊娠患者的影响
赵洪涛 汪玲玲
(遂平县人民医院妇科,河南 驻马店 463100)
剖宫产瘢痕妊娠属于剖腹产最为严重和常见的并发症之一,通常由孕卵或者滋养叶细胞在子宫瘢痕处种植发育所致,临床表现为停经、血β-HCG异常升高、子宫增大、恶心、呕吐等,由于上述症状并无特异性,所以非常容易误诊为流产或早孕,若以此诊断结果盲目进行人流、药流,则易诱发子宫穿孔、大出血等,威胁患者的生命安全[1]。因此,临床越来越重视剖宫产瘢痕妊娠的诊治工作,早诊断、早治疗对患者生育功能、身心健康、预后等具有重要意义。通过子宫动脉栓塞治疗后,再配合宫腔镜监护治疗,不但能提升常规甲氨蝶呤药物治疗效果,还能提升疗效,有助于疾病恢复。本次研究将子宫动脉栓塞、宫腔镜共同应用于剖宫产瘢痕妊娠患者中,并获得理想效果,现报告如下。
1 资料与方法
1.1 一般资料:选择2019年2月至2020年2月于我院治疗的88例剖宫产瘢痕妊娠患者,均给予宫腔镜治疗,再按双盲法将其分为对比组和研究组,每组44例。纳入标准:患者检查血β-HCG为阳性,符合剖宫产瘢痕妊娠诊断标准,经彩色多普勒超声检查确诊者;患者知情研究,愿意签署同意书;无宫腔镜手术禁忌症者;临床资料完全者。排除标准:免疫系统疾病、严重感染者以及有精神病史者。对比组年龄21~40(28.62±2.96)岁;剖宫产次数1~3(1.52±0.21)次;停经时间4~6(5.01±0.32)周。研究组年龄21~40(28.88±2.41)岁;剖宫产次数1~3(1.41±0.35)次;停经时间4~6(5.27±0.23)周。两组的基线资料差异无统计学意义(P>0.05)。本研究开展前已获得伦理委员会的同意。
1.2 方法:研究组进行子宫动脉栓塞、宫腔镜共同治疗,方法为:为患者行局部麻醉,利用数字减影血管造影机行子宫动脉栓塞术。在右侧股动脉处通过Seldinger穿刺法刺入导管稍(5F),接着置入超滑导管(4F),连接左侧子宫动脉,再将导丝撤出。注入4mL的造影剂拍摄,流速为1.5mL/h,在造影机的显示下可观察到患者子宫动脉情况,然后将25mg的甲氨蝶呤、明胶海绵颗粒注入子宫动脉中,进行栓塞术。术后要求患者卧床24h,再进行宫腔镜清宫术治疗:先用阴部彩超详细探测孕囊以及周边的情况、血流信号,术前予以患者500mL的0.9%生理盐水、20U宫缩素静脉滴注,麻醉后膨胀子宫,待压力上升至100mmHg后,再置入宫腔镜检查子宫和孕囊。若患者的瘢痕供血差,或已出现坏死现象,可用7号吸头吸宫。经过1周后,再为患者进行宫腔镜检查,确保妊娠组织排出后,便可进行子宫搔刮,利用电凝止血,并做好抗感染、生命体征检测等处理。对比组进行甲氨蝶呤肌内注射联合宫腔镜治疗,注射剂量为50mg/m2体表面积,然后复查患者注射后第4天、第7天的血β-HCG水平,若血β-HCG水平低于1000 mIU/mL,经B超检查妊娠病灶的血流信号减少或者消失,便可进行宫腔镜清宫手术,方法与研究组相同。
1.3 观察指标:对比两组治疗前后的血人绒毛膜促性腺激素(血β-HCG)水平、瘢痕病灶直径、生活质量综合评定问卷(GQOLI-74)评分,以及住院时间、术中出血量、手术成功率、手术时间、并发症发生率(静脉血栓、穿刺皮下淤血、感染、子宫穿孔)。GQOLI-74评分:该评分主要评价患者心理、社会、躯体、物质生活的情况,其中包含20个因子,以正向计分,总分数越高表明患者的生活质量越好。手术成功率:以《剖宫产瘢痕妊娠诊断与治疗共识》[2]中相关标准评定:若患者的血β-HCG水平有下降趋势,经治疗后降到100 mIU/mL,而且瘢痕部位上的包块变小,直至消失,未出现过大出现、子宫穿孔等现象,也无需再次手术治疗即为治疗成功。
1.4 统计学处理:运用SPSS22.0统计包处理数据,用计数资料(%)表示手术成功率、并发症发生率,用计量资料(±s)表示GQOLI-74评分、手术和住院情况、血β-HCG水平、瘢痕病灶直径,P<0.05为差异有统计学意义。
2 结果
2.1 两组的GQOLI-74评分、血β-HCG水平、瘢痕病灶直径比较:治疗前,两组的血β-HCG水平、瘢痕病灶直径、GQOLI-74评分相近,并差异无统计学意义(P>0.05)。治疗后,研究组的血β-HCG水平、GQOLI-74评分低于对比组,而瘢痕病灶直径小于对比组(P<0.05),详见表1。
表1 两组的GQOLI-74评分、血β-HCG水平、瘢痕病灶直径比较(±s)
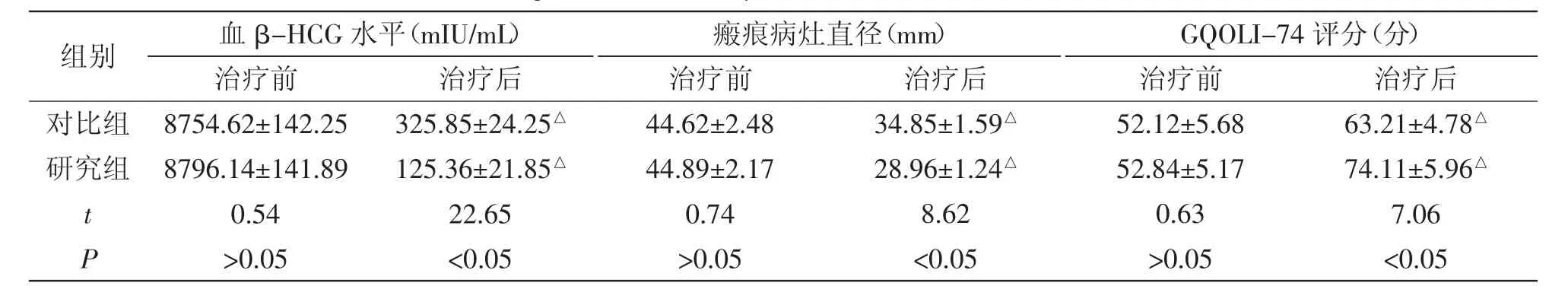
表1 两组的GQOLI-74评分、血β-HCG水平、瘢痕病灶直径比较(±s)
注:与治疗之前相比,△P<0.05
组别 血β-HCG水平(mIU/mL)治疗前 治疗后 治疗前瘢痕病灶直径(mm)治疗后对比组 8754.62±142.25 325.85±24.25△ 44.62±2.48研究组 8796.14±141.89 125.36±21.85△ 44.89±2.17 t 0.54 22.65 0.74 P>0.05 <0.05 >0.05 34.85±1.59△28.96±1.24△8.62<0.05 GQOLI-74评分(分)治疗前 治疗后52.12±5.68 63.21±4.78△52.84±5.17 74.11±5.96△0.63 7.06>0.05 <0.05
2.2 两组的术中出血量、住院时间、手术时间比较:研究组的术中出血量少于对比组,而住院时间、手术时间均短于对比组(P<0.05),详见表2。
表2 两组的术中出血量、住院时间、手术时间比较(±s)

表2 两组的术中出血量、住院时间、手术时间比较(±s)
组别 n 术中出血量(mL) 住院时间(d)手术时间(min)对比组 44 72.36±7.14 11.58±1.85 35.62±5.14研究组 44 36.95±5.87 7.89±1.54 28.25±3.58 t 14.25 7.96 5.88 P<0.05 <0.05 <0.05
2.3 两组的手术成功率、并发症发生率比较:与对比组相比,研究组的手术成功率更高,并发症发生率更低(P<0.05),详见表3。

表3 两组的手术成功率、并发症发生率比较 [n(%)]
3 讨论
本次研究结果显示,研究组的血β-HCG水平、GQOLI-74评分低于对比组,而瘢痕病灶直径小于对比组;研究组的术中出血量少于对比组,而住院时间、手术时间均短于对比组;说明子宫动脉栓塞、宫腔镜的治疗效果理想,可改善病灶,降低血β-HCG水平,让患者快速恢复,提升生活质量。子宫动脉栓塞能利用明胶海绵颗粒栓塞患者的子宫动脉,阻碍胎盘和绒毛的血流,这不但有利于术中出血量的减少,还为宫腔镜清宫手术创造良好的搔刮条件,进一步缩短手术时间,保证手术的顺利进行。若只是单独地进行宫腔镜清宫手术,则容易过度损害患者的子宫内膜,增加出血风险,降低清除效果,术后患者出现子宫穿孔、感染概率更高,并不利于患者预后[3]。与此同时,该栓塞可将瘢痕妊娠的供血切断,但不会影响其他子宫的供血支干,再配合甲氨蝶呤、明胶海绵颗粒能聚集瘢痕妊娠的血小板形成血栓,避免术中出现大出血现象[4]。待患者的血β-HCG水平降至合理范围内,再配合宫腔镜清宫,不仅可快速清除妊娠组织,而且手术操作更为精准,安全性好。
本研究结果还显示,研究组的手术成功率为97.73%,高于对比组的86.36%;研究组的并发症发生率为4.55%,明显低于对比组的18.18%,这说明子宫动脉栓塞联合宫腔镜治疗效果显著,安全性高。清宫手术难度较大,若没有宫腔镜的辅助,容易过度伤害子宫内膜,增加出血、穿孔风险[5]。宫腔镜手术属于微创手术,手术伤口小,且能有效探查患者的子宫内部情况,让手术操作更为精准。在此之前,为患者进行子宫动脉栓塞,能及时抑制病灶生长,防止妊娠破裂,阻碍瘢痕妊娠的血运,最大限度保证了宫腔镜清宫手术效果[6]。子宫动脉栓塞在临床应用中有一定的局限性,其有可能无法完全促使绒毛、胎盘坏死,所残留的组织再生率高,进而影响手术成功率[7]。
综上所述,在剖宫产瘢痕妊娠患者中进行子宫动脉栓塞和宫腔镜治疗,能减少感染等并发症发生,让血β-HCG恢复正常水平,缩短治疗周期,而且消除瘢痕组织效果理想,治疗成功率高,患者预后更好。

