自发性早产孕妇孕晚期血浆中P-LAP与IL-6水平的变化分析*
童琳 曾利 周淑
(1. 四川大学华西第二医院,四川 成都 610031;2. 巴中市中心医院,四川 巴中 636600)
早产为产科妊娠期常见并发症,对孕妇而言,发生早产前,会出现严重腹痛且阴道出血症状,若不及时处理,会引起各种感染,增加习惯性流产发生风险,重者危及产妇生命安全[1-2]。同时,于早产后还会使孕妇出现宫颈机能不全,产后抑郁,气血亏空等不良表现,降低产妇生活质量。对新生儿而言,早产易出现低体温、感染、新生儿呼吸窘迫综合征等,亦是新生儿死亡重要原因之一,据研究报道[3-4],全球新生儿中每年有接近1500万为早产儿,且近年来早产率有所升高。临床将早产分为自发性早产和治疗性(医源性)早产,以前者最为常见,提示临床需重点防治自发性早产。自发性早产为多种高危因素共同作用所致,其中感染为主要原因,其次年龄、体重、宫颈机能不全亦与自发性早产发生密切相关,提示临床需加强对存在高危因素孕妇观察。纵观临床,在预测早产手段中,已证实P-LAP(胎盘亮氨酸氨肽酶)与IL-6(白介素-6)检测有重大意义[5-6]。P-LAP是人体唯一能灭活催产素与加压素的酶,为母胎相互制约屏障,能维持妊娠内环境稳态,IL-6为机体重要细胞因子,能加速子宫收缩与宫颈成熟,由此可知P-LAP、IL-6可作为自发性早产启动点[7]。为进一步分析自发性早产孕妇孕晚期(28~40周)血浆中P-LAP与IL-6水平变化,评估其在预测自发性早产孕妇早产中的作用,本研究选取相应孕妇展开研究,现报告如下。
1 资料与方法
1.1 临床资料 选取2019年9月~2021年5月四川大学华西第二医院收治的126例自发性早产孕妇作为自发性早产组,同期选取本院126例健康足月分娩产妇作为对照组,研究经本院伦理委员会批准。纳入标准:①自发性早产组均为自发性早产孕妇,对照组均为健康足月孕妇。②均进行P-LAP与IL-6水平检测。③知情研究,签署同意书。排除标准:①精神疾病者。②合并传染性疾病者。③凝血功能异常者。④认知功能障碍者。⑤依从性较差者。
1.2 方法 对选取研究者均于28~37周采集外周空腹静脉血5 mL进行检测,将采集血液放置EDTA抗凝管混合遂置入4℃冰箱内待检,保障在2 h内完成离心处理待检,离心速率为1 000 r/min,离心时间为30 min使颗粒去除,遂将分离血浆置入EP管,置入-70℃环境中保存。应用本院全自动生化分析仪(普朗;PUZS-300)及配套试剂,采取酶联免疫吸附法检测IL-6水平,采取酶速率法检测P-LAP水平,操作过程中严格按照仪器与试剂说明书完成相关操作,保障检测结果准确性。
1.3 观察指标 ①观察各组P-LAP与IL-6水平。包括对照组、自发性早产组28~32周、33~37周血浆P-LAP水平、IL-6水平。②观察伴或不伴SC早产孕妇P-LAP与IL-6水平。包括伴有绒毛羊膜炎(SC)自发性早产组、不伴SC自发性早产组28~32周、33~37周血浆P-LAP水平、IL-6水平。③观察P-LAP与IL-6相关性分析结果。④观察P-LAP、IL-6单项及联合检测预测早产效能。⑤观察P-LAP、IL-6单项及联合检测效能分析结果。P-LAP最佳截断点为17.01U/L,在该范围外则判断为阳性。IL-6>30 ng/L则判定为阳性,反之为阴性。诊断敏感度=真阳性/(假阴性+真阳性)×100%、特异度=真阴性/(假阳性+真阴性)×100%、准确度=(真阳性+真阴性)/总例数×100%。
1.4 统计学分析 采用SPSS 25.0软件进行统计学分析,计量资料以(x±s)表示;多组计量资料比较采用F检验,多重比较采用Dun-net-t检验;相关性分析用Pearson相关性检验;计数资料用率(%)描述,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 自发性早产孕妇组中,年龄23~33岁,平均(28.54±1.06)岁;孕次1~4次,平均(2.56±0.07)次;孕周28~37周,平均(32.56±3.06)周。对照组中,年龄24~31岁,平均(27.50±1.84)岁;孕次1~5次,平均(3.05±0.01)次;孕周29~37周,平均(33.01±2.04)周。两组基本资料差异无统计学意义(P>0.01)。
2.2 各组P-LAP与IL-6水平比较 与对照组相比,自发性早产组28~32周、33~37周血浆P-LAP水平更低、IL-6水平更高,差异有统计学意义(P<0.05)。自发性早产组33~37周P-LAP水平、IL-6水平与28~32周上述水平组间比较,差异有统计学意义(P<0.05),见表1。
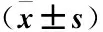
表1 各组P-LAP与IL-6水平比较Table 1 Comparison of P-LAP and IL-6 levels between the two group
2.3 伴或不伴SC早产孕妇P-LAP与IL-6水平比较 与不伴SC自发性早产组28~32周、33~37周相比,伴有SC自发性早产组P-LAP水平更低,IL-6水平更高,差异有统计学意义(P<0.05),见表2。
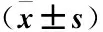
表2 伴或不伴SC早产孕妇P-LAP与IL-6水平比较Table 2 Comparison of P-LAP and IL-6 levels in preterm pregnant women with and without SC
2.4 P-LAP与IL-6相关性分析 经Pearson相关性检验结果分析发现,自发性早产孕妇血浆P-LAP与IL-6呈负相关(r=-0.312,P<0.05),见图1。
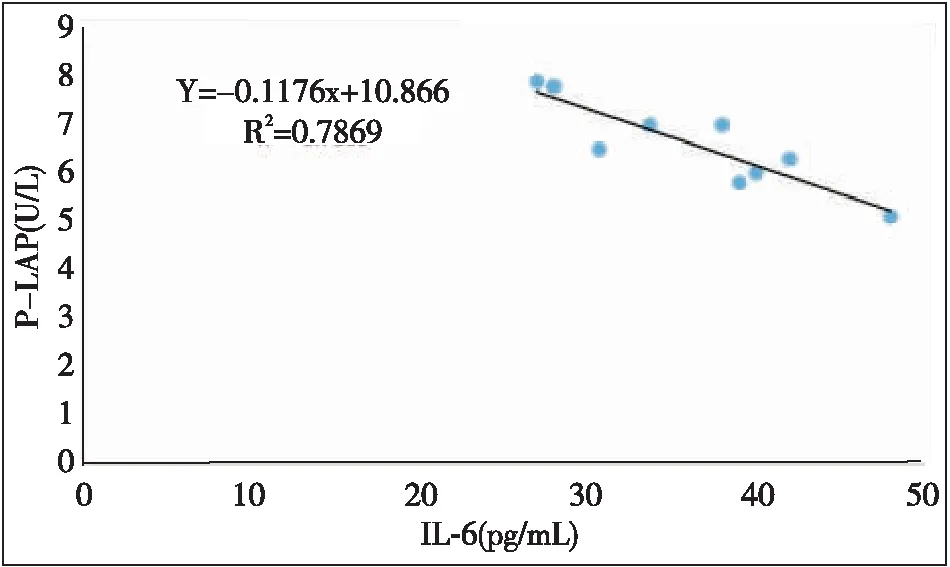
图1 P-LAP与IL-6相关性分析Figure 1 Correlation analysis between LAP and IL-6
2.5 P-LAP、IL-6单项及联合检测预测早产效能分析 经分析发现,P-LAP检测发现98例存在异常、IL-6检测发现97例存在异常、联合检测发现122例存在异常,联合检测异常发现人数更多,见表3。

表3 P-LAP、IL-6单项及联合检测预测早产效能分析Table 3 Prediction of preterm birth by single and combined p-LAP and IL-6 tests
2.6 P-LAP、IL-6单项及联合检测效能比较 P-LAP诊断敏感度、特异度、准确度分别为77.78%、70.63%、74.21%;IL-6诊断敏感度、特异度、准确度分别为76.98%、71.43%、74.21%、联合检测诊断敏感度、特异度、准确度分别为96.83%、94.44%、95.63%,联合检测诊断敏感度、特异度、准确度显著高于单项检查结果,差异有统计学意义(P<0.05),见表4。

表4 P-LAP、IL-6单项及联合检测效能比较[n(×10-2)]Table 4 Comparison of single and combined detection efficiency of P-LAP and IL-6
3 讨论
早产为新生儿死亡和各种并发症发生主要原因,需加强临床对早产病因学研究,便于对因干预,最大程度预防早产发生,提升母婴安全。纵观临床该领域研究进展发现,部分病因仍未完全明确,鉴于导致早产发生因素复杂多样,一定程度增大预测早产难度,母婴围产期死亡风险仍较高[8-9]。
近年来,随着生殖免疫学在临床深入研究,诸多研究证实胎儿与母胎之间因各种因素刺激产生的免疫内分泌与相互调节反应在早产发生过程中占重要作用,如有研究报道[10-13],调节母胎界面神经内分泌激素与细胞因子水平是保障胎儿于子宫内保持免疫原性关键,当内分泌激素与细胞因子水平发生异常变化后,进一步致使母胎间免疫耐受性受损,出现母胎排斥反应,增大早产发生几率,提示临床可加强内分泌激素与细胞因子水平检测用以预测早产风险。此次研究,即为进一步探析自发性早产孕妇孕晚期血浆中P-LAP内分泌激素与IL-6细胞因子水平变化,选取相应孕妇展开研究,研究结果显示,与对照组相比,自发性早产组28~32周、33~37周血浆P-LAP水平更低、IL-6水平更高(P<0.05),且随着孕周增长,自发性早产组P-LAP水平显著降低、IL-6水平显著升高,差异均有统计学意义(P<0.05),说明对孕妇孕晚期加强P-LAP、IL-6水平测定,一定程度能预测孕妇是否有早产风险,对上述指标进行分析[14-17]。P-LAP亦称为催产素酶,该指标水平高低与孕周发展呈正相关,临床已证实该指标在早产与正常分娩中有较为重要推动作用,分析原理,通常情况下,孕妇机体催产素合成增多,会加速子宫肌层收缩,促使分娩,而P-LAP能降解催产素合成,是人体胎盘合体滋养细胞所分泌,能灭火宫缩素,维持妊娠动态平衡,若该项指标水平降低时,则会提升机体对缩宫素敏感性,促使宫缩发生,增大早产风险[18-19]。且对该项指标连续监测,还能监测妊娠特有疾病,如通过检测该项指标发现水平降低时,易导致孕妇血压升高,增大子痫发生风险,而积极调节该项指标水平则可达到预防与治疗子痫目的。此外,该项指标还对肌肉与脂肪组织细胞表面GLU-4转运体数量有调控作用,而GLU-4与血糖浓度水平高低密切相关,由此可知,通过调控P-LAP水平亦可预防与治疗妊娠高血糖。此外,研究结果显示,与不伴SC自发性早产组28~32周、33~37周相比,伴有SC自发性早产组P-LAP水平更低,IL-6水平更高,差异有统计学意义(P<0.05),值得注意的是,SC即绒毛羊膜炎,为先兆早产孕妇常见感染,而经观察上述研究结果即可进一步证实P-LAP水平在预测早产中积极作用。IL-6为机体内炎性细胞因子,为单核细胞产生,当其过多分泌时,还会促使肿瘤细胞坏死因子α、白介素-2及白介素-12等细胞因子分泌紊乱,导致机体诸多细胞因子比例失衡,增强母体与胎儿排斥反应,继而诱发早产发生[20-24]。此外,该指标异常表达时会兴奋子宫,促使子宫激活蛋白生成,使前列腺合成物兴奋,加速前列腺素分泌,而前列腺素会促使宫颈成熟,为较强子宫收缩因子,使子宫快速收缩,启动分娩进程。由此可知,加强孕晚期孕妇该项指标水平测定,亦能有效预测早产发生几率。此次研究对P-LAP、IL-6进行了相关性分析,分析结果显示,自发性早产孕妇血浆P-LAP与IL-6呈负相关(r=-0.312,P<0.05),说明P-LAP降低、IL-6水平升高是早产发生危险因素,可依据上述指标水平预测早产。最后分析P-LAP、IL-6诊断效能发现,联合检测诊断敏感度、特异度、准确度均在90%以上,显著高于单项检查结果(P<0.05),进一步证实对妊娠晚期孕妇进行P-LAP与IL-6水平联合检测对预测早产风险有积极作用。
4 结论
综上所述,对自发性早产孕妇孕晚期加强P-LAP与IL-6水平联合检测,对预测早产有积极作用,有助于临床医师依据检测结果及时施以针对性方案干预,保障孕妇足月生产,提升母婴生存质量。

