宫腔镜下子宫内膜息肉电切除术治疗子宫内膜息肉疗效观察
刘 云,蔡中琼
(广东省广州市第十二人民医院 妇产科,广东 广州 510620)
子宫内膜息肉是临床常见疾病,主要发病机制为子宫内膜局部过度增生,形成息肉,突出于患者宫腔内,可为单发或多发,需要及时治疗[1-3]。子宫内膜多发性息肉患者易产生月经量异常、月经周期紊乱等临床表现。子宫内膜息肉的主要治疗手段为宫腔镜电切术,可有效切除子宫息肉,但术后患者仍有一定的复发率[4]。因此,寻找有效的子宫内膜息肉宫腔镜电切除术后预防复发的治疗方法,成为近年来研究热点。本研究主要为宫腔镜下子宫内膜息肉电切除术结合左炔诺孕酮宫内缓释系统治疗子宫内膜息肉的研究,并对其治疗效果及安全性报告如下。
1 资料和方法
1.1 一般资料
将2019年12月-2021年3月收治的本院56例子宫内膜息肉宫腔镜电切除术后患者纳入至本次研究中,按照随机数字表法随机分为2组,每组28例。对照组中,年龄24~45岁,平均年龄(37.39±5.05)岁。实验组中,年龄24~49岁,平均年龄(36.21±4.54)岁,组间基础资料差异无统计学意义(P>0.05)。纳入标准:(1)符合子宫内膜息肉的手术标准;(2)患者本人签署了知情同意书;(3)本次研究经医院伦理委员会批准。排除标准:(1)存在严重心理及精神疾病者;(2)存在药物过敏史者;(3)存在心、肝、肾等严重器官功能不全者。
1.2 研究方法
1.2.1 对照组
对患者使用宫腔镜下子宫内膜息肉电切除术治疗。患者取膀胱截石位,对宫腔深度进行探查,确定病灶位置、大小、数目等,电切术取出息肉,给予抗生素预防感染。
1.2.2 实验组
在对照组的基础上,结合左炔诺孕酮宫内缓释系统治疗。
1.3 观察指标及评判标准
观察比较2组患者的治疗效果,手术前、后月经量月经失血图(pictorial blood loss assessment chart,PBAC)评分及子宫内膜厚度情况。
1.3.1 治疗效果判定标准
治疗后患者月经量、月经周期、血红蛋白等临床指标均恢复正常判定为显效;治疗后患者月经量、月经周期、血红蛋白等临床指标均得到改善判定为有效;治疗后患者月经量、月经周期、血红蛋白等临床指标均无任何改善甚至加重判定为无效。总有效率=显效率+有效率。
1.3.2 PBAC包括
分别在治疗前后让患者自测,得分越高,月经异常越显著。
1.4 统计学方法
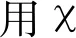
2 结果
2.1 2组患者治疗效果比较
实验组治疗有效率显著高于对照组,P<0.05,见表1。

表1 2组治疗效果对比[n(%)]
2.2 2组患者手术前、后子宫内膜厚度的比较
实验组手术后子宫内膜厚度低于对照组,P<0.05,见表2。

表2 2组患者手术前、后子宫内膜厚度对比
2.3 2组患者手术后痛经视觉模拟评分法(visuol analogue Scale,VAS)、PBAC得分情况比较
实验组手术前、后痛经VAS、PBAC得分情况优于对照组,P<0.05,见表3。
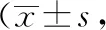
表3 2组患者手术前、后痛经VAS、PBAC得分情况对比分)
3 讨论
近年来,发生妇科肿瘤疾病的患者越来越多,子宫内膜息肉宫腔镜电切除术是治疗子宫内膜息肉的主要外科治疗手段,但术后患者复发率仍然较高[5]。
本实验结果表明:治疗后,2组PBAC评分、子宫内膜厚度均下降,且观察组指标显著低于对照组,差异存在统计学意义(P<0.05)。证明了宫腔镜下子宫内膜息肉电切除术结合左炔诺孕酮宫内缓释系统治疗子宫内膜息肉效果显著。分析其原因为:随着腔镜技术的发展,腔镜辅助下手术应运而生,在治疗子宫息肉等方面效果较好[6]。通过宫腔镜下观察,能够显著扩大医生的视野范围,做到在直视状态下对患者子宫内膜息肉及周围组织进行仔细检查,显著提高手术的准确性,具有手术时间短、操作方便、出血量少、直观的特点。并且,腔镜能够大大降低手术对患者子宫内膜及周围组织的损伤,准确评估宫腔内部环境。腔镜辅助下手术相对于传统手术来说,具有个性化治疗、针对性强、治疗效率高等特点[7,8]。左炔诺孕酮宫内缓释系统通过平衡子宫内膜的激素分泌水平,合理调节月经周期,有效提高患者相关临床症状的改善,具有起效快、药效持久、作用时间长等特点。通过抑制子宫内膜细胞异常增殖,加快子宫内膜细胞凋亡,进而使子宫体积减小。同时,左炔诺孕酮属于抗雌激素活性的孕激素,还能降低子宫局部循环血量,从而改善患者月经量异常、降低子宫内膜息肉的复发率。
综上所述,宫腔镜下子宫内膜息肉电切除术结合左炔诺孕酮宫内缓释系统治疗效果显著,临床应用较好。

