乳腺癌伴镜像右位心一例超声引导下PICC 置管护理体会
刘淑丽,王晨霞,唐姣姣,马文琼,董盼盼,樊芫芫,郭慧慧
(甘肃省人民医院,甘肃 兰州 730000)
乳腺癌患者一般需要接受6~8 个周期的化疗,由于化疗药物刺激性强、副作用大,因此会影响患者治疗依从性。经外周静脉置入中心静脉导管(Peripherally Inserted Central Catheter,PICC)可以有效减少重复穿刺及化疗药物对血管的刺激,是目前最安全的中心静脉输液工具,常被用于肿瘤患者周期化疗[1-2]。针对血管条件较好患者实施的PICC 置管技术已很成熟,但临床上可能遇到特殊患者,如血管畸形、镜像右位心等。镜像右位心是心脏在胚胎发育过程中发生转位,导致心脏主体位于右侧胸腔,伴有其他脏器转位,恰如人在镜中的映像,是少见的先天性心脏畸形,发病率为万分之二[3-4]。这种情况给置管带来一定难度,面对这种特殊患者,护士应该如何做好预判和应对,以及置管效果如何目前鲜有报道。2020 年12 月,我院收治一例左乳腺癌伴镜像右位心患者,化疗前行超声引导下PICC 置管,导管异位腋静脉后在介入室透视机下调整未果,最后将尖端置于锁骨下静脉作为中等长度导管使用,动态观察与评估,顺利完成化疗疗程拔管,现将置管过程和护理体会报告如下。
1 病例介绍
患者女性,55 岁,发现左乳肿块两月余,门诊行乳腺钼靶检查提示:左乳头向后回缩固定,乳晕皮肤增厚,左乳外上象限可见一大小约23 mm×24 mm 的不规则肿块影,部分边缘可见毛刺,BI-RADS 分级4C。入院超声检查见肝脏、脾脏反位,左侧乳腺实性结节(BI-RADS 分级4C)。胸片检查见心影及主动脉弓大部分位于右侧胸腔,提示右位心。心脏彩超显示心脏大部分位于右侧胸腔,心尖位于右侧腋前线第5 肋间,心房反位,心室反襻,肺动脉与右室相连,主动脉与左室相连,右心房、上腔静脉和升主动脉位于左侧,左心房、降主动脉位于右侧,形态与正常心影呈“镜面像”。各房室大小正常,连续性完整,各瓣膜活动度正常,关闭时未见异常血流信号。行左乳肿块穿刺活检,病理报告显示浸润性导管癌Ⅱ级,择期全麻下行左乳腺癌改良根治术,术后行6 个周期的化疗后顺利拔管。
2 PICC 置管护理
2.1 置管前护理
2.1.1 心理护理 与患者及其家属沟通,介绍导管放置的位置、操作步骤、可能发生的情况以及操作过程中需要配合的地方,缓解患者紧张情绪,避免血管痉挛。嘱患者适量饮水促进血液循环,降低血液黏稠度,提高穿刺成功率。向家属说明患者内脏结构的特殊性以及可能出现的问题,征得其同意,并签署知情同意书。
2.1.2 全面评估 根据血常规、凝血功能、D- 二聚体检查结果,评估患者的病情、配合程度及化疗疗程,利用超声检查分析患者右侧上臂贵要静脉、头静脉、肱静脉管径和走行。由于该患者贵要静脉管径不能满足置管血管管径大于导管管径55%的要求,故选择头静脉进行穿刺。
2.1.3 准确测量 确定右心房及上腔静脉位置,心脏超声检查显示右心房及上腔静脉和升主动脉位于左侧,左心房、降主动脉位于右侧。患者右上臂外展90°,不采用传统方法测量至右胸锁关节,而是以预穿刺点至左侧胸锁关节再垂直向下至第三肋间的距离为预置管长度[5],于肘窝上10 cm 处环绕一周测量臂围。
2.1.4 用物准备 准备PICC 导管包、无菌敷料包、无菌纱布、生理盐水、淡肝素盐水、利多卡因、消毒液、超声机、耦合剂及其他用物。
2.2 置管
2.2.1 患者准备 患者戴口罩及帽子,去枕平卧于床左侧,床头抬高约30°,右侧上肢外展与躯干呈90°,脱去衣物暴露右侧上肢。指导患者做偏头下颌抵锁骨夹闭穿刺侧颈内静脉的动作。
2.2.2 消毒铺巾 打开无菌敷料包,术者戴无菌手套,助手倒消毒液并托举患者上肢供术者消毒。消毒范围以穿刺点为中心,直径≥20 cm(建议整臂消毒,上至腋窝下达腕部),先用75%乙醇棉球按顺时针、逆时针、顺时针消毒整臂3 遍,再用碘伏棉球同法消毒3 遍。按序铺无菌垫巾,摆放无菌止血带后放下上肢,再铺治疗巾、中单、洞巾建立无菌区,遵循无菌屏障最大化原则。
2.2.3 穿刺(1)术者更换手套,穿无菌手术衣,摆放无菌台,抽取淡肝素盐水预冲穿刺针、穿刺鞘、导管及延长管,检查导管的完整性。助手给超声探头涂抹耦合剂后安装无菌套并用橡皮筋固定,根据血管深度选择合适的导针器,安装穿刺针。
(2)术者左手持超声探头定位于右上臂头静脉标记点,靶血管位于超声屏幕中央,右手沿导针器向下穿刺,观察超声下血管影像,随着针尖的深入压迫,血管上壁由弧形逐渐变平,手感落空后再少许进针,血管腔内可见高亮针尖影,针腔有静脉血均匀滴出。
(3)分离探头导针器和穿刺针,适当减小穿刺针角度,送入引导导丝,外露5 cm,利用超声再次确认沿途血管腔内高亮导丝影,撤出穿刺针,在导丝根部注射局麻药后,以尖刀沿导丝根部扩大针眼。
(4)左手拇指和食指绷直穿刺点上下皮肤及血管,右手持穿刺鞘沿导丝将穿刺鞘送入血管,左手食指按压穿刺鞘远端防止返血,大拇指堵住穿刺鞘口防止空气进入血管,右手分离并撤出导丝和穿刺鞘内鞘管,沿外鞘管送入PICC 导管,送入15 cm时嘱患者头偏向穿刺侧,下颌抵住锁骨夹闭近侧颈内静脉防止导管异位,继续送管至预测长度,检查回血是否通畅。
(5)超声扫描穿刺侧颈内静脉未见导管影,体外预留5 cm裁剪导管,预冲安装延长管及输液接头,再次检验回血并冲封管。
(6)止血并清洁穿刺部位,体外导管呈U 形或C 形摆放,穿刺点以小纱布压迫后用无菌贴膜无张力固定至圆盘远端,3M胶贴交叉固定导管圆盘贴膜边缘,在胶贴上标注导管置入日期、臂围、外露长度及换药日期,弹力绷带加压包扎穿刺点及周围皮肤,防止活动性出血,无菌纱布包裹输液接头。严格按照《静脉治疗护理技术操作规范》进行操作。
2.2.4 定位矫正 常规行胸部X 线摄片定位导管尖端位置,X线胸片示导管尖端折返至腋静脉(见图1)。送患者至介入室,取平卧位,右上肢外展,二次消毒铺巾创建无菌区,外拔导管至15 cm 处,使上臂外展角度大于90°,二次送管。影像检查显示,导管尖端在右侧锁骨下静脉与颈内静脉汇合处前行受阻而折返,再次撤管,使上臂外展角度小于90°,如此调试送管数次均未送达上腔静脉,经导管注入造影剂后显示锁骨下静脉和颈内静脉汇合后,锁骨下静脉与头臂静脉的夹角为锐角,导致导管前行困难,考虑反复撤送导管会增加患者机械性静脉炎和血栓发生率,与患者沟通后将导管尖端置于趋于折返的锁骨下静脉端作为中等长度导管保留(见图2),体内置入长度为34 cm。

图1 尖端折返至腋静脉
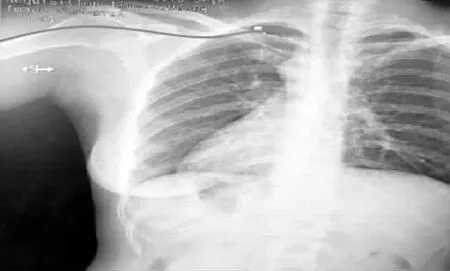
图2 尖端在锁骨下静脉
2.3 置管后护理
2.3.1 院内护理(1)置管后24 小时护理。置管后填写置管护理记录单和长期护理手册,详细记录置管信息,包括导管型号、置入静脉、置入长度、外露长度、尖端位置、双上肢臂围、穿刺日期及操作者。穿刺点用弹力绷带加压包扎,严密观察针眼出血情况和肢体远端血液循环情况。24 小时后常规更换敷料,保持局部清洁干燥。
(2)观察和预防并发症。告诉患者使用握力器做握拳动作,促进置管侧上肢血液循环。观察穿刺点出血、渗液情况并及时换药。每次输液前后用10 mL 以上生理盐水冲洗导管,保持导管通畅。主动询问患者感受,观察和预防静脉炎及置管相关并发症发生。
(3)导管维护。每次输液前后均检查导管、针眼和贴膜,抽回血保证导管通畅,使用10 mL 以上生理盐水冲管,输液结束后正压封管。贴膜更换频率为每周一次,如有出血、潮湿、卷边、脱落或导管污染等及时消毒更换。外露导管呈C 形或U 形摆放,和圆盘一起用无菌贴膜行高举平台法全覆盖固定。严格按照《静脉导管维护操作专家共识》进行维护。
2.3.2 出院延续护理(1)教会患者自主观察导管情况,每日早(起床)、中(午餐)、晚(睡觉)定时观察。观察内容:①穿刺眼周围有无发红、疼痛、肿胀、渗血、渗液;②贴膜有无卷边、潮湿、松动;③导管有无脱出、打折或破损,导管内有无返血;④置管侧上臂有无不适,肢体有无肿胀、疼痛,每天测量一次臂围(肘窝上10 cm 处环形一周测量),并做好记录。
(2)带管患者出院准备。①将患者或其家属拉入科室PICC出院维护群,指导其使用“PICC 维护记”小程序查询、预约当地PICC 维护门诊。要求患者观看群内发布的导管维护视频,学会自我观察和居家维护。②出院用物:PICC 导管维护包、10 mL 无菌注射器2~3 支、10 mL 生理盐水2~3 支、软尺、3M胶带两条,酌情准备碘伏、酒精、无菌棉签。③责任护士教会患者正确使用PICC 维护包内物品,掌握维护流程与正确冲封管、更换无菌贴膜的方法。④治疗间歇期无特殊情况需每周维护导管一次,选择就近的医院,使用“PICC 维护记”小程序查询电话,网上预约挂号。告知患者科室联系电话,院外维护期间有任何问题可及时联系置管科室护理人员寻求帮助。
(3)带管患者出院宣教。宣教内容:①保持局部清洁干燥,不擅自撕下贴膜。②可进行日常活动,如炒菜、进餐、洗碗、刷牙、扫地等。③不可进行的活动:提超过3 kg 的重物、拖地、持重锻炼及大范围手臂旋转活动。④带管期间多饮水,避免长时间置管侧卧位及肢体下垂,预防血栓形成。⑤衣袖不可过紧,穿衣时先穿置管侧,脱衣时后脱置管侧。⑥可以淋浴,避免盆浴、泡浴、游泳等活动,淋浴前用保鲜膜将穿刺处及其周围20 cm 皮肤缠绕2~3 圈,或使用毛巾覆盖置管处敷料再用保鲜膜缠绕,保鲜膜边缘用宽胶带密封,淋浴后检查贴膜下有无进水,如有进水及时换药。
3 讨论
3.1 PICC 送管困难原因分析
统计发现,PICC 送管困难发生率为14.22%~40.00%[6-7],送管困难表现为:穿刺时回血良好,送管≥10~15 cm 时出现阻力增加、导管回弹、退管紧缩感、患者有疼痛感、尖端异位等情况[8]。戴明红等[9]发现,送导管时如有回弹,送达预留长度时回血不畅或无回血,则导管尖端异位的可能性较大。PICC 置管异位包括导管误入颈内静脉、在腋下静脉返折、在锁骨下静脉返折、导管插入深度不够、导管插入过深至右心房等[10]。究其原因,除了患者体位、导管材质、操作者等因素外,最重要的是患者血管因素,即与血管痉挛、血管解剖异常有关。黄艳等[11]研究发现,患者过度紧张、疼痛、冷刺激均可引起肌肉血管收缩及痉挛。血管畸形、瘢痕及狭窄常见于先天性血管畸形、血栓史、曾经反复穿刺置管致血管损伤瘢痕形成、肿瘤压迫血管等,这些均可影响血管正常解剖[12]。PICC 导管经贵要静脉进入,依次经过肱静脉与腋静脉、头静脉与锁骨下静脉、颈内静脉与头臂静脉汇合口,最终到达上腔静脉,前3 支静脉与主干静脉均呈较小的锐角,导管不易进入,颈内静脉与头臂静脉之间角度大,左侧约81.5°,右侧约79.4°[13],故颈内静脉异位发生率较其他静脉(腋下静脉、头静脉)高(可达60%)。
3.2 可视下异位导管调整方法
在X 线监视下调整管道至有效位置[7-8],利用数字减影血管造影(DSA)技术调管。患者穿刺侧上肢外展,沿导管注入造影剂,在X 线透视下了解血管走向,确定导管尖端异位情况;在穿刺点建立最大无菌区,根据血管造影情况选择PICC 导丝和插管技术,导管部分弯曲于血管而走行正常时,可直接送导丝,退出导管至剩余15 cm,再送导管;若导管弯曲成袢,应边进导丝边退导管解袢,通过造影明确静脉走行,了解血管弯曲部位、程度和导管尖端的位置及有无变异,灵活调整导管,将导管送入上腔静脉,再拔出导丝,调管成功的同时确定尖端位置[14]。DSA 调管除费用较高外,在预防并发症及提高舒适度方面均优于传统盲目调管法。本案例进行右上臂PICC 置管前,利用超声评估贵要静脉、肱静脉置管成功率低,故选择头静脉穿刺,发现导管异位腋静脉后,在介入室几次调整尖端未果,经导管注入造影剂显示右锁骨下静脉和颈内静脉汇合处走行迂回,致使导管尖端碰壁折返,无法送至上腔静脉,遂对导管进行剪裁,将尖端置于锁骨下静脉作为中等长度导管予以保留。
3.3 右位心增加PICC 置管难度
右位心是指心脏在胚胎发育过程中出现转位导致的先天性心脏畸形,是临床上非常少见的先天性无分流型心脏发育障碍[15]。目前,右位心发生的具体原因尚无定论,可能与家族遗传或染色体结构、数目改变有关[16]。右位心通常分为3 种类型[3]:(1)真正右位心:不但心脏位于胸腔右侧,而且大血管、心房和心室的位置也宛如正常心脏的镜中影像,又称为镜像右位心,多伴有内脏转位。(2)右旋心:心脏位于右侧胸腔,心尖指向右侧,但各心腔之间的关系未形成镜像倒转,即左心房、左心室仍在左侧,而右心房、右心室在右侧偏后,是心脏移位并旋转所致,又称为假性右位心。(3)心脏右移:肺、胸膜或横膈病变使心脏移位于右侧胸腔。本病例属于真正右位心,与正常心脏解剖位置完全相反,置管难度更大。
3.4 置于锁骨下静脉的导管可作为改良中等长度导管使用
中等长度导管[17]是一种外周静脉置管输液工具,长度20~25 cm,通常从上臂肘部头静脉、贵要静脉或肘正中静脉穿刺,使导管尖端位于头静脉、贵要静脉或腋静脉(一般不超过腋静脉),留置时间为1~4 周。近年来,改良中等长度导管(长35 cm)在临床应用广泛,其尖端可以到达上腔静脉入口,用于输注酸碱度超常的药物和渗透压较高的静脉营养液,留置时间仍控制在4 周以内。本案例导管尖端置于右锁骨下静脉,导管置入体内34 cm,与医生讨论后决定作为中等长度导管留置并动态观察。患者每周期化疗时均进行导管沿途血管超声和X 线胸片检查,出院后按时规范维护,定时随访,直至6 个周期的化疗结束,导管留置期未发生并发症并顺利拔管。
4 结语
本文总结了一例乳腺癌伴镜像右位心患者PICC 置管的护理体会,置管前全面评估患者心脏解剖位置和上臂预穿刺血管;置管过程中发生导管异位时首选在介入室透视下调整,若尖端调整数次未果可以将导管置于锁骨下静脉作为中等长度导管,并在化疗过程中加强监测和随访,基于本例经验,一般不会发生导管相关并发症。

