上尿路结石合并糖尿病患者并发尿源性脓毒血症的危险因素*
洪旭伟, 蓝开健, 池泽湃, 吴维楚, 刘国元
汕头市中心医院泌尿外科(广东汕头 515031)
尿源性脓毒血症是由泌尿系统或男性生殖器官感染引起的脓毒血症,是泌尿外科常见的危急重症之一,该病起病急骤、进展迅速、病情凶险,若未能早期诊断,及时治疗,会进一步发展为脓毒性休克,出现多器官功能障碍,进而威胁生命,病死率较高[1-2]。上尿路梗阻是尿源性脓毒血症的重要发病原因,其中最常见的病因是上尿路结石(upper urinary tract calculi,UUTC)[3]。而糖尿病(diabetes mellitus,DM)作为一种常见的基础疾病,其发病率日益升高,据国际糖尿病联盟最新统计,全球DM患病率已达9.3%[4]。DM会造成机体系统性损伤,导致免疫系统功能下降,易并发严重感染[5]。目前,国内外对经皮肾镜、输尿管镜碎石取石术等术后发生脓毒血症的关注较多,并探讨了相关术前危险因素,多个研究表明,术前合并DM的患者术后发生尿源性脓毒血症的风险明显升高[6-8]。在临床实践中,我们发现许多UUTC合并DM患者在入院前或入院时即合并尿源性脓毒血症,并且其发病率有逐年升高的趋势。然而,目前针对结石梗阻所致尿源性脓毒血症的临床研究较少。尽管现代医疗在重症监护方面不断取得进展,但脓毒血症患者的住院病死率仍然较高,给全球公共卫生事业带来了沉重的负担和巨大的挑战[9]。本研究通过分析UUTC合并DM患者发生尿源性脓毒血症的危险因素,旨在早期识别有发展为尿源性脓毒血症的高危患者,并实施积极有效的干预措施,为减少并发症,改善患者预后做出努力。
1 资料与方法
1.1 一般资料 回顾性分析本院2016年1月至2020年1月收治的UUTC合并DM患者的临床资料。
入选标准为:(1)影像学结果,如泌尿系统超声、静脉泌尿系造影或腹部CT提示存在UUTC;(2)有明确DM史;(3)有完整的病史、实验室和影像学资料。
排除标准为:(1)年龄<14岁的患者或孕妇;(2)诊断为双侧UUTC的患者;(3)血液系统疾病、免疫系统疾病、恶性肿瘤或者使用免疫调节药物治疗的患者;(4)有其他原发感染部位,如肺部感染、腹腔感染等;(5)病史、实验室或影像学资料不完整的患者。
根据以上纳入及排除标准,共纳入病例248例。本研究获得汕头市中心医院伦理委员会批准通过[审批号:2019-科研(070)号]。
1.2 病例分组与资料收集 参照《中国脓毒症/脓毒性休克急诊治疗指南(2018版)》对尿源性脓毒血症的诊断标准,将所有入选患者进行分组。研究组为入院前或入院时即合并尿源性脓毒血症的UUTC合并DM住院患者,共97例;对照组为同期无合并尿源性脓毒血症的UUTC合并DM住院患者,共151例。
设计标准化的病例收集表格来收集病例资料。主要包括以下信息:(1)一般信息:性别、年龄、体质指数。(2)病史:体温、腰腹痛、血尿、尿路刺激症状、高血压、糖尿病、慢性心、肺、肝、肾疾病史。(3)尿液检查资料:包括尿白细胞(urine leukocytes, U-LEU)、尿亚硝酸盐(urine nitrite, U-NIT)、尿红细胞(urine erythrocytes, U-ERY)、尿葡萄糖(urine glucose, U-GLU)等。(4)影像学检查资料:包括结石的侧别、位置、最大径以及肾积水程度。
1.3 研究方法 所有入选患者均在入院前或入院时已完善泌尿系超声,或静脉泌尿系造影,或腹部CT检查,以及尿常规检查。并于入院24 h内按标准操作规程抽血,检测项目涵盖血常规、肝肾功能、凝血功能。入院24 h内评估患者病情,进行序贯器官衰竭评分(Sequential Organ Failure Assessment, SOFA),确定患者是否合并脓毒血症或脓毒性休克。比较研究组(合并尿源性脓毒血症)和对照组(无合并尿源性脓毒血症)在性别、年龄、来诊时症状(包括发热、腰腹疼痛、肉眼血尿、尿路刺激征)、高血压病史、泌尿系结石治疗史、尿常规(包括U-LEU、U-NIT、 U-ERY、U-GLU)以及影像学检查(包括结石侧别、梗阻位置、结石最大径、肾积水程度)的差异。进一步进行单因素及多因素logistic回归分析相关因素与尿源性脓毒血症的相关性,探讨UUTC合并DM患者发生尿源性脓毒血症的危险因素。
2 结果
2.1 患者临床特征 本研究共纳入248例患者,其中研究组97例,对照组151例。与对照组相比,研究组中女性患者所占比例较大,平均年龄较大,来诊时存在发热、腰腹疼痛及尿路刺激征患者所占比例较大(P<0.05)。此外,两组在U-LEU、U-NIT、U-GLU及肾积水程度均差异有统计学意义(P<0.05)。两组在高血压病史、尿路结石治疗史、肉眼血尿症状、U-ERY、结石侧别、梗阻位置及结石最大径的临床特征均无明显差异(P>0.05)。见表1。
2.2 UUTC合并DM并发尿源性脓毒血症的单因素分析 对表1所列的16个因素进行单因素logistic回归分析,发现性别、年龄、发热、腰腹疼痛、尿路刺激征、U-LEU、U-NIT、U-GLU以及肾积水程度与上尿路结石合并糖尿病患者发生尿源性脓毒血症有关。见表2。
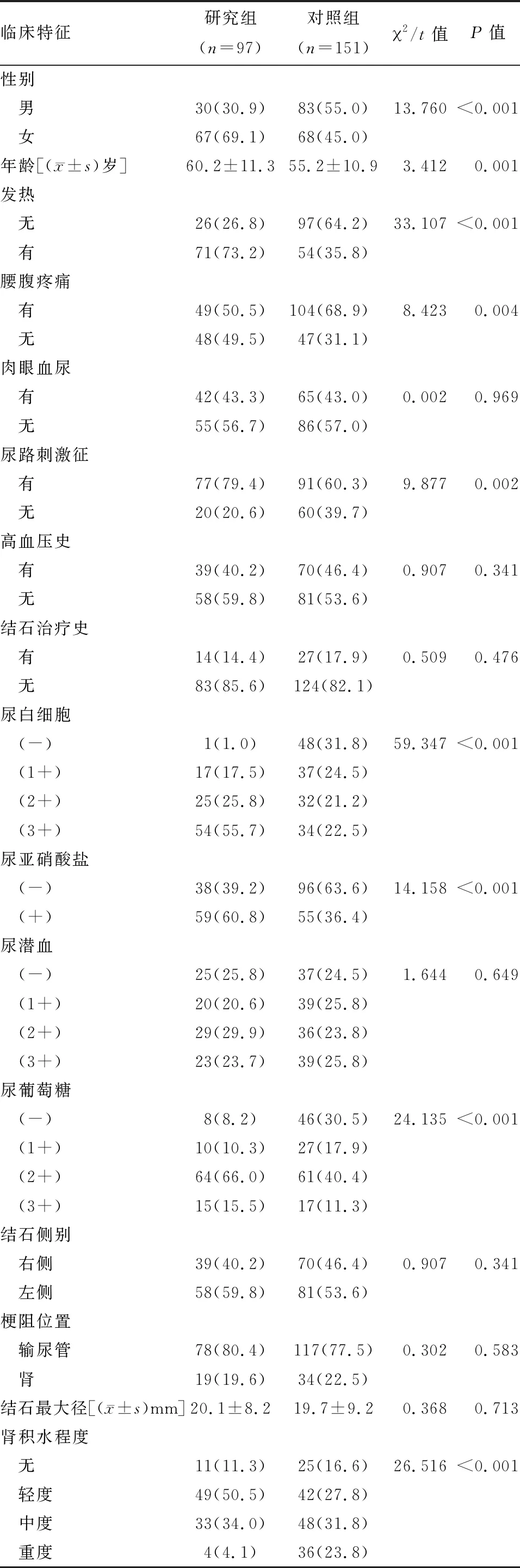
表1 研究组与对照组临床特征对比 例(%)

表2 UUTC合并DM并发尿源性脓毒血症单因素logistic分析
2.3 UUTC合并DM并发尿源性脓毒血症的独立预测因素 对单因素分析结果中9个相关危险因素进一步行多因素logistic回归分析表明,女性、年龄增长、发热、U-LEU、U-GLU(2+、3+)以及重度肾积水程度可作为UUTC合并DM患者发生尿源性脓毒血症的独立预测因素。见表3。
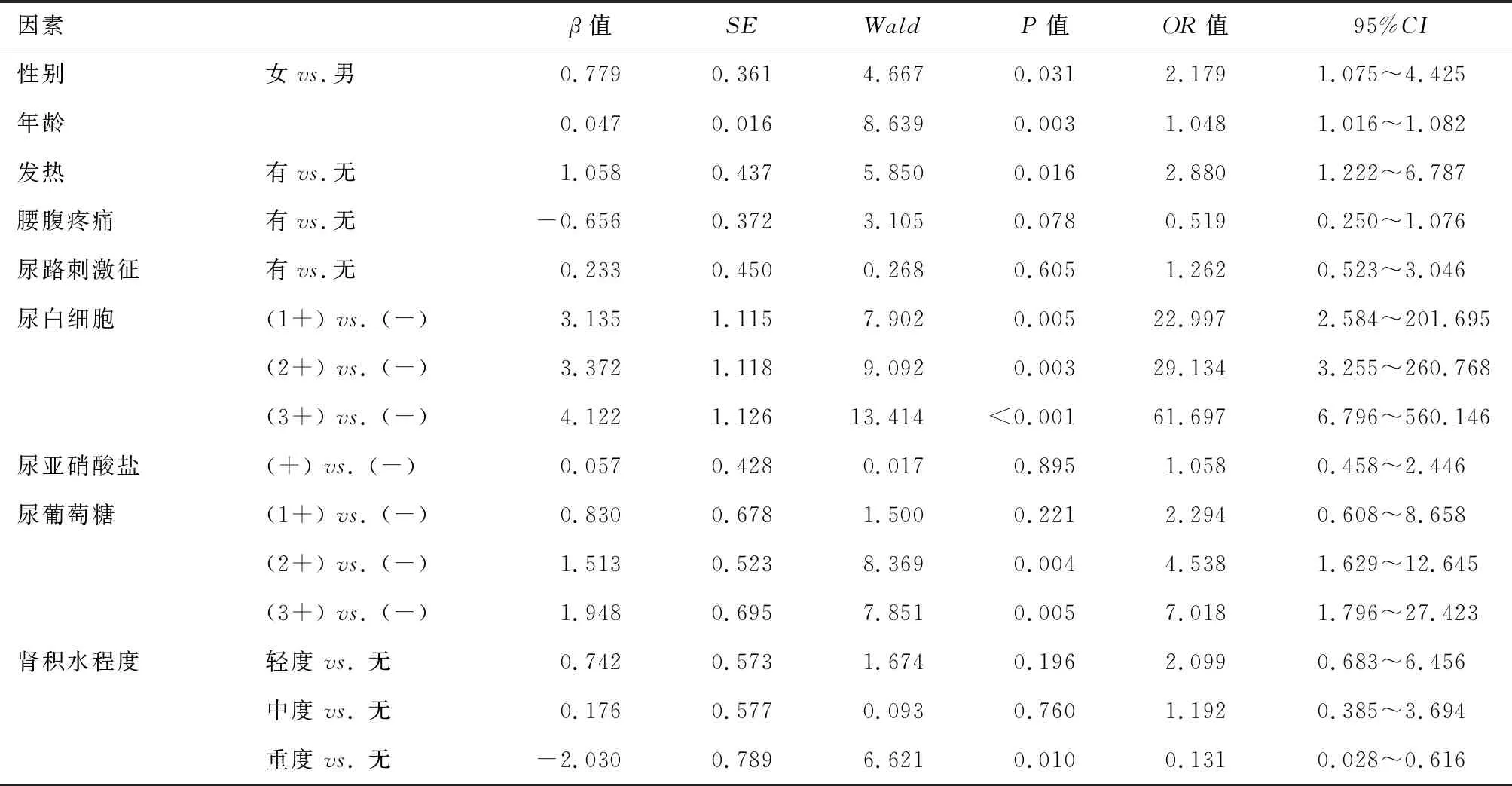
表3 UUTC合并DM并发尿源性脓毒血症多因素logistic分析
3 讨论
尿源性脓毒血症病情凶险,如不及时诊治预后极差。据统计,尿源性脓毒血症发病率约(280~980)万例/年,病死率高达160万例/年,一旦出现低血压后病死率将增加约7.6%,迅速识别尿源性脓毒血症并提供及时有效的治疗至关重要[10-11]。2017版欧洲泌尿外科学会指南更新了对尿源性脓毒血症的定义,指出尿源性脓毒血症是由于宿主对源于泌尿系统或男性生殖器官的感染反应失调导致的危及生命的器官功能障碍。新定义突出强调了尿源性脓毒血症比非复杂性感染严重,而且存在易危及生命的器官功能障碍,提示及时诊断及干预的必要性[12]。UUTC合并DM患者,一方面因存在结石梗阻,容易继发感染,另一方面,因合并糖尿病,对各种感染的易感性增加,是尿源性脓毒血症的高发人群。尽早识别UUTC合并DM患者发生尿源性脓毒血症的高危因素,并实施积极有效的干预措施,已成为许多医院的重点工作,并为世界卫生组织所认同[12-13]。
多项研究表明DM是经内窥镜碎石取石术后发生尿源性脓毒血症的危险因素[6, 8], 但鲜有研究探讨UUTC合并DM患者发生尿源性脓毒血症的危险因素。在本研究中,我们发现性别、年龄、发热、U-LEU、U-GLU(2+、3+)以及重度肾积水程度可作为UUTC合并DM患者发生尿源性脓毒血症的独立预测因素。本研究提示女性患者发生尿源性脓毒血症的风险约为男性的2.2倍。在此之前,也有部分研究认为女性是输尿管结石或内窥镜碎石术后发生尿源性脓毒血症的独立危险因素[8, 14],但是,一些研究经过校正其他因素后,认为性别与尿源性脓毒血症发病并不独立相关[6]。Kumar等[15]研究提示会阴部卫生情况不良、绝经后雌激素缺乏、萎缩性阴道炎、子宫膀胱脱垂和使用阴道托等可能是老年女性易发生尿路感染并进展为尿源性脓毒血症的原因。本研究也发现随着患者年龄增大,其发生尿源性脓毒血症风险升高。随着年龄的增大,往往伴有各个器官或系统功能的减退,如肝肾功能异常、心血管系统、免疫系统缺陷等,患者器官、系统代偿能力减弱,导致整体身体机能下降,合并糖尿病的患者更容易感染。一旦出现上尿路梗阻易继发感染,并进展出现全身炎症反应,甚至脓毒血症[16-17]。本研究提示UUTC合并DM患者来诊时存在发热也是其存在尿源性脓毒血症的独立危险因素。体温升高是全身炎症反应的一个主要症状,也是最容易侦测到的体征。发热是机体对内源性和(或)外源性致热原的反应,最常见的外源性致热原是革兰阴性菌产生的脂多糖内毒素[18]。Bhavani等[19]研究报道确诊的脓毒症患者多有发热症状,但也有10%~29%的患者体温存在过低,这部分患者往往病情严重评分更高,病死率更高。
与先前研究一致,尿白细胞也被再次证实为UUTC并发尿源性脓毒血症的独立危险因素[14, 20]。有学者认为,尿细菌培养阳性能更准确地预测尿源性脓毒血症[6-7]。本研究之所以未纳入尿细菌培养结果作为预测因素,主要考虑到尿细菌培养结果存在滞后性,在绝大部分医院,尿细菌培养往往需要2~3 d甚至更长时间才能出结果。而本研究的目的是早期预测尿源性脓毒血症的发病风险,尿白细胞往往提示尿路存在化脓性炎症,最常见的为细菌感染[21]。在DM患者中,尿葡萄糖阳性的原因包括血糖升高和肾糖阈值降低。一方面,血糖过高导致肾小管不能吸收过多的葡萄糖,葡萄糖随尿液排出;另一方面,DM引起肾小管吸收葡萄糖的能力下降,尿液中的葡萄糖不能被完全重吸收,两者都会导致尿葡萄糖阳性[22]。本研究发现尿糖2+或3+是UUTC合并DM患者发生尿源性脓毒血症的危险因素。尿糖2+或3+提示患者DM控制欠佳,或者存在糖尿病肾病可能。有研究发现,DM患者并发脓毒血症的风险约为非DM患者人群的6倍,而血糖控制不佳的DM患者发生脓毒血症的风险比血糖控制良好患者高3倍多[5]。糖尿病肾病易引起泌尿生殖系统损害导致尿路感染难以控制或反复发生,尿液中的高葡萄糖浓度为病原菌生长代谢提供热量,进而引起机体防御机制紊乱并发严重感染和脓毒血症[23]。在相关的影像学指标中,只有肾积水程度被认为与尿源性明显相关。肾积水提示存在尿路梗阻,尿路梗阻导致细菌滞留,当达到一定压力后细菌入血,从而发生尿源性脓毒血症[24]。有意思的是,本研究发现,重度肾积水反而与并发尿源性脓毒血症呈负相关。我们认为尿源性脓毒血症多见于急性病程,重度肾积水提示梗阻紧密,且时间较久。这反而不易继发逆行尿路感染,即便存在感染,这时患者的机体抵抗能力往往较好,能使感染病灶局限于局部,不易并发尿源性脓毒血症。
本研究也存在一些不足。首先,这是一项回顾性观察性研究,尽管研究设定了严格的纳入标准和排除标准,并客观纳入病例,但仍难以避免可能存在的选择偏倚。另外,患者的症状资料基于自我报告,这也难以避免回忆偏倚。鉴于此,本研究结果仍需多中心、大样本的研究进一步佐证。在本研究中,某些人群被排除,如双侧UUTC患者。因为纳入双侧上尿路结石患者会导致部分指标无法准确分组,故未纳入该人群。此外,本研究还排除了恶性肿瘤或免疫系统疾病患者,因为这些患者存在较多的干扰因素。虽然这些人群未纳入本研究,但临床上他们也是我们需要重点关注的人群。
综上所述,通过本研究我们发现女性、年龄增长、发热、尿白细胞、尿葡萄糖(2+、3+)以及重度肾积水程度可作为UUTC合并DM患者发生尿源性脓毒血症的独立预测因素。本研究为早期识别有发展为尿源性脓毒血症的UUTC合并DM患者提供参考,针对高危患者因实施积极有效的干预措施,尽早解除梗阻、积极控制血糖,为减少并发症,改善患者预后做出努力。
利益相关声明:本文所有作者均声明不存在任何与本文相关的利益冲突。
作者贡献说明:洪旭伟和刘国元负责本研究的构思和研究方案的设计;蓝开健、池泽湃、吴维楚负责病例资料的收集、整理及统计分析。本文由洪旭伟撰写初稿,刘国元对结果的解释,以及论文内容进行了批判性的修改。所有作者均已阅读并同意最终稿件的发表。

