门冬胰岛素联合地特胰岛素对妊娠期糖尿病患者血糖控制效果及母婴结局的影响
王燕枚,张艳艳,黄仁英,刘桂荣,黄婷
赣州市妇幼保健院,江西 赣州 341000
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠前无糖尿病史,妊娠期间首次发生不同程度的糖耐量异常,对胎儿及产妇健康威胁较大。目前针对GDM 患者,需要做到适当运动、科学饮食,并对患者血糖变化进行密切监测,并在此基础上,采取注射胰岛素治疗[1-2]。门冬胰岛素治疗GDM 可模拟生理状态下的胰岛素分泌,满足机体对胰岛素的需求[3]。地特胰岛素属于长效胰岛素类似物,可发挥生理性基础胰岛素作用,能够对患者血糖进行控制,已被广泛用于2 型糖尿病患者的血糖管理中[4-5]。鉴于此,本研究将探讨门冬胰岛素联合地特胰岛素对GDM 患者血糖控制效果及母婴结局的影响,并与单纯门冬胰岛素治疗进行比较,以为GDM 患者治疗方案的制定提供参考。现报告如下。
1 资料与方法
1.1 一般资料
选择2019 年8 月至2021 年7 月于赣州市妇幼保健院治疗的86 例GDM 患者,按随机数字表法将其分为两组,各43 例。观察组:年龄(29.68±2.14)岁,年龄范围22~38 岁;孕周(26.94±0.46)周,孕周范围24~28 周;其中经产妇、初产妇各有13 例、30 例。对照组:年龄(29.75±2.10)岁,年龄范围22~39 岁;孕周范围24~29 周,孕周(27.02±0.43)周;其中经产妇、初产妇各有15 例、28 例。两组一般资料相比,差异无统计学意义(P>0.05)。本研究符合医学伦理原则要求。
1.2 纳入与排除标准
纳入标准:(1)患者签署知情同意书;(2)GDM诊断标准:《妇产科学》[6];(3)患者均经75 g 口服葡萄糖试验,空腹血糖(FPG)、餐后1 h 血糖(1 h PG)、餐后2 h 血糖(2 h PG)分别≥5.1 mmol/L、10.0 mmol/L、8.5 mmol/L;(4)患者能够耐受门冬胰岛素、地特胰岛素治疗。
排除标准:(1)糖尿病合并妊娠;(2)合并内分泌疾病;(3)合并心脑血管疾病;(4)精神行为异常,依从性较低,无法积极配合临床诊治。
1.3 方法
对照组采用门冬胰岛素注射液[Novo Nordisk A/S,批准文号S20140111,规格:3 mL∶300 单位(笔芯)]治疗,三餐前及睡前皮下注射总剂量0.3~0.8 IU·kg-1·d-1,依据患者血糖监测结果,对药物使用剂量进行调整。观察组采用门冬胰岛素、地特胰岛素注射液[Novo Nordisk A/S,批准文号S20140045,规格:3 mL∶300 单位(特充)]治疗,胰岛素总剂量0.3~0.8 IU·kg-1·d-1的剂量,门冬胰岛素三餐前皮下注射(占总剂量50%~60%)0.5~1.0 IU/kg,地特胰岛素睡前皮下注射(占总剂量的40%~50%)0.1~0.2 IU/kg;用药期间,对患者血糖变化进行监测,对胰岛素剂量进行调整。两组均持续用药至分娩后。
1.4 观察指标
观察两组FPG、2 h PG 达标时间、血糖控制效果、母婴结局。血糖控制效果:采用己糖激酶/葡萄糖-6-磷酸脱氢酶法检测FPG、2 h PG,采用高效液相色谱法测定糖化血红蛋白(HbA1c),2 次测定时间分别为治疗前、分娩前。母婴结局:统计两组分娩(剖宫产率、早产率)及新生儿情况(新生儿低血糖、新生儿低体重、巨大儿)。
1.5 统计学方法
采用SPSS 22.0 软件分析数据,计数资料以例(%)表示,用χ2检验;计量资料用表示,用t检验;以P<0.05 为差异有统计学意义。
2 结果
2.1 FPG、2 h PG 达标时间
观察组FPG、2 h PG 达标时间短于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组FPG、2 h PG达标时间比较(d,)

表1 两组FPG、2 h PG达标时间比较(d,)
2.2 FPG、2 h PG 及HbA1c
治疗前两组FPG、2 h PG 及HbA1c 比较,差异无统计学意义(P>0.05);治疗后观察组FPG、2 h PG 及HbA1c 低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组FPG、2 h PG及HbA1c水平变化比较()

表2 两组FPG、2 h PG及HbA1c水平变化比较()
注:与同组治疗前比较,aP<0.05。
2.3 分娩及新生儿情况
两组剖宫产率、早产率及新生儿低血糖、新生儿低体重、巨大儿发生率比较,差异无统计学意义(P>0.05)。见表3。
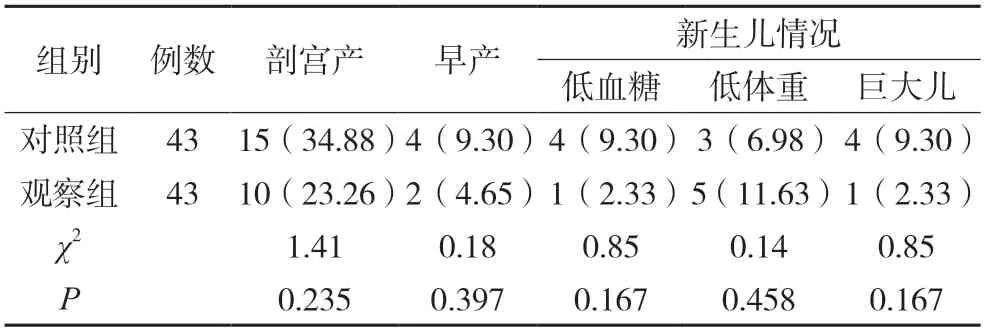
表3 两组分娩及新生儿情况比较[例(%)]
3 讨论
GDM 属于妊娠期常见并发症,GDM 约占妊娠期高血糖人群的83%左右,GDM 的发生与妊娠期特殊激素水平及生活方式、遗传等因素有关[7-8]。GDM 患者若未能及时治疗,会增加胎儿宫内发育不良、巨大儿、早产及新生儿低血糖发生风险,并可能诱发新生儿呼吸窘迫综合征,产后母体发展为2 型糖尿病风险增加,会导致严重的母婴不良妊娠结局,威胁胎儿甚至新生儿及母亲的生命安全[9-10]。故加强对GDM 的关注及治疗显得尤为重要。
门冬胰岛素属于超短效重组人胰岛素类似物,可结合肌细胞及脂肪表面的胰岛素受体,可促使机体对葡萄糖的吸收增强,发挥降糖作用[11-12]。但门冬胰岛素属于超短效胰岛素,故对血糖波动控制效果一般。地特胰岛素作为基础胰岛素类似物,属于长效人胰岛素类似物,具有独特的分子结构,作用机制独特,注射到皮下组织,可在注射部位发生自我聚合,延缓吸收入血时间,预防血糖波动[13-14]。本次研究结果显示,观察组FPG、2 h PG 达标时间短于对照组,治疗后观察组FPG、2 h PG 及HbA1c低于对照组;两组剖宫产率、早产率及新生儿低血糖、新生儿低体重、巨大儿发生率比较相近。徐丽娟等[15]研究中指出,地特胰岛素、门冬胰岛素联合治疗GDM 有利于控制患者血糖水平,能够促使胰岛素抵抗、胰岛细胞分泌功能得以改善,且对妊娠结局无影响,与本次研究结果较为相似。提示门冬胰岛素、地特胰岛素联合治疗GDM 效果良好,可提高血糖控制效果,缩短FPG、2 h PG 达标时间,且不增加早产、剖宫产及新生儿低血糖风险。门冬胰岛素属于短时胰岛素,注射后15 min 内起效,药物起效时间短,见效快,血糖控制效果好[16-17]。地特胰岛素作为基础胰岛素,可将血糖控制在理想范围内,见效时间长,能够稳定患者血糖,提高血糖控制效果[18-19]。联合使用门冬胰岛素、地特胰岛素可发挥协同作用,可缩短血糖达标时间,提高血糖控制效果[20]。但本次研究中仅纳入86 例GDM患者,样本量小,还有待临床深入分析研究,以进一步证实门冬胰岛素、地特胰岛素联合治疗GDM的安全性及有效性,以为GDM 患者的治疗提供更为科学地指导。
综上所述,门冬胰岛素、地特胰岛素联合治疗GDM 患者的血糖控制效果更佳,可缩短FPG、2 h PG达标时间,且对母婴结局影响小,临床应用安全性好。

