EICU创伤性脑损伤患者不同方式肠内营养支持联合人性化护理的临床评价
施富文 刘双双 邱兆磊 王银娥 王振杰▲
1.蚌埠医学院第一附属医院急诊外科,安徽 蚌埠 233000;2.解放军联勤保障部队第902医院,安徽 蚌埠 233000
创伤性脑损伤(traumatic brain injury,TBI)是40岁以下人群病死和致残的最常见的因素之一,通常由机动车碰撞、跌倒或暴力造成[1]。严重的TBI定义为格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分为3~8分相关的头部损伤,加权平均病死率为39%,并且格拉斯哥预后评分中预后不良的病例病死率为60%[2-3]。重症TBI患者可能会出现休克、昏迷、意识不清甚至病死,需要在重症监护室进行治疗。重症TBI患者处于严重应激状态导致机体处于高分解代谢,此时需要获取营养物质来给患者提供能量[4]。肠内营养支持在维持肠黏膜屏障、调控肠道菌群紊乱等方面发挥着重要作用并改善预后[5]。肠内营养支持是维持重症TBI患者营养获取的主要途径之一。有研究表明,肠内营养支持被认为是纠正TBI诱发代谢紊乱的重要辅助疗法[6]。患者短期肠内营养支持可通过鼻胃管或鼻空肠营养管,这也是临床肠内营养支持最常用的方法[7]。肠内营养输送方式不同可能对患者胃肠道压力和胃肠道并发症产生不同的影响。人性化护理旨在消除患者与医务人员之间的距离,提高患者的住院体验。因此,本研究探讨人性化护理模式联合不同肠内营养支持方式在急诊重症监护室(emergency intensive care unit,EICU)中重症创伤性脑损伤患者中的临床效果。现报道如下。
1 资料与方法
1.1 一般资料
选择蚌埠医学院第一附属医院急诊外科EICU于2020年1月至2021年10月收治的60例重 症TBI患者作为研究对象,根据随机数表法分为对照组和观察组,每组各30例。其中观察组男23例,女7例,年 龄30~68岁,平 均(43.65±3.86)岁,GCS评分3~8分,平均(6.43±0.97)分;对照组男22例,女8例,年龄32~70岁,平均(44.17±4.01)岁,GCS评分3~8分,平均(6.45±0.94)分。两组患者一般资料比较,差异无统计学意义(P> 0.05),具有可比性。本研究经蚌埠医学院第一附属医院医学伦理委员会批准,重症TBI患者家属已被告知研究相关情况并自愿参与。
纳入标准:①经外伤史、头颅CT/MRI检查、手术确诊符合重症颅脑损伤的诊断标准;②GCS评分3~8分[3];③发病24 h内入院;④临床资料完整。排除标准:①严重肝肾功能障碍;②濒死状态;③原发性颅内及神经系统疾病、完全性肠梗阻或胃肠功能衰竭;④既往有严重精神障碍。
1.2 方法
对照组患者给予EICU常规护理联合肠内营养(经鼻空肠营养管)一次性输注疗法,4~6 h/次,营养液温度维持在37℃~41℃。喂食时患者体位与病床保持一定角度,防止误吸。如果发生误吸,立即停止喂食,并给予相应的治疗措施。对患者进行常规ICU护理及时观察生命体征和指标变化。
观察组患者给予肠内营养泵缓慢输注结合人性化护理。人性化护理模式:(1)成立具有人性化的护理团队:由科护士长1名作为小组领导,包含主管护士2名及专科护士4名,小组成员围绕创伤性颅脑损伤每日肠内营养需要量、营养方式及营养并发症的发生过程进行学习,并根据每个患者制订个体化营养方案。本研究通过利用查询文献及教科书等途径借鉴国内外在颅脑损伤营养方面的研究进展进讨论,主管护师及专科护士需定期进行相关知识培训及考核。(2)实施方案:①人性化教育:对于意识清楚患者可根据每位患者受教育程度、性格、年龄阶段采用不同的沟通技巧,向患者讲解颅脑损伤患者肠内营养每日需要量及对机体康复的必要性,仔细听取患者的问题并予以详细解答;②人性化指导:指导患者采取舒适的卧位进行肠内营养,放置患者产生胃肠道不适及误吸等并发症,对于无法沟通的患者可根据患者的表情及检测口腔判断有无发生误吸;③营养液误吸的预防和处理:对于患者病情允许情况下,立即采取俯卧头低足高位,尽可能使患者气道里肠内营养液排出。不允许的情况可使用吸引器经口、鼻进行排出,对于气管深部可使用电子支气管镜吸出。营养液通过每个患者的留置鼻空肠营养管连续泵送,并预先稀释及调节营养泵的速度,匀速缓慢输注(10~20 ml/h),在营养液外设置加热器,防止营养液冷却引起胃肠不适。泵完后用温水冲洗鼻胃管,防止营养管被残留的营养液堵塞。对患者进行人性化护理,要求护理人员分工明确,分别开展护理工作,监测患者生命体征变化。
1.3 观察指标及评价标准
比较两组患者的住院护理期间护理有效率,护理满意度,不良反应发生率,胃潴留、肠道并发症(腹痛、腹泻、恶心、呕吐),Barthel(BI)指数评分,GCS评分,EICU停留时间,住院时间,患者微型营养评定法(MNA)指标及停用肠内营养时血清总蛋白、血清前白蛋白水平、血清白蛋白水平。患者护理有效率,高效为临床症状消失,体征正常,病情好转;有效为临床症状、体征朝着好的方向发展,存在病情反复的可能性;无效为临床症状、体征均未发生变化甚至加重;总有效率为高效率与有效率之和[8]。日常生活能力使用Barthel(BI)指数[9],BI指数的总分为100分,100分表示患者不需要他人照顾,可以照顾自己;61~99分表示患者偶尔需要他人照顾,基本能自理;41~60分表示患者在大多数情况下需要他人照顾,不能自理;40分及以下表示该患者不能自理,并且需要重症监护。GCS评分范围为0~5分,5分为恢复良好,4分为轻度残疾,3分为重度残疾,2分为植物状态,1分为病死[10]。MNA分数范围为0~30分,分数>24分,营养状况定义为良好,17~24分存在营养不良风险,<17分定义明确为营养不良[11]。采用我院自拟问卷调查问卷(Cronbach’s α=0.807)对护理满意度进行评价,该调查由患者及其家属共同完成。护理满意度分为非常满意、满意和不满意。满意度= (非常满意+满意)例数/总例数×100%。本研究共发放问卷60份,回收有效问卷60份,有效回收率为100%。
1.4 统计学分析
采用SPSS 22.0统计学软件对数据进行分析,计量资料用均数±标准差()表示,行t检验,计数资料用[n(%)]表示,行χ2检验,P< 0.05为差异有统计学意义。
2 结果
2.1 两组患者护理效率和护理满意度比较
两组患者护理效率和护理满意度比较,观察组护理总有效率和护理满意度高于对照组,差异有统计学意义(P< 0.05)。见表1~2。

表1 两组患者护理效率比较[n(%)]
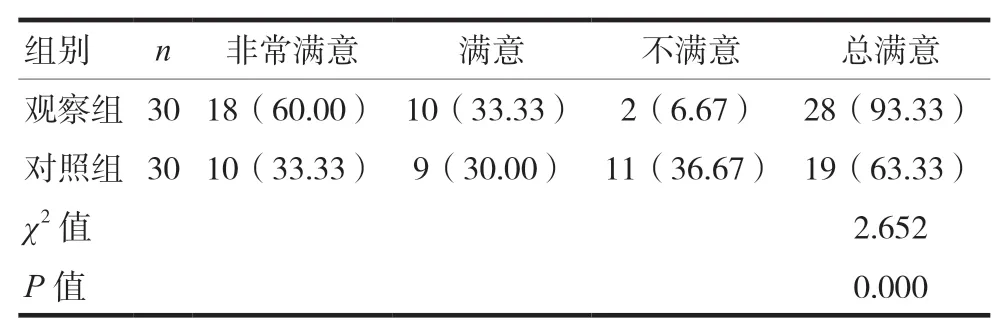
表2 两组患者护理满意度比较[n(%)]
2.2 两组患者血清总蛋白、血清前白蛋白和血清白蛋白水平比较
两组患者血清总蛋白、血清前白蛋白和血清白蛋白水平比较,观察组血清总蛋白、血清前白蛋白和血清白蛋白水平水平高于对照组,差异有统计学意义(P< 0.05)。见表3。
表3 两组患者血清总蛋白、血清前白蛋白和血清白蛋白水平比较(±s)
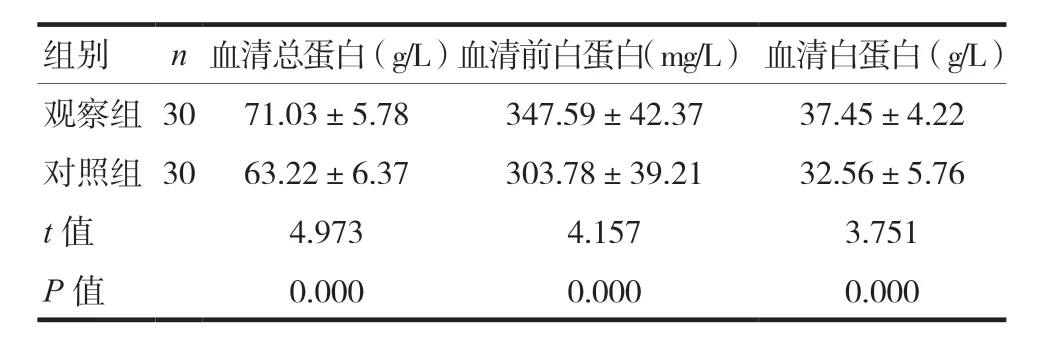
表3 两组患者血清总蛋白、血清前白蛋白和血清白蛋白水平比较(±s)
组别 n血清总蛋白(g/L)血清前白蛋白(mg/L)血清白蛋白(g/L)观察组30 71.03±5.78 347.59±42.37 37.45±4.22对照组30 63.22±6.37 303.78±39.21 32.56±5.76 t值 4.973 4.157 3.751 P值 0.000 0.000 0.000
2.3 两组患者不良反应发生率比较
两组患者不良反应发生率比较,观察组胃潴留和肠道并发症总发生率低于对照组,差异有统计学意义(P< 0.05)。见表4。
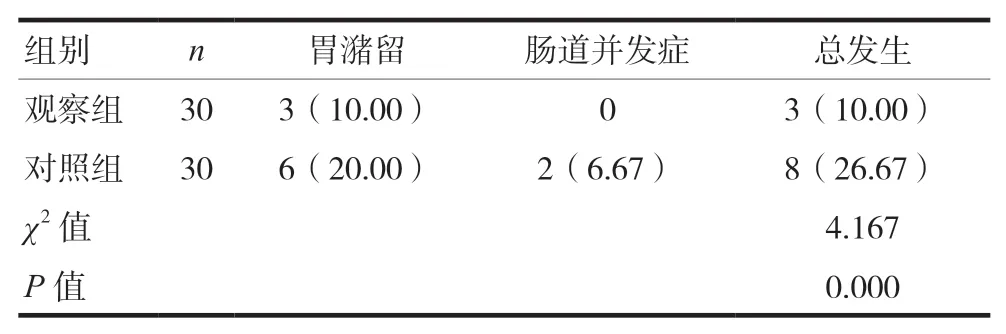
表4 两组患者不良反应发生率比较[n(%)]
2.4 两组患者BI指数评分、GCS评分、EICU停留时间及住院时间比较
两组患者BI指数评分、GCS评分、EICU停留时间及住院时间比较,观察组患者BI指数评分和GCS评分水平高于对照组,差异有统计学意义(P< 0.05);观察组患者组EICU停留时间及住院时间低于对照组,差异有统计学意义(P< 0.05)。见表5。
表5 两组患者BI指数评分、GCS评分、EICU停留时间及住院时间比较(±s)
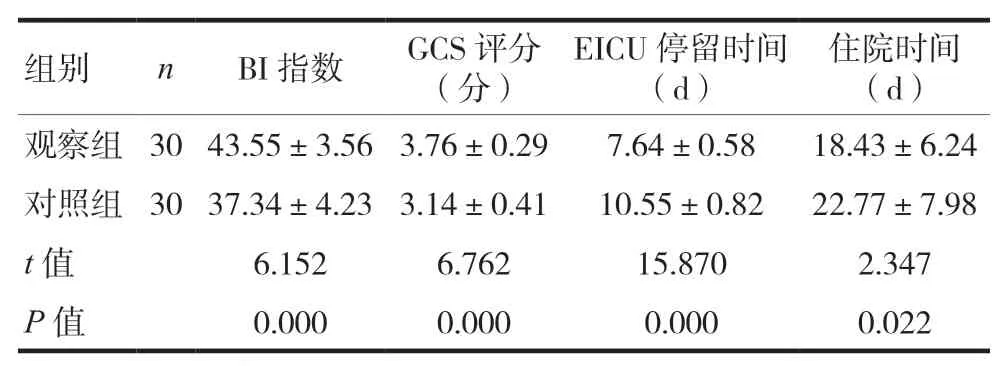
表5 两组患者BI指数评分、GCS评分、EICU停留时间及住院时间比较(±s)
注GCS:格拉斯哥昏迷量表;EICU:急诊重症监护室
组别 n BI指数 GCS评分(分)EICU停留时间(d)住院时间(d)观察组30 43.55±3.56 3.76±0.29 7.64±0.58 18.43±6.24对照组30 37.34±4.23 3.14±0.41 10.55±0.82 22.77±7.98 t值 6.152 6.762 15.870 2.347 P值 0.000 0.000 0.000 0.022
2.5 两组患者护理期间第1、2、3周MNA营养评价评分的比较
两组患者护理期间第1、2和3周MNA营养评价评分比较,观察组患者第1、2和3周MNA营养评价评分水平高于对照组,差异有统计学意义(P< 0.05)。见表6。
表6 两组患者护理期间第1、2、3周MNA营养评价评分比较(±s)
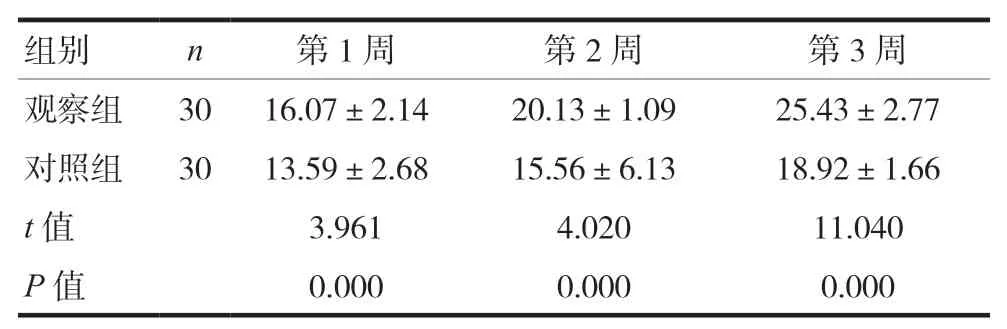
表6 两组患者护理期间第1、2、3周MNA营养评价评分比较(±s)
注MNA:微型营养评定法
组别 n 第1周 第2周 第3周观察组 30 16.07±2.14 20.13±1.09 25.43±2.77对照组 30 13.59±2.68 15.56±6.13 18.92±1.66 t值 3.961 4.020 11.040 P值 0.000 0.000 0.000
3 讨论
重症TBI患者急性期能量大量消耗、营养需求较大,然而TBI患者由于行动不便、胃肠功能受损,容易发生胃肠道疾病[12]。因此,肠内营养支持要求在能够确保患者对营养需求的同时,尽量降低胃肠道并发症的发生率[13]。目前,TBI患者通常使用的肠内营养支持方式包括鼻胃管或鼻空肠营养管喂食[14-15]。鼻空肠营养管喂养可分为肠内营养泵输送和一次性间隔注射两种。有研究显示,肠内营养泵比一次性间隔注射更容易被吸收,胃肠道不良反应发生概率更小[16-17]。人性化护理超越了传统护理模式,综合患者情绪、实际需求制订心理干预方案,充分体现以人为本的护理理念,提高患者对护理认可度,促使其积极、主动配合,以促进病情恢复,更好地适应当前的医疗状况[18]。
本研究结果显示,观察组在护理期间的护理效率、护理满意度、BI指数评分、蛋白水平及MNA营养评价评分明显高于对照组。可以推测,肠内营养泵联合人性化护理可以显著提高护理质量和有效率,提高患者的自理能力和血清蛋白含量,促进营养吸收,避免住院期间出现营养不良情况。本研究采用肠内营养泵匀速滴入对颅脑损伤患者带来了明显益处,本研究结果与陈飞翔等[19]的研究结果一致。缓慢输注使得患者的胃肠道在输液过程中可以吸收营养液中的营养物质,因此将营养液通过营养泵连续缓慢输注更为合适。相比之下,间隔一次性注射营养液,不利于肠道的消化和吸收,容易造成胃肠道反应和胃潴留。再加上基于人性化护理模式的相应护理计划,TBI患者肠内营养泵能显著改善患者的营养状况。此外,与对照组比较,观察组的GCS评分、不良反应发生率、住院时间和ICU停留时间均显著降低(P< 0.05)。观察组给予肠内营养泵联合人性化护理,不良反应发生率显著降低,预后良好。
综上所述,本研究通过采用两种肠内营养输送方式并结合人性化护理理念对TBI患者进行研究,发现肠内营养泵输送肠内营养液联合人性化护理可作为TBI患者营养支持方面的优势选择。但由于临床研究的复杂性,本研究纳入研究对象的数量较少,存在一定的局限性,后期会加大样本量进行多中心研究,来进一步验证本研究的结论。

