碱性磷酸酶与脑小血管病患者认知功能的相关性研究
肖婷,淦勤,唐震宇,黄小红
(1.江西省九江市第一人民医院,九江 332000;2.南昌大学第二附属医院神经内科,南昌 330000)
CSVD 是当今老龄化社会高发的一类疾病,起病隐匿,可致认知功能下降、大小便失禁、步态异常或情感障碍等。CSVD 是导致痴呆的最重要的血管因素,成为痴呆患者重要的“隐形杀手”,但其产生机制以及预测标志物尚未完全明确,所以有必要积极探寻对该疾病进展有预测作用的因素。ALP是一种细胞表面前体蛋白,常被认作是骨或肝脏相关疾病的标志物。本研究以脑小血管病患者为观察对象,研究脑小血管病患者中血清ALP 水平、脑损伤负荷以及认知功能情况,并探讨ALP、脑损伤负荷与认知功能三者之间的关系,以了解ALP、脑损伤负荷在CSVD 患者认知功能发生与发展中的特点以及相关性,将有助于及早识别CSVD 患者认知能力下降的风险。
1 资料与方法
选取我院2018 年10 月至2020 年06 月经MRI 诊断为脑小血管病患者100 例,脑小血管病诊断标准参照2015 年中华医学会神经病学专家组发布的《中国脑小血管病诊治共识》;其中男性49 例,女性51 例,年龄在45~88 岁,平均年龄(68.15±11.7)岁。本研究通过了医院伦理委员会的审查并获得批准,所有的研究对象均提前被告知并签署了知情同意书。
1.2 纳入排除标准 纳入标准:(1)所有的研究对象均签署知情同意书;(2)年龄45~88 岁;(3)符合《中国脑小血管病诊治共识》标准者。
排除标准:(1)有严重心、肝、肾、肺、消化道疾病病史、急、慢性传染病史等;(2)中枢神经及其他部位急性感染史;(3)脑外伤;(4)阿尔茨海默症以外的神经变性疾病以及炎性脱髓鞘性病变,如帕金森病、多发性硬化等疾病史;(5)诊断明确的恶性肿瘤;(6)大面积脑梗死;(7)脑出血病史;(8)颅内、外动脉严重狭窄史;(9)酒精和药物滥用者;(10)一氧化碳中毒;(11)严重的睡眠呼吸暂停综合征;(12)焦虑症、抑郁症、躯体化障碍等精神、心理疾病病史(13)谵妄以及无法配合量表评估患者。
1.3 生化指标 患者禁食至少8 小时后抽取血样,使用日立全自动生化分析仪7600 型通过二乙醇胺法实现对未冷冻样品进行血清ALP 水平测试,碱性磷酸酶活性检测试剂盒产自默克公司。
1.4 认知功能评估 针对符合纳入标准的100 例CSVD 患者,运用MMSE、MOCA 评分量表分别进行认知功能评估。
按照MMSE 评分根据患者的文化程度:文盲≤17 分,受教育年限1-6 年≤20 分,受教育年限7 年及以上≤24 分者评定为痴呆患者(VaD),将非痴呆患者进行MOCA 量表评分,根据患者不同文化程度:文盲≤13 分,受教育年限1~6 年≤19分,受教育年限7 年及以上≤24 分评定为轻度认知功能障碍患者(Mild Cognitive Impairment,MCI),其余均为认知功能正常患者。
通过评分比对分组,认知障碍的观察组50例,其中:VaD 组36 例,MCI 组14 例,认知功能正常的对照组50 例,两组年龄均在45~88 岁。
1.5 脑损伤评估 MRI 图像由训练有素且经验丰富的评分员对是否存在假定血管起源的脑白质高信号(White Matter Hyperintensities,WMH)、假定血管起源的腔隙性脑梗死(Lacunar Infarction,LI)、微出血(Cerebral Microbleed,CMB)和基底节区血管周围间隙扩大(Enlarged Perivascular Spaces,EPVS)进行分级。总SVD 负担评分的计算:(1)存在深部WMH(Fazekas 评分等级≥2 级),或脑室周围白质高信号WMH(Fazekas 评分≥3 级)的,得分加1分,(2)存在微出血灶,加1 分,(3)存在腔隙性病灶,加1 分(4)存在EPVS>10 个(中重度基底节区血管周围间隙扩大)加1 分,各项相加为总SVD 评分。以数字量化评估不同影像学改变的CSVD 严重程度。
1.6 观察指标 收集患者包括:高血压史、糖尿病史、高脂血症史、吸烟史、饮酒史和HCY 史在内的血管危险因素,性别、年龄、文化程度在内的影响认知功能的危险因素,AD 病史、血清ALP、总SVD评分以及MMSE 评分、MOCA 评分水平。
1.7 质量控制 所有量表评分均由专业神经内科医生协同完成。其中,MMSE 评分和MOCA 评分分别由两名不同的医生独立完成测评汇总。总SVD评分由另外两名医生同时对同一名患者的头颅MRI 影像学进行独立评估,得出的结果进行比对,结果一致则记录评分,结果不一致则讨论并确定评分。
1.8 统计方法 数据检查无误后导入SPSS 22.0 和Graphpad 8.0.1 软件中进行分析。对照组、观察组两组之间计量资料以()进行描述,连续变量使用独立样本t 检验,分类资料用率[n(%)]表示,采用χ2检验,比较两组之间一般资料有无显著差异,对照组、MCI、VaD 三组之间进行单因素方差分析比较有无差异,P<0.05 为差异有统计学意义;分别使用二元、多元有序Logistic 回归分析确定CSVD 患者认知障碍、脑损伤的独立危险因素,进一步明确临床资料对脑小血管病患者认知功能的影响,P<0.05 差异有统计学意义。
2 结果
2.1 认知正常组与认知障碍组一般资料比较 对照组(n=50 例)和观察组(n=50 例)在年龄、性别、文化水平、高血压史、糖尿病史、高脂血症史、吸烟史、饮酒史和高同型半胱氨酸史上,两组之间差异无统计学意义,P>0.05,见表1。
2.2 CSVD 患者认知功能障碍的危险因素分析 以认知功能为因变量建立二元Logistic 回归分析模型,血清ALP 水平、总SVD 评分P<0.05,ALP(OR=1.055,95%置 信 区 间1.018~1.093;P=0.003)、总SVD 评分(OR=5.596,95%置信区间2.609~12.002;P=0.001)为脑小血管病患者认知功能障碍的独立危险因素,且均呈正相关,见表2。
2.3 影响CSVD 患者脑损伤严重程度的危险因素以脑损伤分层(总SVD 评分分层)为因变量建立多元有序Logistic 回归分析模型,ALP(OR=1.038,95%置信区间1.016~1.060;P=0.001)为脑小血管病患者脑损伤严重程度的独立危险因素,且呈正相关,见表3。
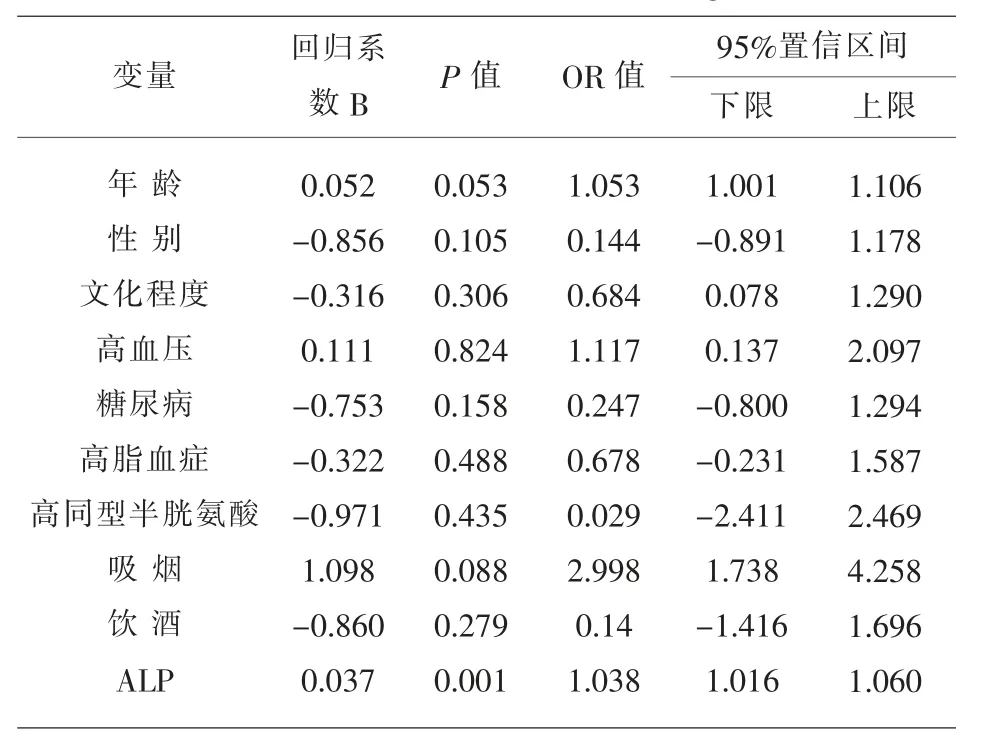
表3 脑损伤程度相关危险因素的多元有序Logistic 回归分析
2.4 影响CSVD 患者认知障碍严重程度的危险因素 以认知障碍分层(认知正常、轻度认知障碍、痴呆)为因变量建立多元有序Logistic 回归分析模型,文盲、ALP、总SVD 评分P<0.05,ALP(OR=1.041,95%置信区间1.014~1.068;P=0.004)、总SVD 评分(OR=2.565,95%置信区间1.756~3.374;P=0.023)、文盲(OR=10.074,95%置信区间8.206~11.942;P=0.015)为认知功能障碍严重程度的独立危险因素,且均为正相关,见表4。
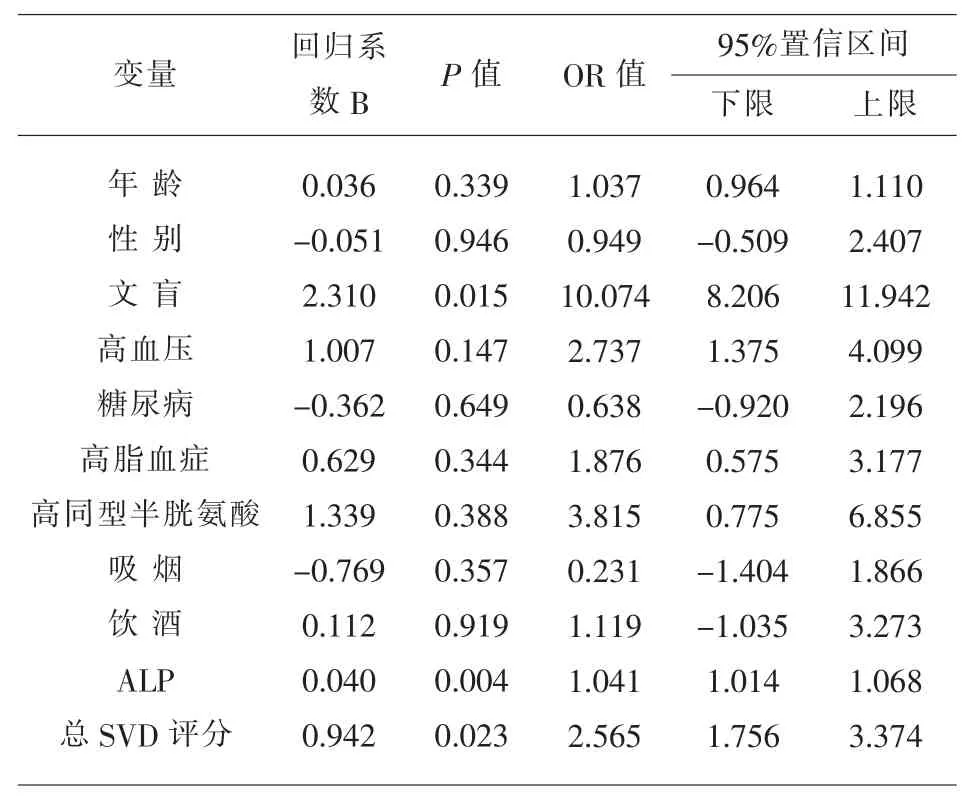
表4 认知程度相关影响因素的多元有序Logistic 回归分析
2.5 认知功能正常、MCI 以及VaD 患者血清ALP水平的比较 50 例对照组血清ALP 水平为(64.85±16.25)U/L,36 例VaD 组血清ALP 水平为(88.36±26.32) U/L,14 例MCI 组血清ALP 水平为(68.89±13.63)U/L,VaD 组与对照组、MCI 组比较P<0.05有显著差异,对照组与MCI 组比较P>0.05 无显著差异。三组血清ALP 水平进行比较,患者认知功能损伤越重,血清ALP 水平越高,见图1。
2.6 CSVD 合并AD 患者与VaD 患者血清ALP 水平的比较 认知障碍组17 例CSVD 合并AD 的患者血清ALP 水平为(56±9.07)U/L,36 例VaD 患者血清ALP 水平为(86.31±24.70)U/L,两者比较差异有统计学意义(P<0.05),两组患者血清ALP 水平进行比较,VaD 组>AD 组,见图2。
3 讨论
脑小血管是颅内小血管,包含:小动脉、微动脉(直径40~400 μm)、毛细血管和小静脉[1]。CSVD是导致痴呆的最重要的血管因素,占血管性认知障碍的50%;CSVD 是血管性认知功能障碍(VCI)的主要原因,不仅导致未达痴呆严重程度的血管性轻度认知障碍 (VaMCI)[2],也可占血管性痴呆(VaD)的36%~67%[3]。本研究通过校正相关因素,以认知障碍有无为因变量进行二元Logistic 回归分析得出:ALP、总SVD 评分为脑小血管病患者认知障碍的独立危险因素,CSVD 患者脑损伤负荷与认知功能损伤呈正相关,脑损伤负荷愈重,认知功能损伤愈重。
ALP 按组织表达分为两类,第一类为组织特异性碱性磷酸酶(ALPs),其在肠内、生殖细胞和胎盘中表达,第二类为非特异性碱性磷酸酶(Tissue Non-specific Alkaline Phosphatase,TNAP),其来源并在骨骼、肝胆、动脉血管和肾脏等组织中表达。其中,体内含量TNAP 占大多数,其在循环中总ALP 占比率超过90%[4-5]。除了在骨、肝和肾内表达外,TNAP 还在脑的内皮细胞、神经元细胞膜和神经突触接触部位处表达。血清ALP 和CSVD 之间联系的潜在机制仍然不清楚,曾有Kim 等人报道,血液循环中较高水平的ALP 是预测脑梗死预后的潜在指标,与CSVD 无关[6],而其他研究有表明,血清ALP 升高与更严重的脑白质损害有关,可作为CSVD 发生的标志[7-8]。有人对脑外伤患者进行研究,发现血清ALP 活性显著增加至200 IU/L 以上,可见TNAP 可以反映出脑损伤,甚至可能反映神经元的丧失,在颅脑损伤和VaD 长期低水平变化后会急剧增加[9]。ALP 被认为是CSVD 的可能原因,我们认为包括血管钙化、内皮功能障碍、炎症和氧化应激在内的多种复杂机制可能共同作用于ALP和CSVD[10]。最近,有研究者提出并验证了SVD 总分量化CSVD 的总负担,以评估不同脑小血管损伤对整个大脑的累积影响,而不是单独考虑某个特征[11]。我们发现,总的SVD 负荷在预测功能结果方面优于单个SVD 特征。基于国内外多项研究总结了总SVD 评分在全脑损伤负荷评估方面的优越性,本研究对CSVD 患者脑损伤负荷的评估运用了该评分量表。本研究以总SVD 评分分层为因变量进行多元有序Logistic 回归分析得出:ALP 为总SVD 评分的独立危险因素,进一步证明ALP 与CSVD 脑损伤负荷相关,血清ALP 水平越高,脑损伤负荷越严重。ALP 在阿尔茨海默病(AD)患者脑中和血中表达均升高[12],血浆中ALP 的升高反应神经元中ALP 的改变。血浆中ALP 增加与AD 的认知功能呈负相关[12-13],ALP 升高是AD 相关的脑病理改变的结果[12]。TNAP 已被证明在引起AD 的神经毒性事件中具有特定作用。TNAP 可以使神经元周围的细胞外高磷酸化tau 磷酸化,该去磷酸化的tau 是M1 和M3 毒蕈碱受体的激动剂,其作用是使持续的钙流入神经毒性细胞并最终导致神经元丢失[14]。一项将AD 与血管性痴呆(VaD)对比的研究表明,碱性磷酸酶活性在VaD 中显著升高[15]。本研究通过以认知程度为因变量进行多元有序Logistic 回归分析得出:ALP 为CSVD 认知障碍的独立危险因素。并且我们对这些数据的统计分析表明:血清ALP 活性在一定程度上与认知水平有关,血清ALP 活性在VaD 组明显高于对照组和MCI 组,并且在所有受试者中,血清ALP 活性与认知功能呈负相关,血清ALP 水平越高,认知功能越差,提示血清ALP 活性的变化可能反映了任何个体的认知变化。因此,我们得出结论:ALP 参与了脑小血管病和血管性痴呆的发病过程,并成为导致疾病发生的一个重要的危险因素。值得注意的是,本研究纳入了既往有AD 病史的CSVD 患者,对该类患者的血清ALP 水平与VaD 患者血清ALP 水平对比发现:VaD 患者高于合并AD 患者,更进一步证明了ALP 活性的改变可能反映了VaD的神经元丢失。
综上所述,本研究通过对脑小血管病患者ALP、总SVD 评分与认知功能进行相关性分析,虽得出了三者有显著正相关的结果,但由于本研究的样本量较小,我们的数据还不允许我们确定血清ALP 活性的变化是CSVD 认知障碍发生的主要机制,还是其他神经退行性变化的次要结果,期待有更佳的模型来进一步证实。

