急性缺血性脑卒中患者阿替普酶溶栓后发生HT的影响因素分析
杨牧,鹿滨麒,韩娟,朱星阳
急性缺血性脑卒中(acute ischemic stroke,AIS)为常见脑血管疾病,其病情危重,致残、致死率较高,及时采取溶栓等手段解除脑血管压力对AIS患者病情转归意义重大。阿替普酶(recombinant tissue plasminogenactivator,rt-PA)溶栓是规定时间窗内首选治疗方式,可溶解血栓,有效挽救缺血半暗带,提高AIS患者生存率。但rt-PA溶栓可能引发出血性转化(hemorrhagic transfor-mation,HT),加重临床症状,增加致残、致死率[1]。因此,探讨rt-PA溶栓后发生HT的影响因素,在溶栓前有效预测HT发生风险,对临床决策、疾病转归具有积极意义。基于此,本研究选取387例接受rt-PA溶栓治疗的AIS患者,旨在分析其溶栓后发生HT的影响因素。现报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月—2022年2月我院收治的387例接受rt-PA溶栓治疗的AIS患者为研究对象。纳入标准:(1)符合《中国急性缺血性脑卒中诊治指南2018》[2]中AIS诊断标准;(2)发病时间≤4.5 h;(3)符合rt-PA溶栓适应症;(4)近3个月内无头颅创伤、心肌梗死、症状性AIS或颅内手术史;(5)患者及近亲属均了解本研究并签订知情同意书。排除标准:(1)存在恶性血液系统疾病;(2)肝肾严重功能异常;(3)头颅CT显示颅内出血;(4)伴有恶性肿瘤;(5)存在认知、精神障碍。根据rt-PA溶栓后是否发生HT分为HT组(68例)和非HT组(322例)。HT判定标准:AIS患者发病后首次头颅MRI或CT未发现出血,rt-PA溶栓后24 h复查头颅CT,若发现梗死灶内或远隔部位无症状性出血,则判定为HT;若溶栓后24~72 h,AIS患者出现体征加重、神经功能症状等症状性出血,则立即复查头颅CT,明确HT情况。本研究经我院医学伦理委员会审批通过。
1.2 方法
1.2.1 资料收集 以病历收集、跟踪检查结果等方式收集患者临床资料,包括年龄、性别、收缩压、舒张压、血小板计数、美国国立卫生院卒中量表(NIHSS)评分、吸烟史、饮酒史、高血压、高脂血症、糖尿病、冠心病、脑卒中、大脑中动脉高密度征、溶栓前口服抗凝药、发病至溶栓时间、溶栓前超敏C反应蛋白(hs-CRP)、脂蛋白相关磷脂酶(Lp-PLA2)、脂联素(APN)水平及溶栓时间。
1.2.2 血清相关水平检测 AIS患者入院后均抽取5 mL外周静脉血,离心(4 000 r/min,15 min)处理,取血清,以酶联免疫吸附法测定溶栓前血清APN、Lp-PLA2、hs-CRP水平。

2 结果
2.1 AIS患者rt-PA溶栓后发生HT的单因素分析 2组间年龄、性别、收缩压、舒张压、血小板计数、吸烟史、饮酒史、高血压、高脂血症、糖尿病、冠心病、脑卒中、溶栓前口服抗凝药、发病至溶栓时间及溶栓时间比较,差异无统计学意义(P>0.05);2组间NIHSS评分、房颤病史、大脑中动脉高密度征及溶栓前血清hs-CRP、Lp-PLA2、APN水平比较,差异有统计学意义(P<0.05)。见表1。
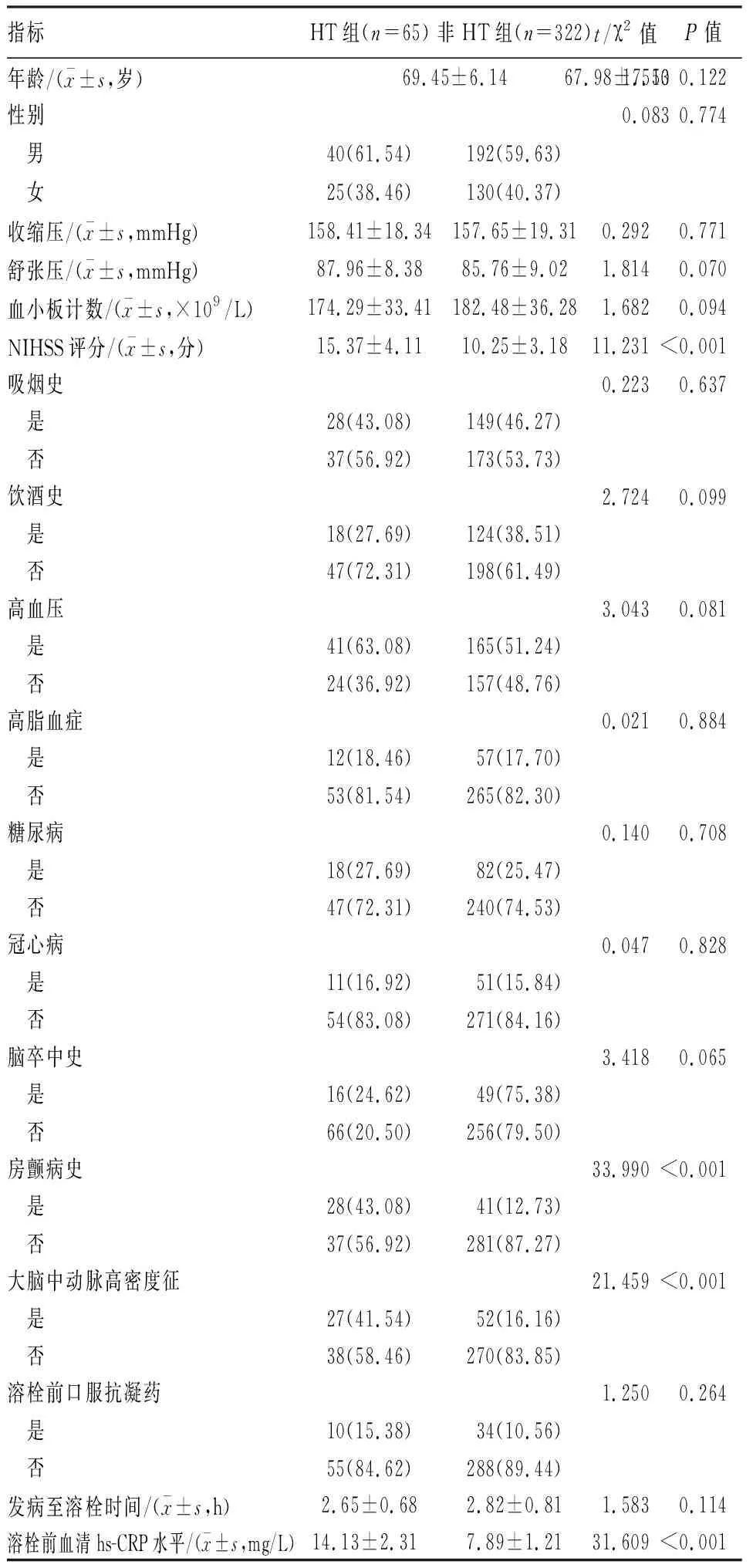
表1 AIS患者rt-PA溶栓后发生HT的单因素分析

续表1
2.2 影响AIS患者rt-PA溶栓后发生HT的多因素Logistic回归分析 以AIS患者rt-PA溶栓后是否发生HT为因变量,将单因素分析中有统计学意义的影响因素作为自变量,自变量赋值情况,见表2。多因素Logistic回归分析显示,NIHSS评分>11.11分、有房颤病史、大脑中动脉高密度征、溶栓前血清hs-CRP水平>13.08 mg/L、溶栓前血清APN水平≤3.66 mg/L、溶栓前血清Lp-PLA2水平>40.95 ng/mL是AIS患者rt-PA溶栓后发生HT的危险因素(P<0.05)。见表3。

表2 自变量赋值表
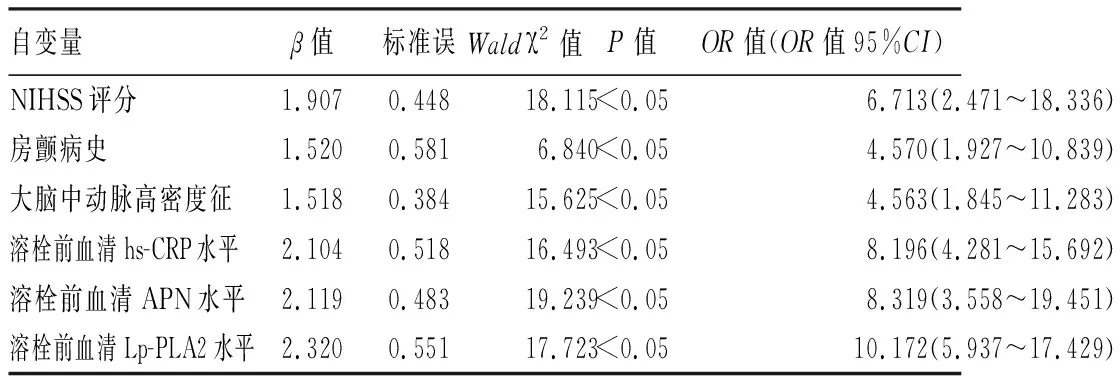
表3 影响AIS患者rt-PA溶栓后发生HT的多因素Logistic回归分析
2.3 Logistic回归模型对AIS患者rt-PA溶栓后发生HT的预测价值 采用Logistic回归模型分析数据集,得到AIS患者rt-PA溶栓后发生HT的预测概率P。根据预测值和真实值绘制ROC曲线,结果表明,AUC为0.917(95%CI:0.885~0.942),敏感度为90.77%,特异度为75.90%。
3 讨论
AIS为脑血管常见危重疾病,既往研究[3-4]显示,AIS患者中有10%~15% rt-PA溶栓后发生HT,严重威胁患者生命健康。本研究387例接受rt-PA溶栓的AIS患者中65例发生HT(16.80%),与既往研究相似,且较既往发生率高。可见积极探究影响rt-PA溶栓后发生HT的危险因素,对预防HT、提高AIS患者生存率和改善预后具有积极意义。
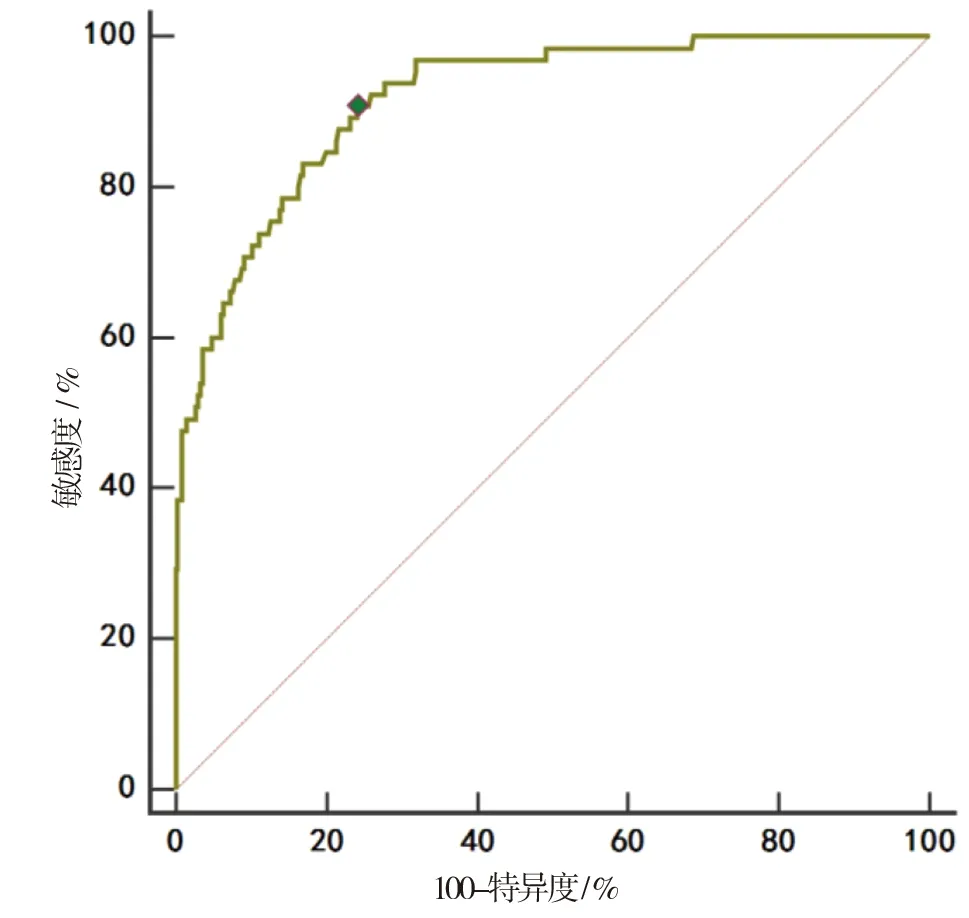
图1 Logistic回归模型预测AIS患者rt-PA溶栓后发生HT的ROC曲线
NIHSS评分可反映AIS病情严重程度,评估神经系统功能,评分越高提示卒中、脑组织缺血梗死、神经功能缺损程度越严重[5]。孙云云等[6]研究显示,NIHSS评分是AIS患者3个月预后不佳的影响因素,本研究显示NIHSS评分>11.11分是AIS患者rt-PA溶栓后发生HT的危险因素(OR=6.713,P<0.05),进一步证实NIHSS评分与AIS患者发生HT联系密切。其原因可能为:NIHSS评分较高患者脑微血管壁等组织缺血性损伤严重,加之神经元凋亡,增加了血管通透性,导致rt-PA溶栓再灌注后HT发生风险加大[7]。故对于NIHSS评分较高患者,临床应慎重制定治疗方案,预防HT发生。本研究发现,房颤病史可能增加溶栓后HT发生率,Smythe等[8]研究指出合并心房颤动AIS患者,其梗死病灶面积较未合并患者大,可能引发HT,且抗凝剂注射时机与HT发生相关,影响患者预后。因此,对于合并房颤史患者,应密切监测其病情程度,明确梗死病灶面积,给予针对性措施。高密度征可提示大脑中动脉急性闭塞,该征象有利于AIS临床诊治与预后评估[9]。孙松堂等[10]研究前循环AIS患者出血情况显示,平板CT高密度征可反映HT发生高风险及预后不良,血管内平板CT高密度征患者HT发生率高达87.5%(7/8)。本研究显示AIS患者rt-PA溶栓后发生HT受大脑中动脉高密度征影响,大脑中动脉高密度征患者HT发生率为41.54%(27/65),与其研究结果相似,原因可能在于大脑中动脉高密度征形成机制与栓塞相关,心源性栓塞主要发生于大脑中动脉,AIS发生影响病变血管侧支循环代偿建立,缺血组织及栓塞血管壁受损,进而造成rt-PA溶栓后出血风险升高[11]。但可能因选例范围不同,本研究此类患者HT发生率较低。
此外,本研究结果显示,栓前血清APN≤3.66 mg/L、hs-CRP>13.08 mg/L、Lp-PLA2>40.95 ng/mL是AIS患者rt-PA溶栓后发生HT的危险因素(P<0.05)。其中APN分泌于脂肪细胞,具有调节血糖稳态与脂质代谢、抑制炎症反应作用,可抑制黏附因子表达及炎性因子释放,同时可减少肝脏脂质沉积与糖生成,缓解动脉粥样硬化[12]。张玲等[13]研究指出,AIS患者治疗、恢复过程中,颅内血流外周血中APN水平呈下降趋势,可见随AIS患者动脉粥样硬化改善,机体APN水平反应性下降。张琦等[14]研究中指出hs-CRP与AIS患者rt-PA溶栓后早期转归及预后相关,与本研究结果相似。可能由于AIS病情发生时,hs-CRP呈高水平异常表达,其通过促炎症介质分泌,加剧局部动脉血管炎性反应,介导血栓形成;且hs-CRP能诱导血管内皮细胞炎性因子释放,是导致动脉粥样硬化发生、进展的重要因素[15]。Lp-PLA2为磷脂酶,可作用于血管内膜中低密度脂蛋白胆固醇,生成溶血素、氧化性脂肪酸等因子,加剧炎症反应,造成血管内皮功能障碍,促使动脉管壁变化进展为粥样硬化[16]。此外杨玉梅等[17]研究表明,脑梗死患者Lp-PLA2水平随病灶体积增加、病情加重而明显升高,有助于评估动脉粥样硬化程度。本研究进一步分析数据集显示Logistic回归模型预测AIS患者rt-PA溶栓后发生HT的AUC为0.910(95%CI:0.879~0.943),敏感度为81.54%,特异度为82.92%,可见具有一定预测价值。密切关注以上因素,针对性制定治疗方案,有利于减少HT发生率,改善AIS患者预后。此外,因AIS患者病情危急,rt-PA溶栓前临床检测时间有限,本研究血清指标检测无法保证空腹静脉血检测,可能一定程度上影响检测结果,需临床进一步研究证实。
综上所述,NIHSS评分、大脑中动脉高密度征及溶栓前血清hs-CRP、APN、Lp-PLA2水平等与AIS患者rt-PA溶栓后发生HT联系密切,综合考虑以上因素对制定治疗方案、减少HT发生、改善患者预后具有重要临床意义。

