血液科血流感染肺炎克雷伯菌和大肠埃希菌的耐药性及危险因素分析
李惠, 包洋, 黄纯兰
产超广谱β-内酰胺酶(ESBLs)的肠杆菌科细菌已成为感染的重要病原菌, 其中以大肠埃希菌和肺炎克雷伯菌为主[1]。血液科病人由于自身疾病及治疗特点易发生血流感染, 且以革兰阴性菌为主要病原菌。目前, 产ESBLs菌的多重耐药性为血液科临床治疗带来了挑战, 增加病人死亡风险。本研究分析西南医科大学附属医院血液科肺炎克雷伯菌和大肠埃希菌血流感染菌株药敏结果, 探究血液科易感产ESBLs菌株的危险因素及血流感染病人预后, 有助于评估病情及判断预后, 指导临床合理用药和预防。
1 资料与方法
1.1 一般资料本次研究选取西南医科大学附属医院血液科2018年1月至2021年3月103例血流感染肺炎克雷伯菌和大肠埃希菌的病人, 收集其相关临床资料。病人或其近亲属知情同意, 本研究符合《世界医学协会赫尔辛基宣言》相关要求。住院病人符合血液病诊断标准[2], 出现明显的全身炎症反应综合征, 同时一次或多次血培养出大肠埃希菌或肺炎克雷伯菌, 则为医院肺炎克雷伯菌或大肠埃希菌血流感染。
1.2 研究分组及观察指标103例病人分为产ESBLs组, 非产ESBLs组, 收集两组临床资料:性别、年龄、血液病、基础疾病(糖尿病、高血压、乙型病毒性肝炎)、感染前30 d有住院史、抗生素暴露史、有侵袭性操作史, 以及合并感染性休克、脏器衰竭、粒细胞缺乏时间、实验室相关指标(粒细胞数、降钙素原、白蛋白、D-二聚体)等, 分析对比两组感染菌株耐药性差异, 探讨与非产ESBLs比, 易感产ESBLs的影响因素。103例病人按病情转归分组, 将院内死亡和在病情恶化治疗无望时由于风俗或经济等原因选择放弃治疗、自动出院的病人分为预后不良组, 余为对照组, 探究血流感染肺炎克雷伯菌或大肠埃希菌病人的预后危险因素。
1.3 统计学方法用SPSS 25.0统计分析。计数资料以例(%) 表示, 服从正态分布的计量资料以±s表示, 不服从正态分布的以中位数(第25、第75百分位数)[M(P25,P75)]表示。单因素分析采用χ2检验, 多因素分析采用logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料103例病人中, 男性50例, 女性53例, 年龄为47(27, 56)岁, 白血病占67.00%, 淋巴瘤占9.70%, 骨髓增生异常综合征占7.80%, 再生障碍性贫血占3.90%, 多发性骨髓瘤及噬血细胞综合征各占2.90%, 原发性骨髓纤维化占1.90%, 其他占3.90%。103例菌株感染病人中, 产ESBLs组45例, 非产ESBLs组58例。18例病人同时合并多种细菌血流感染, 12例合并糖尿病, 9例合并高血压, 11例合并乙型病毒性肝炎, 住院期间病情好转85例, 预后不良18例。
2.2 产ESBLs菌组与非产ESBLs菌组药敏结果该类产ESBLs肠肝科细胞对碳青霉烯类、阿米卡星、替加环素敏感性较好, 其耐药率均低于0.2;对于β内酰胺酶抑制剂的耐药率均低于0.5;对青霉素类和头孢类耐药率高。在碳青霉烯类药物中, 两组对于亚胺培南、美罗培南的均比较敏感;而对于其他抗菌药物, 产ESBLs耐药率明显较高。见表1。
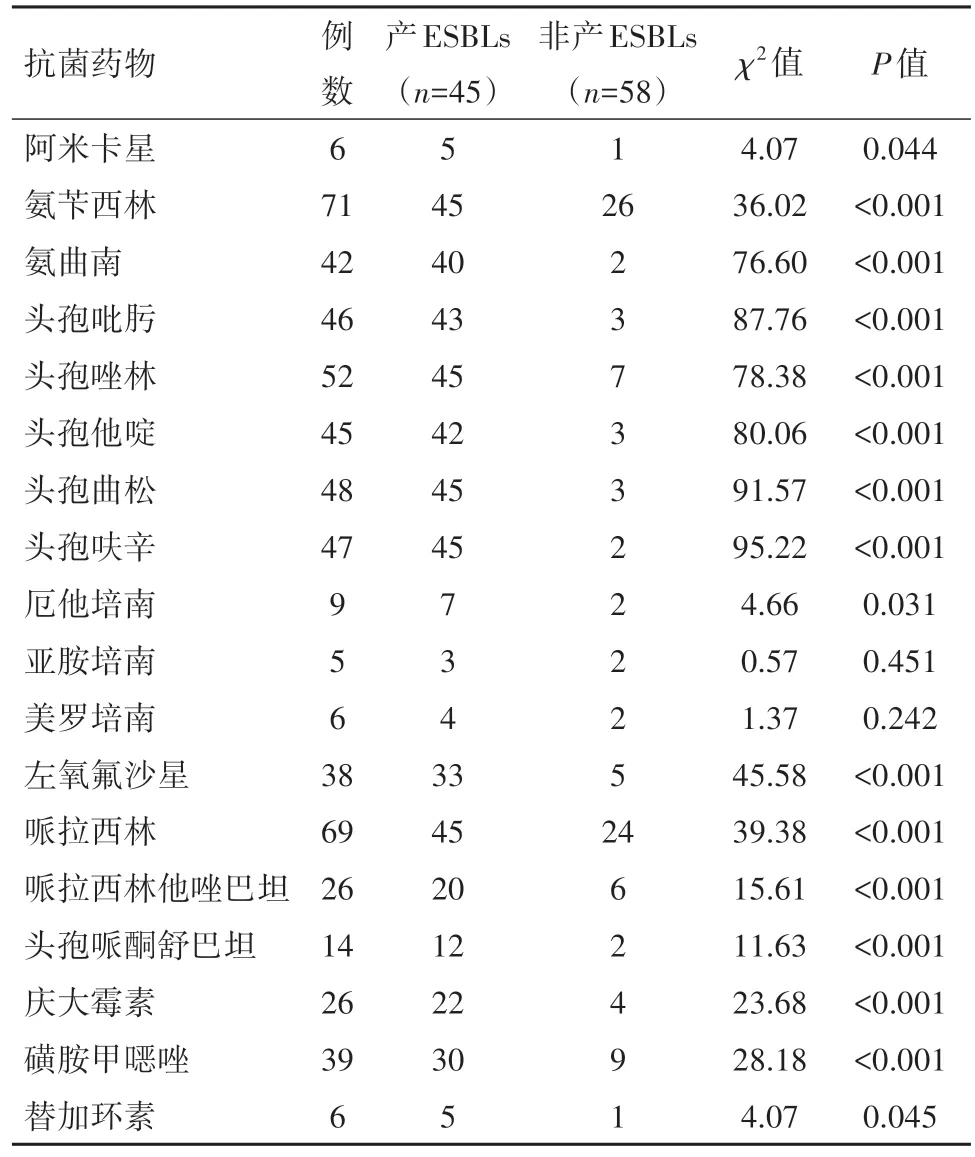
表1 血流感染肺炎克雷伯菌和大肠埃希菌病人产与非产超广谱β-内酰胺酶(ESBLs)菌株对抗菌药物的耐药率比较/例
2.3 产ESBLs菌组与非产ESBLs菌组病人临床特点对比与非产ESBLs菌组病人比, 感染产ESBLs菌病人年龄≥60岁差异有统计学意义;感染产ESBLs菌病人更易发生感染性休克、器官功能衰竭, 且病情预后不良。实验室指标中, 两组间粒细胞严重缺乏差异无统计学意义(P>0.05), 感染产ESBLs菌病人降钙素原及D-二聚体指标比非产ESBLs菌组高, 血清白蛋白水平较低。见表2。
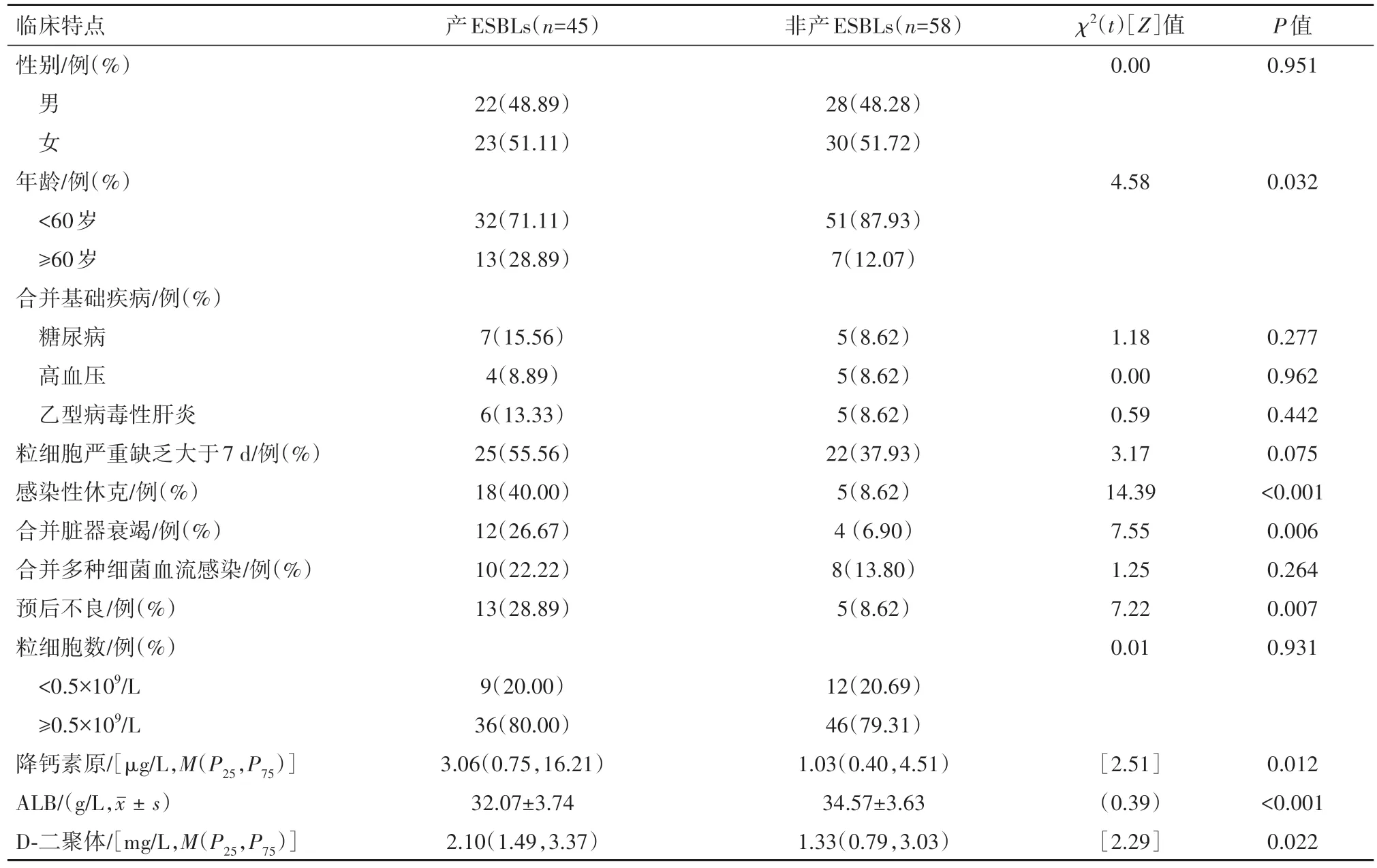
表2 血流感染肺炎克雷伯菌和大肠埃希菌病人产超广谱β-内酰胺酶(ESBLs)菌组与非产ESBLs菌组临床特点对比
2.4 与感染非产ESBLs菌比, 分析易感产ESBLs菌株的危险因素在103例血流感染肺炎克雷伯菌和大肠埃希菌病人中, 分析可能导致病人易感产ESBLs的各个因素, 包括:年龄、性别、基础疾病、感染前30 d的住院史、抗生素使用史及侵袭性操作史等。采用χ2检验单因素分析, 本研究发现:病人年龄≥60岁、感染前30 d有住院史、抗生素暴露史、有碳青霉烯类使用史、联合真菌药物使用史, 均差异有统计学意义(均P<0.05), 见表2, 3。将上述差异有统计学意义的因素进行多因素logistic回归分析, 发现年龄≥60岁、感染前30 d有碳青霉烯类抗生素使用史、感染前30 d有联合抗真菌药物使用史是病人易感产ESBLs肺炎克雷伯菌和大肠埃希菌血流感染的独立危险因素, 见表4。
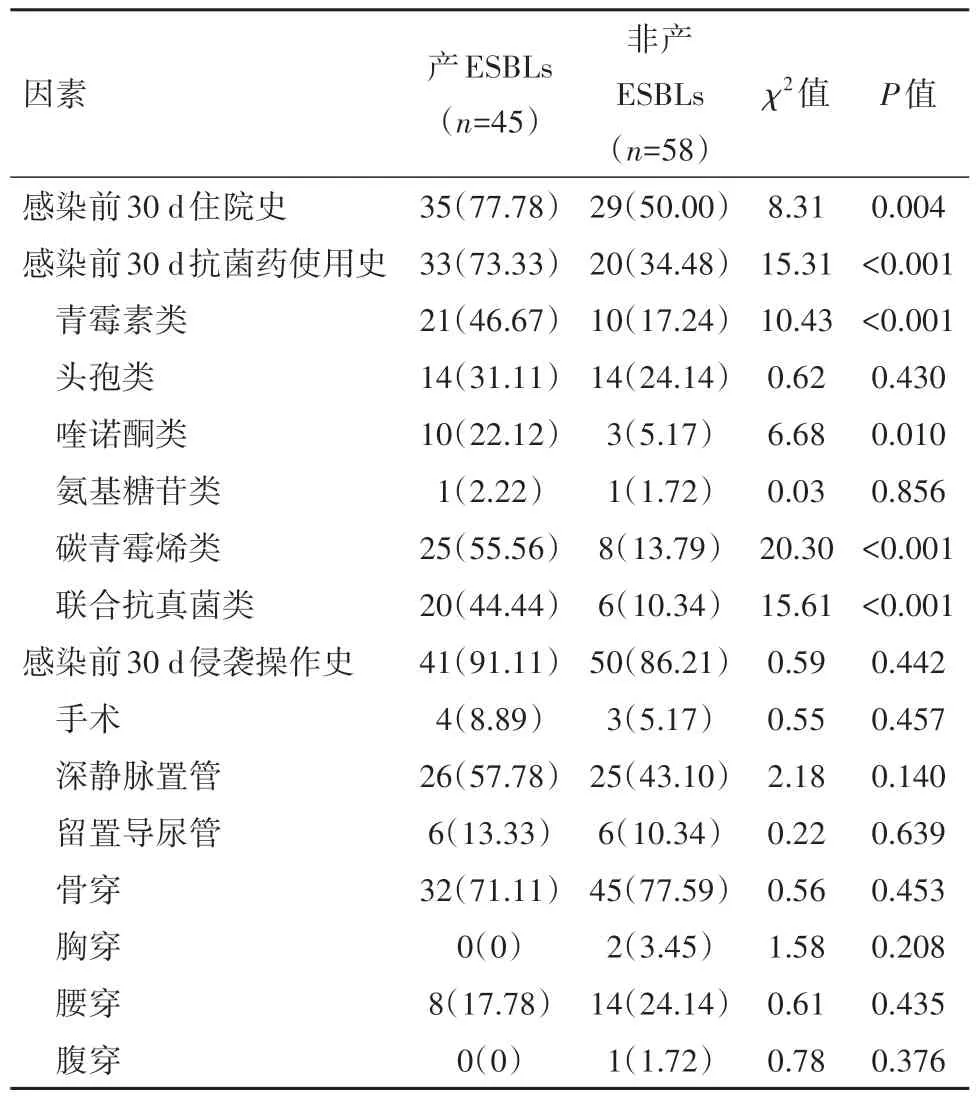
表3 血流感染肺炎克雷伯菌和大肠埃希菌103例易感产超广谱β-内酰胺酶(ESBLs)菌株相关因素的单因素分析/例(%)
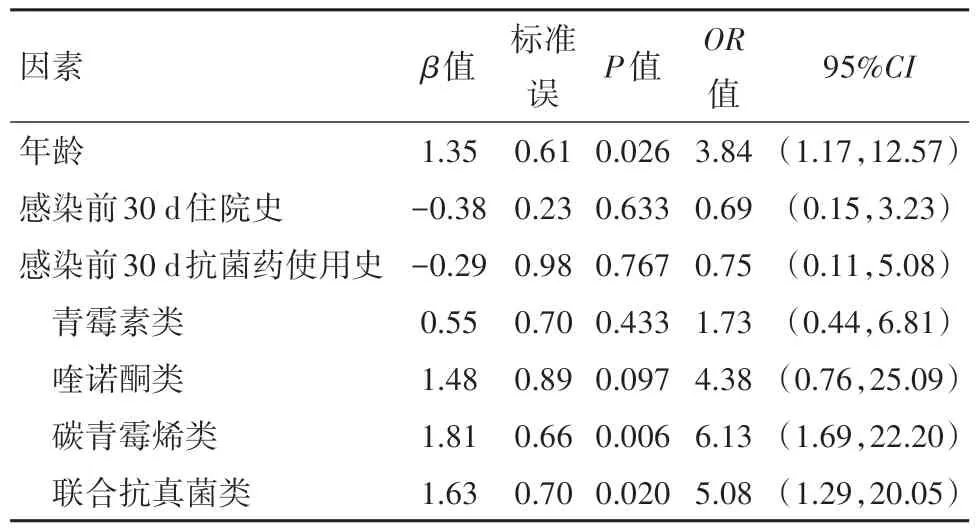
表4 血流感染肺炎克雷伯菌和大肠埃希菌103例易感产超广谱β-内酰胺酶(ESBLs)菌株危险因素的logistic回归分析
2.5 血液科肺炎克雷伯菌和大肠埃希菌血流感染预后的危险因素分析根据病人病情转归, 用预后不良为结局变量进行单因素分析:住院期间发生两种及以上细菌性血流感染、产ESBLs菌株感染、严重性粒细胞缺乏且大于7 d、器官功能衰竭、降钙素原、白蛋白、D-二聚体水平与血液科肺炎克雷伯菌和大肠埃希菌血流感染的不良预后有关(均P<0.05), 见表5。多因素分析发现, 病人严重性粒细胞缺乏且大于7 d、发生两种及以上细菌性血流感染、器官功能衰竭、低白蛋白水平是该类病人预后不良的独立危险因素(均P<0.05), 见表6。
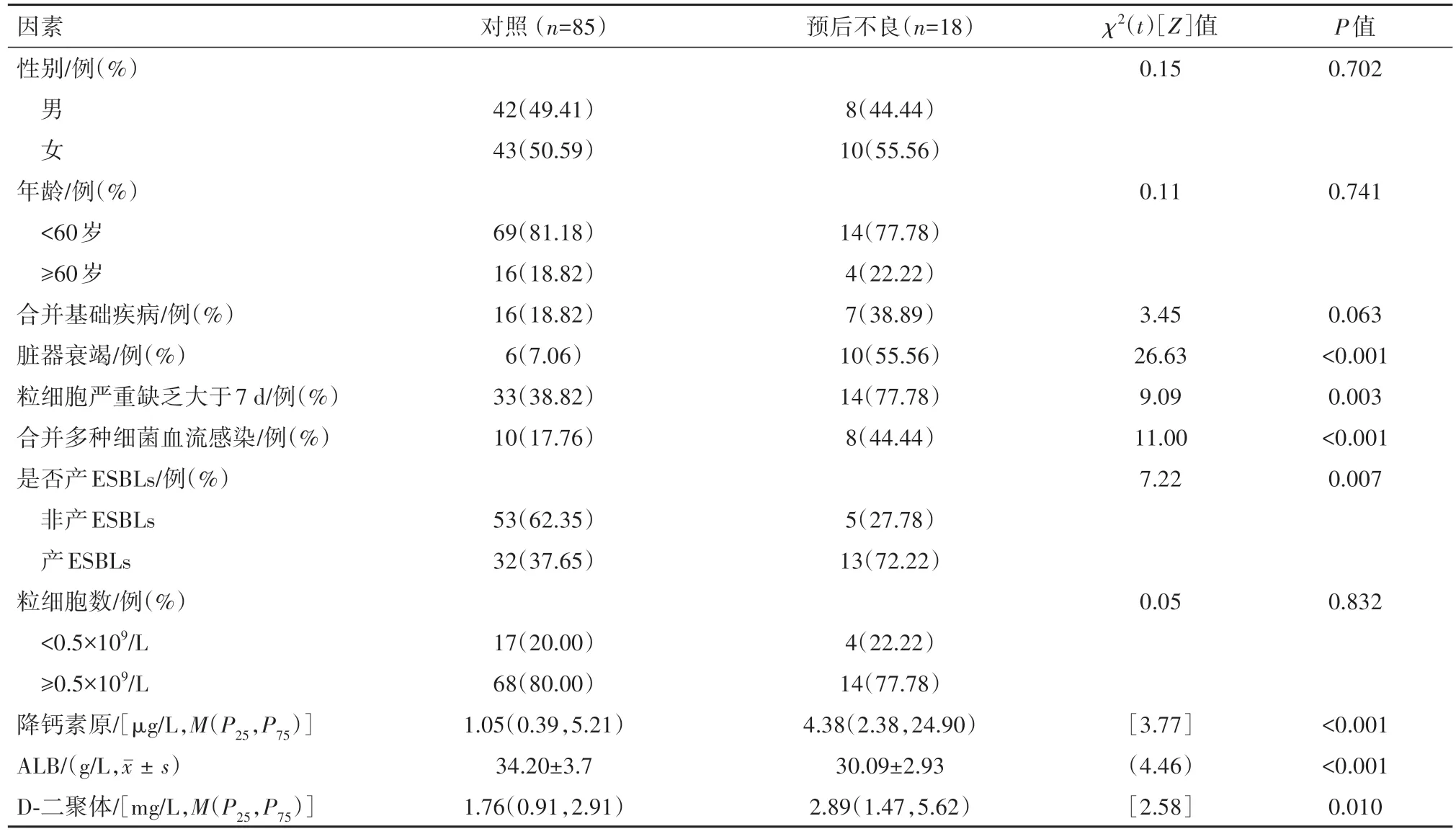
表5 肺炎克雷伯菌和大肠埃希菌血流感染预后不良的单因素分析
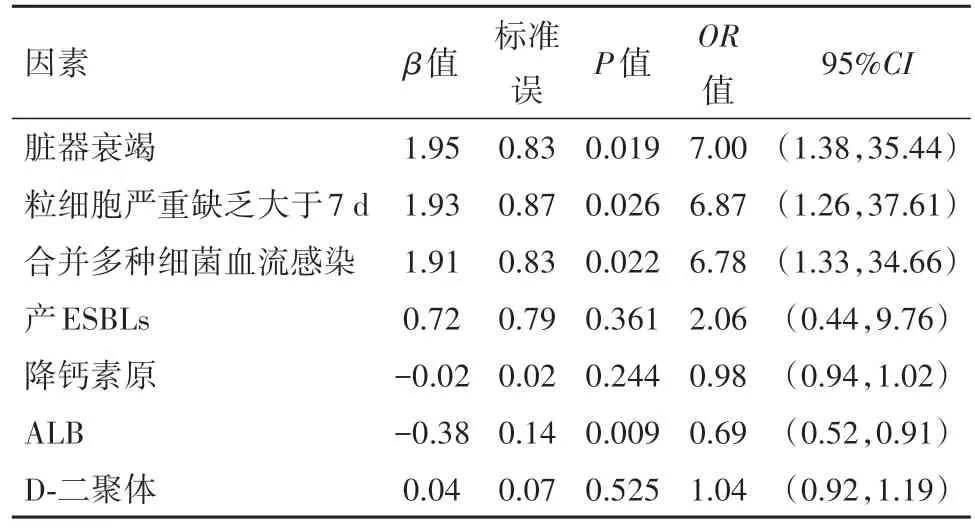
表6 肺炎克雷伯菌和大肠埃希菌血流感染预后不良的logistic回归分析
3 讨论
由于疾病本身及医治特点, 血液科病人易发生血流感染, 且病死率高[3]。研究发现, 血液科血流感染病人以革兰阴性菌常见;而作为产超广谱β-内酰胺酶(ESBLs)的主要代表菌, 大肠埃希菌及肺炎克雷伯菌是革兰阴性菌的常见菌[1, 4-5]。产ESBLs菌的多药耐药性由质粒所介导, 不仅可通过医疗器械在病人互相传播, 还可通过质粒在细菌间传播, 其耐药性较高, 给临床带来了挑战[6-7]。低质量抗生素的使用、抗菌药物的使用不当以及感染预防措施不佳可能增加耐药细菌的流行率, 为耐药菌的传播提供了有利条件[8-9]。值得注意的是, 目前血液科病人产ESBLs大肠埃希菌或肺炎克雷伯菌的比例有上升趋势[10]。因此, 对于血液科血流感染肠杆菌科菌株病人, 临床上需更加关注其耐药性及感染影响因素, 严格感染预防及控制, 规范临床用药。
本研究对该类产ESBLs菌病人进行分析发现, 与肺炎克雷伯菌产ESBLs菌(27.9%)比, 大肠埃希菌检出率较高(55.6%), 符合报道[11]数据。研究药敏结果发现, 与非产ESBLs菌株比, 产ESBLs菌株对除碳青霉烯类外的抗菌药物耐药率较高, 且普遍对青霉素类、头孢类、氨曲南耐药[12]。对如哌拉西林-他唑巴坦、头孢哌酮-舒巴坦类的β内酰胺酶抑制剂复方制剂而言, 产ESBLs菌株的耐药性明显低于青霉素类、头孢类抗菌药物。因此, 对感染产ESBLs菌的病人而言, 酶抑制剂复合制剂的选择尤为重要[13]。血流感染碳青霉烯耐药菌是血液科病人的不良预后因素[14]。酶抑制剂复合制剂不仅耐药性低于青霉素类及头孢类, 而且合理使用酶抑制剂复合制剂可以减少碳青霉烯类使用, 延缓碳青霉烯类耐药菌株的产生。
对比感染产ESBLs菌组和非产ESBLs菌组病人临床资料, 发现感染产ESBLs菌组病人年龄大于非产ESBLs菌组, 更易发生感染性休克及器官功能衰竭, 且在降钙素原、白蛋白水平以及D-二聚体等实验室指标上有明显差别。对易感产ESBLs菌株进行危险因素分析, 年龄≥60岁, 感染前30 d有住院史、有抗生素暴露史、有碳青霉烯类使用史、联合真菌药物使用史, 差异有统计学意义(均P<0.05)。由于血液科疾病特殊性, 大多数血液病病人需进行骨穿及腰穿等侵袭性操作, 本研究发现该类侵袭性操作差异无统计学意义(P>0.05)。多因素分析发现, 年龄≥60岁、有碳青霉烯类抗生素暴露史、感染前30 d有联合抗真菌药物使用史是血液科该类菌株血流感染的独立危险因素。研究发现, 有碳青霉烯类抗生素暴露史是感染产ESBLs大肠埃希菌的危险因素, 本研究结果与其一致[15]。老年病人, 免疫低, 对外界细菌侵袭的防御能力不足, 易发生耐药菌株感染[16]。既往有联合抗真菌药物使用史的病人是产ESBLs菌株的危险因素, 往往提示该类病人近期合并二重感染, 感染产ESBLs菌株风险增加。患有疾病相关免疫抑制以及长期暴露于广谱抗生素的血液系统恶性肿瘤病人, 感染ESBL表型和耐碳青霉烯类的肠杆菌科细菌的概率将大大增加[17]。
根据血液科产ESBLs菌株血流感染病人预后为结局变量, 探究病人预后危险因素。在实验室指标中, 预后不良病人降钙素原、D-二聚体水平高于预后好转组, 低表达白蛋白水平(均P<0.001)。对103例病人进行危险因素分析, 发现严重性粒细胞缺乏且大于7 d、发生两种及以上细菌性血流感染、器官功能衰竭、低白蛋白水平是该类病人的独立危险因素(P<0.05)。然而, 对于产ESBLs是否影响病人的预后存在争议。有研究表明产生ESBL的菌株可能预示血液系统恶性肿瘤病人不良预后[18-19];而其他研究表明, 大肠杆菌和肺炎克雷伯菌的产ESBLs对病人的短期预后几乎没有影响(P>0.05)[12], 本研究与其一致。由于临床医生对粒细胞严重缺乏血液科病人的重视及合理用药, 本研究发现粒细胞严重缺乏已不是影响该类病人预后的危险因素;但长时间粒细胞缺乏或者无法纠正的严重粒细胞缺乏是影响血液科血流感染者预后的独立危险因素。Ceken等[20]研究发现肠杆菌科细菌引起血流感染的预后与粒细胞缺乏无关, 与血流感染前粒细胞减少的时间长短相关, 本研究结论与其相同。血清白蛋白被认为是感染相关的指标, 当白蛋白水平降低, 机体易水肿, 可促进感染扩散, 与疾病的危重及预后相关。低白蛋白水平可增加血液科大肠埃希菌血流感染病人预后不良的风险[21]。因此, 对于实验指标粒细胞持续减少及白蛋白水平降低的病人, 临床上需引起关注。对于多重细菌性感染的血液科病人, 发生低蛋白血症或长时间粒细胞缺乏, 临床医生需及时纠正低蛋白血症, 改善粒缺状态, 合理评估病情, 规范使用抗菌药物。
综上所述, 分析血液科血流感染产ESBLs肠杆菌科菌株, 发现大肠埃希菌产ESBLs检出率比肺炎克雷伯菌检出率高;与非产ESBLs菌株比, 产ESBLs菌株对除碳青霉烯类外的抗菌药物耐药率较高。血液科有碳青霉烯类暴露史或联合抗真菌药物使用史的老年病人感染产ESBLs菌株的风险高。对于多重细菌性血流感染及合并器官衰竭病人, 需合理评估病人病情, 及时纠正低蛋白血症和严重粒细胞缺乏状态, 缩短粒细胞缺乏时间, 改善预后。由于本研究总体样本量较少, 需大样本、多中心、前瞻性的研究进行验证。

