重症肺炎患者外周血MCP-1、KL-6、CD64指数对预后的联合预测价值及临床意义*
贾亚杰
武汉市普仁医院重症医学科,湖北武汉 430081
重症肺炎属于呼吸系统常见危重症疾病,调查显示,在所有医院肺炎患者中重症肺炎占10%~20%,因其病情危重且进展迅速导致预后不良与死亡风险较高[1]。既往临床实践证实,准确预测重症肺炎患者预后是控制病死率的重要环节[2]。单核细胞趋化蛋白-1(MCP-1)作为一种趋化蛋白,具有趋化单核巨噬细胞和T淋巴细胞作用,参与炎症性、感染性疾病发生发展过程[3]。涎液化糖链抗原-6(KL-6)是一种糖蛋白,在细菌或毒素引起肺组织炎症反应刺激后生成,与肺部炎症密切相关[4]。簇分化抗原64(CD64)指数是临床公认细菌感染的特异性标志物,在多种感染性疾病中具有重要检测价值[5]。但目前尚缺乏外周血MCP-1、KL-6、CD64指数对重症肺炎患者预后预测价值的循证依据,故本研究对此进行探讨。现报道如下。
1 资料与方法
1.1一般资料 选取本院2018年6月至2020年6月重症肺炎患者128例作为研究对象,其中男83例,女45例,年龄35~81岁,平均(60.11±6.49)岁,体重指数(BMI)17~30 kg/m2,平均BMI(21.38±2.13)kg/m2,急性生理与慢性健康评价系统Ⅱ(APACHEⅡ)评分17~35分,平均APACHEⅡ评分(23.19±2.64)分,临床肺部感染评分(CPIS)9~12分,平均CPIS(10.88±0.37)分。研究对象合并症:糖尿病17例,高血压28例,慢性阻塞性肺疾病(COPD)16例,脓毒症33例,其中机械通气100例。纳入标准:(1)符合《中国急诊重症肺炎临床实践专家共识》[6]中重症肺炎的诊断标准;(2)属于细菌性重症肺炎;(3)患者家属均知情,签订知情承诺书。排除标准:(1)存在严重免疫性疾病;(2)既往存在器官移植史;(3)合并恶性肿瘤;(4)因其他原因而致的其他系统感染性疾病;(5)近期服用过免疫抑制剂;(6)伴有结缔组织病;(7)伴有支气管哮喘、肺间质纤维化;(8)妊娠期、哺乳期女性。本研究经本院伦理委员会审批通过。
1.2治疗方法 所有患者均给予糖皮质激素、支气管扩张、止咳平喘、控制血压、辅助吸氧、化痰、调节酸碱与水电解质平衡、补液、降温等对症治疗,并根据细菌培养与药敏试验结果给予针对性抗菌药物行抗感染治疗。随访28 d,统计预后情况,预后判定标准[7]:病情好转判定为预后良好,病情差自动出院与死亡判定为预后不良,研究对象根据28 d预后情况分为预后良好组(73例)与预后不良组(55例),其中死亡患者32例、存活患者96例。
1.3检测方法
1.3.1外周血MCP-1、KL-6检测 于所有患者入院次日清晨采集空腹静脉血2 mL,置入离心管,在4 ℃条件下以13.5 cm的离心半径、3 000 r/min的离心速率离心10 min,吸取上清液,保存至-70 ℃恒温冰箱内,采用酶联免疫吸附试验法检测血清MCP-1、KL-6水平,试剂盒购自法国梅里埃公司,所有操作符合规范。
1.3.2外周血CD64指数检测 于所有患者入院次日清晨采集空腹静脉血1 mL,置入抗凝管,加入CD64抗体(20 μL),混合均匀,室温条件下放置15 min,离心处理后采用PBS溶液洗涤2次,以淋巴细胞作为内部阴性对照,采用赛默飞Attune NxT流式细胞仪检测中性粒细胞CD64、淋巴细胞CD64荧光强度。CD64指数=中性粒细胞CD64平均荧光强度/淋巴细胞CD64平均荧光强度。

2 结 果
2.1两组临床资料、外周血MCP-1、KL-6、CD64指数比较 两组性别、BMI、机械通气占比、合并症糖尿病和高血压占比比较,差异无统计学意义(P>0.05);预后不良组年龄、APACHEⅡ评分、CPIS、合并症COPD和脓毒症占比,以及外周血MCP-1、KL-6、CD64指数高于预后良好组,差异有统计学意义(P<0.05)。见表1。
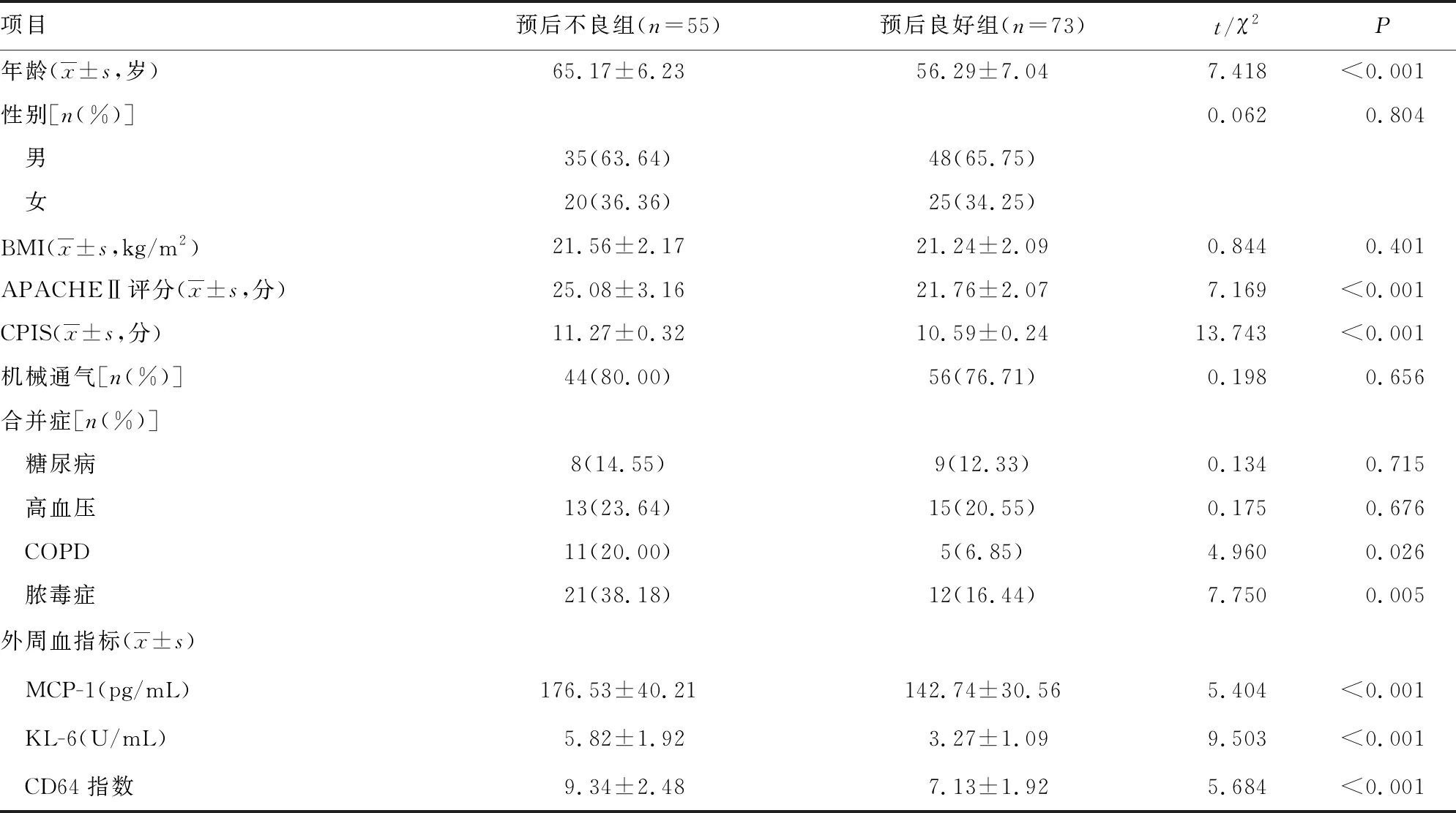
表1 两组临床资料、外周血MCP-1、KL-6、CD64指数比较
2.2重症肺炎患者预后的COX回归分析 以重症肺炎患者预后情况作为因变量(预后良好=0,预后不良=1),年龄、APACHEⅡ评分、CPIS、合并症COPD、合并症脓毒症,以及外周血MCP-1、KL-6、CD64指数作为自变量(年龄、APACHEⅡ评分、CPIS、外周血MCP-1、KL-6、CD64指数以实际值录入,合并症COPD:否=0,是=1;合并症脓毒症:否=0,是=1),COX回归分析,年龄、APACHEⅡ评分、CPIS、合并症脓毒症、外周血MCP-1、KL-6、CD64指数是重症肺炎患者预后不良的独立危险因素(P<0.05)。见表2。

表2 重症肺炎患者预后的COX回归分析
2.3外周血MCP-1、KL-6、CD64指数与其他预后危险因素的关系 相关性分析,外周血MCP-1、KL-6、CD64指数与重症肺炎患者年龄、APACHEⅡ评分、CPIS、合并脓毒症呈正相关(P<0.05),见表3。
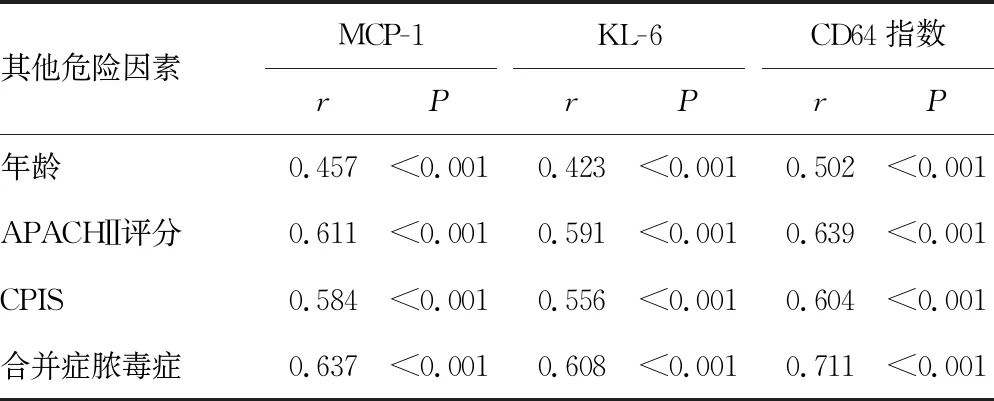
表3 外周血MCP-1、KL-6、CD64指数与其他预后危险因素的关系
2.4外周血MCP-1、KL-6、CD64指数对重症肺炎患者预后不良的预测价值 以预后不良组作为阳性样本,预后良好组作为阴性样本,绘制ROC曲线,结果显示,外周血MCP-1、KL-6、CD64指数预测重症肺炎患者预后不良的截断值分别为159.16 pg/mL、4.74 U/mL、8.11,曲线下面积(AUC)分别为0.809、0.787、0.807,联合预测重症肺炎患者预后不良的AUC为0.876,高于上述指标单一预测,见表4、图1。
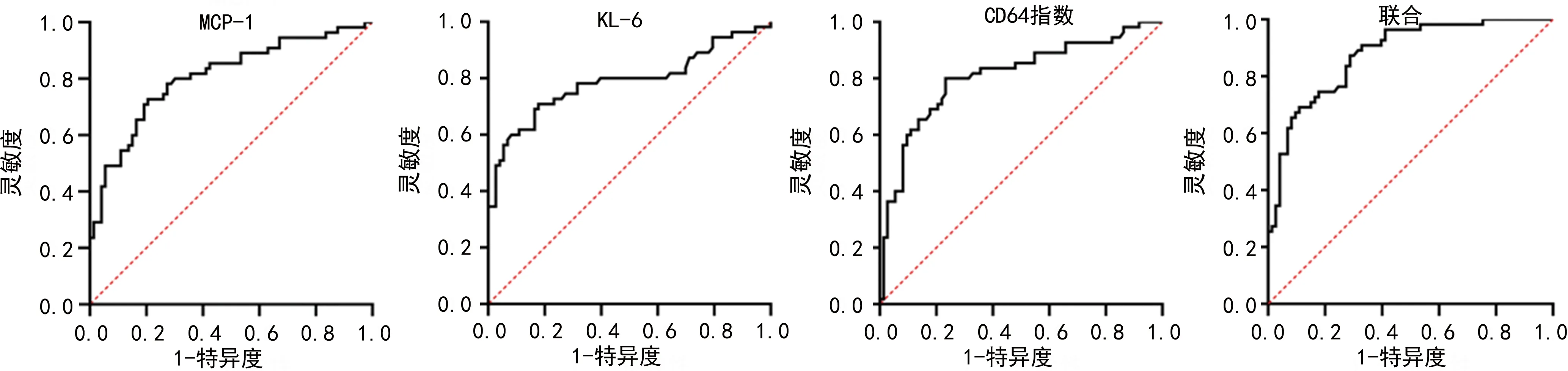
图1 外周血MCP-1、KL-6、CD64指数单项及联合检测对重症肺炎患者预后不良的预测价值
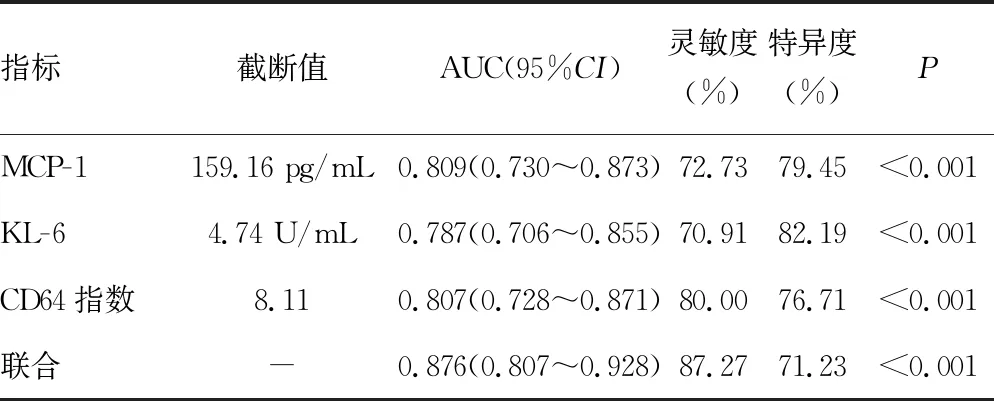
表4 外周血MCP-1、KL-6、CD64指数对重症肺炎患者预后不良的预测价值
2.5不同外周血MCP-1、KL-6、CD64指数水平患者28 d生存率与死亡危险度 根据ROC曲线分析结果,以外周血MCP-1、KL-6、CD64指数截断值为界分为阳性与阴性,外周血MCP-1、KL-6、CD64指数阳性患者28 d生存率低于阴性患者(P<0.05);RR的假设检验显示,U=4.375、3.959、4.867,均P<0.001,提示外周血MCP-1、KL-6、CD64指数阳性对重症肺炎患者死亡的RR有统计学意义(P<0.05),提示外周血MCP-1、KL-6、CD64指数阳性患者死亡危险度分别是阴性患者的5.752倍(95%CI:2.544~26.912)、4.385倍(95%CI:2.138~8.992)、10.618倍(95%CI:3.406~33.097),见表5。

表5 不同外周血MCP-1、KL-6、CD64指数水平患者28 d生存分析(n)
3 讨 论
目前,临床多将APACHEⅡ、CPIS系统作为预测重症肺炎患者预后的主要工具,但此类评分系统存在一定主观性,往往需要依靠临床医师的工作经验,从而影响预测效能[8]。而血液生物学指标具有采集简便、检测耗时短、结果客观等优点,因此积极探索能可靠预测预后的外周血指标成为临床重要研究课题。
朱晓颖等[9]报道中发现,血清MCP-1水平在体检健康者、普通肺炎患者、重症肺炎患者中依次升高,说明其与肺炎发生发展联系紧密。本研究结果显示,预后不良的重症肺炎患者外周血MCP-1水平高于预后良好患者,且是预后不良的独立危险因素,可作为预测或评估预后的指标。究其原因,MCP-1是一种由树突细胞、巨噬细胞、单核细胞分泌的单核细胞趋化蛋白,在机体发生炎性反应时,白细胞会出现聚集、黏附、游出血管等现象,MCP-1则会将游出血管的白细胞聚集到炎症病灶,加速炎性反应进展[10]。同时,在肺组织出现炎性反应时,MCP-1会激活、趋化单核巨噬细胞,促使白细胞黏附分子活化,诱导多种白细胞介素生成,调节单核细胞表面特异性黏附分子表达,导致炎症反应不断加重,从而促使病情逐渐恶化,显著增加预后不良风险[11-12]。因此,临床可通过检测外周血MCP-1水平及早预测重症肺炎患者预后情况。
KL-6是由肺泡Ⅱ型上皮细胞分泌的糖蛋白,免疫组化染色试验证实表面血浆KL-6水平是判断肺泡上皮细胞破坏与再生的标志物[13]。另有多项研究显示,血清KL-6在肺结核、放射性肺炎、急性肺炎、特发性肺纤维化等肺部疾病中均呈显著升高状态[14-15]。本研究结果显示,预后不良组外周血KL-6水平高于预后良好组,可见外周血KL-6水平对重症肺炎患者预后有一定影响。XUE等[16]报道,由于细菌或毒素入侵肺组织时导致肺泡Ⅱ型上皮细胞损伤,致使KL-6代偿性释放进入肺泡腔,造成炎症范围不断扩大,损伤血管内皮细胞和肺泡上皮,增加肺泡毛细血管壁通透性,促使肺泡腔内KL-6经由血管壁进入血液,导致其在血液中的水平显著升高,并随着病情进展不断升高,从而对预后产生不利影响。COX回归分析,外周血KL-6是重症肺炎患者预后不良的独立危险因素,提示临床可将其作为预测预后指标,能为及早预测预后提供有效信息。
本研究结果显示,预后不良组外周血CD64指数高于预后良好组,且是预后不良的独立危险因素,与刘瑞莹等[17]研究报道一致。主要原因在于以下方面:(1)CD64是介导体液免疫和细胞免疫时起到桥梁作用的免疫球蛋白的Fc段受体,正常生理状态下,其在中性粒细胞表面呈现低水平表达,在机体出现炎性感染时,受多种炎症因子刺激,CD64表达会迅速升高[18-19];(2)CD64不仅受细胞因子调控,还能经抗体依赖性细胞毒性作用或细胞吞噬等途径清除细菌或毒素,炎性反应发生后会激活中性粒细胞,导致CD64在血液中的水平显著升高,且与感染程度、器官衰竭程度密切相关[20]。因此,临床不仅能将外周血CD64指数应用于重症肺炎患者预后预测中,还可通过采取相关措施降低外周血CD64指数,达到减少预后不良事件发生的目的。
同时,本研究发现,外周血MCP-1、KL-6、CD64指数与重症肺炎患者年龄、APACHEⅡ评分、CPIS、合并症脓毒症等其他预后危险因素呈正相关,说明上述外周血指标能与其他因素共同增加预后不良风险,临床应给予重视。ROC曲线分析显示,虽然外周血MCP-1、KL-6、CD64指数对重症肺炎预后不良具有单独预测价值,但三者联合预测价值更高,为临床提供可靠途径。此外,以ROC曲线截断值为界,外周血MCP-1、KL-6、CD64指数阳性患者死亡危险度分别是阴性患者的5.752倍、4.385倍、10.618倍,说明外周血MCP-1、KL-6、CD64指数还能为临床预测重症肺炎患者死亡风险提供相关依据。
综上所述,外周血MCP-1、KL-6、CD64指数联合检测可作为预测重症肺炎患者预后不良的重要途径,还能为预测死亡风险提供可靠参考依据。但本研究样本量及收集的临床资料较少,需扩大样本量做进一步探究,以获取更为可靠全面的数据支持。

