螺旋CT三维成像在脊柱骨折术前诊断及术后骨密度评估中的价值
唐崧杰,崔红旺,王挺锐
(海南医学院第一附属医院脊柱骨病外科,海口 570102)
脊柱骨折好发于胸腰段,因脊柱中后柱上有脊髓和马尾神经,一旦受损,碎骨片以及髓核可能往椎管里突出,从而压迫马尾神经或脊髓[1]。脊柱骨折主要表现为局部疼痛、难以站立与翻身等,病情严重时甚至可能造成截瘫[2]。及时、准确地诊断脊柱骨折对改善患者预后具有重要意义。脊柱骨折诊断方式多样,常见为螺旋CT、磁共振成像(MRI)及X线检查等。其中,螺旋CT三维成像能够对任意平面进行多层面重建(MPR),获得MPR图片与任意旋转角度三维(3D)立体图片,有效弥补轴位CT检查的不足,故根据其检查结果,临床医师可全面了解脊柱骨折情况[3-4]。此外,螺旋CT三维成像直观性好,能够清晰显示椎骨空间结构与3D立体形态,故螺旋CT三维成像已广泛应用于骨科疾病的诊断与治疗中[5]。目前,螺旋CT三维成像更多应用于脊柱骨折的诊断,而术后疗效评估研究大多围绕踝关节骨折和下肢动脉支架术等,尚未见其应用于脊柱骨折的术后骨密度评估研究中。基于此,本研究探究螺旋CT三维成像在脊柱骨折的术前诊断和术后骨密度评估中的价值,以期为脊柱骨折的临床诊断和治疗提供参考。
1 资料与方法
1.1 一般资料
采用随机抽样法选取2018年5月至2020年12月海南医学院第一附属医院脊柱骨折患者85例。其中,男46例、女39例;年龄28~70(56.24±8.96)岁;颈椎骨折25例,胸椎骨折31例,腰椎骨折29例;经皮椎体后凸成形术(PKP)28例,内固定术30例,PKP联合内固定术27例。85例患者主要为单椎(63.53%)与双椎(28.23%)骨折,共126节骨折椎节;骨折位置主要为前中柱(36.47%)、中后柱(21.17%)、单纯中柱(20.00%);稳定性骨折52例(61.18%),爆裂骨折33例(38.82%);24例(28.24%)合并椎管狭窄。见表1。
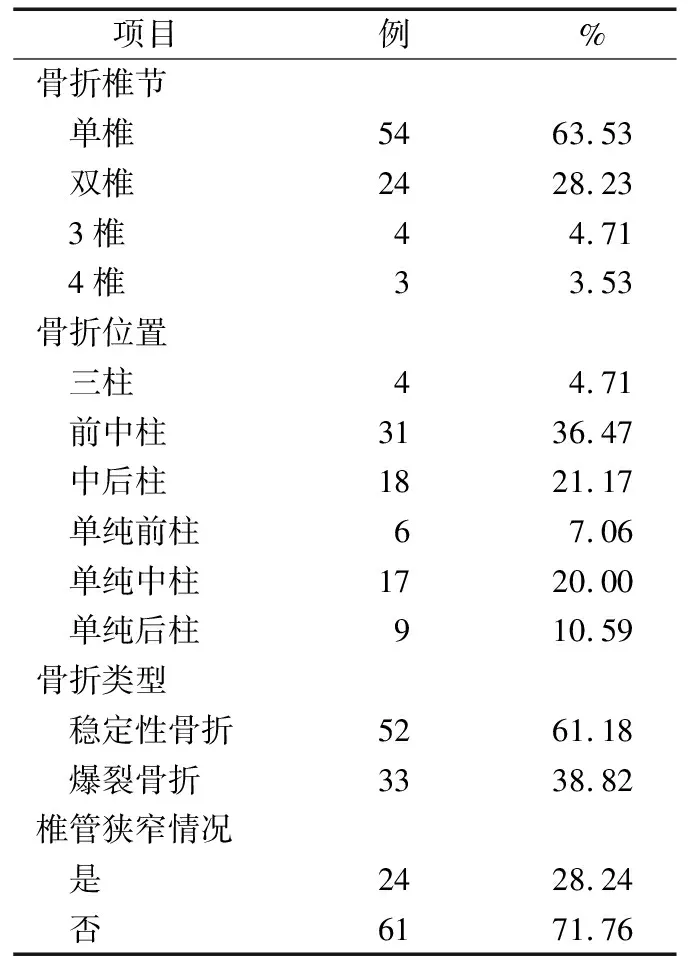
表1 85例患者脊柱骨折的一般情况
纳入标准:1)具有脊柱疼痛以及活动障碍表现,与《脊柱外科学》[6]中有关诊断标准相符,并经手术确诊;2)术前与术后行螺旋CT三维成像、MRI以及X线检查,且资料完整;3)自愿签署研究知情同意书。排除标准:1)合并血液系统疾病、脏器功能障碍或者自身免疫性病变者;2)具有相关检查禁忌;3)具有精神疾病史,无法配合诊治者;4)中途死亡或者转院者;5)齿状突基底部骨折、妊娠或者哺乳期患者。本研究经本院医学伦理委员会审批。
1.2 检查方法
1)X线检查:采取数字X线摄影系统(型号:西门子Multix Select DR)对患者脊椎予以常规正位与侧位检查,对于部分特殊病例,能够按需求取双斜位进行检查。2)MRI检查:采取超导MRI仪(型号:美国GE公司1.5T)予以常规矢状位以及横轴位T1加权成像(T1WI)、T2加权成像(T2WI)检查,其中横轴位设置为5 mm层厚以及5 mm间隔扫描,矢状位设置为无间隔5 mm层厚。3)螺旋CT三维成像:采取螺旋CT机(型号:日本东芝Aquilion64层),取仰卧位,首选采用X线平片显示具体受损范围,然后对患椎进行连续容积扫描,将层厚设置为2~4 mm,进行薄层重建时的层厚与重建间距分别为1.25~2.5 mm、0.8~1.8 mm,螺距设置为1~1.5;在3D系统工作站之中导入薄层图像,所有患者均予以MPR、容积重建(VR)以及三维表面重建(SSD)。
1.3 检查结果评价
由1位骨科医师与2位经验丰富放射科医生共同阅片(双盲法),评估骨折椎节、骨折类型、骨折位置(按照三柱理论可以分为后柱、前柱与中柱)以及椎管狭窄情况等。以病理学结果为金标准,比较分析X线、MRI、螺旋CT三维成像诊断的准确性,同时评估3种检查方法对脊柱骨折良恶性鉴别的灵敏度、特异度、准确度。
检测患者未骨折邻椎、术椎术前与术后1个月的CT值:于CT图像骨窗上选择目标区域,每个层面上取3个CT值,取其均值作为该层面CT值,共取3个层面(避开含螺钉及骨水泥层面),计算平均CT值。
1.4 统计学方法
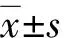
2 结果
2.1 3种检查方式诊断准确性比较
螺旋CT三维成像对骨折椎节、骨折位置、稳定性骨折诊断的准确性高于X线与MRI检查(均P<0.05),对爆裂骨折、椎管狭窄诊断的准确性高于X线检查(均P<0.05)。见表2。
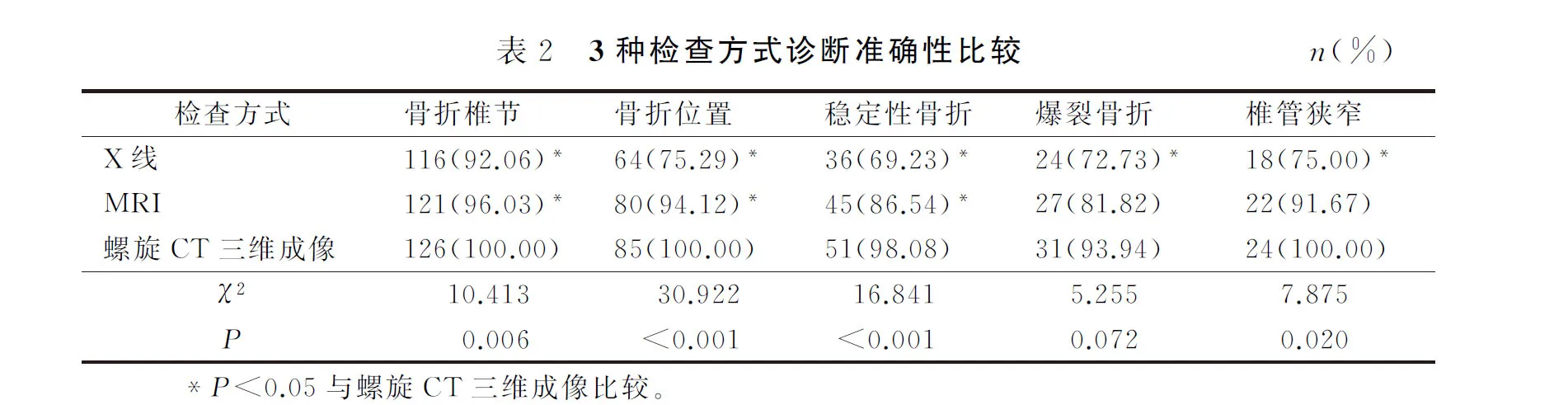
2.2 3种检查方式对脊柱骨折良恶性的鉴别比较
螺旋CT三维成像鉴别脊柱骨折良恶性的准确度均高于X线、MRI(均P<0.05),其灵敏度和特异度均高于X线(均P<0.05)。螺旋CT三维成像、X线、MRI与病理学结果比较的Kappa值分别为0.84、0.39、0.58。见表3。

表3 3种检查方式对脊柱骨折良恶性的鉴别比较
2.3 未骨折邻椎、术椎手术前后CT值比较
与术椎术前CT值[(182.16±31.47)Hu]比较,术椎术后[(422.57±49.26)Hu]与未骨折邻椎[(426.73±50.68)Hu]的CT值均更高(均P<0.05),而未骨折邻椎与术椎术后CT值比较,其差异无统计学意义(P>0.05)。脊柱骨折螺旋CT三维成像影像学表现见图1。
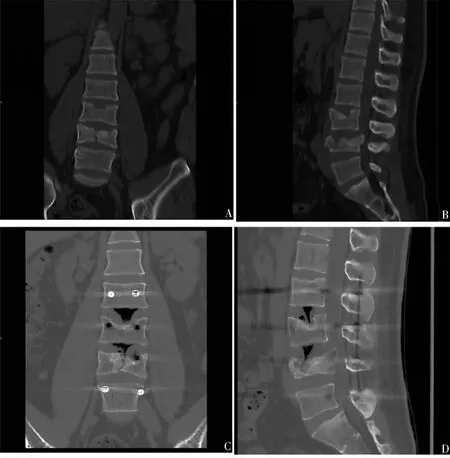
A:术前CT冠状位图;B:术前CT矢状位图;C:术后CT冠状位图;D:术后CT矢状位图。图1 脊柱L3、L4稳定性骨折螺旋CT三维成像影像学表现(患者男,27岁)
3 讨论
X线为脊柱骨折的基本诊断方式,可初步明确骨折椎体位置以及损伤范围[7-8]。LI等[9]研究指出,与常规CT、X线检查相比,MRI对脊髓、韧带及软组织的损伤可获得更好的显示效果。例如,大部分压缩性骨折的病变椎节矢状面呈明显结构异常,信号紊乱,典型表现为楔改变;爆裂骨折时病变椎节的矢状位与冠状位对应脊椎下骨板皮质骨可见不完整低信号带,且为不平状或者有部分嵌椎体之中。螺旋CT三维成像基于常规CT发展而来,可以通过SSD与MPR等技术,还原脊柱骨折3D立体结构,据此检查医师可更直观并且完整地了解脊柱椎体受损情况、损伤部位、骨折类型、是否有骨碎片与具体数目、大小以及位移情况等,从而为脊髓与神经损伤评估提供可靠依据,指导临床治疗方案的合理选择[10-12]。蒋翔等[13]研究表明,螺旋CT三维成像优点还包括扫描速度快、图像显示清晰以及运动伪影少等,其可根据不同间隔,进行容积扫描,有效防止层面遗漏,清晰呈现骨骼界面,从而准确判定损伤部位。本研究显示,与X线比较,螺旋CT三维成像对脊柱骨折的位置、骨折椎节以及椎管狭窄诊断的准确性更高,特别是对稳定性骨折、爆裂骨折诊断的准确性尤其高。这可能主要是由于其成像特征能够进行任意角度三维与平面重建(特别对于爆裂骨折损伤的观察),且成像效果清晰[14]。本研究还发现,螺旋CT三维成像对脊柱骨折椎节、骨折位置、稳定性骨折诊断准确性高于MRI。这可能是由于成人的正常椎体中含有较多黄骨髓,而该类骨髓在MRI信号呈现上与脂肪组织相似,一般表现为T1WI高信号以及T2WI中等高信号;而脊柱椎体损伤后通常具有骨髓水肿表现,也表现为T2WI高信号,故对脊柱骨折进行常规T2WI扫描时,信号异常观察比较易受干扰[15-16]。此外,本研究发现螺旋CT三维成像鉴别恶性脊柱骨折的准确度明显高于X线、MRI检查,灵敏度、特异度明显高于X线,而且螺旋CT三维成像与病理学结果比较的Kappa值可达0.84,具有很好的一致性,这些结果表明螺旋CT三维成像可更好地鉴别脊柱骨折的良恶性。MRI检查诊断某些因素如多发性骨髓瘤引起的压缩性骨折缺乏准确性,不能很好地明确病变的良恶性[17],而螺旋CT三维成像可将椎体骨结构、三维形态以及密度变化有效地反映出来,清晰呈现骨小梁、椎弓、纵形骨折线、附件骨骨折线、椎后缘骨折块变化等,故可准确诊断良性压缩性骨折,在骨折良恶性的鉴别方面具有很好的优势[18]。
CT值可准确反映患者椎体骨质情况,是临床评估椎体骨密度的有效补充方法。随着骨折愈合,骨密度逐渐增大,当术椎术后CT值和邻椎相当时,说明骨密度恢复趋于正常。本研究采用CT值进行脊柱骨折术后骨密度的量化评估,发现术椎术前的CT值明显小于其术后及未骨折邻椎的CT值,而未骨折邻椎与术椎术后的CT值比较无显著差异,表明患者术后骨密度恢复良好,提示手术治疗疗效较好。但是,临床检测椎体的CT值时应注意避免金属伪影的影响。首先,在扫描过程中尽量控制X线束与置入的内固定器长轴保持垂直状态,以此减少单位层面中的金属量;其次,高电压及电流可以增加金属穿透力与信噪比,故扫描过程中尽量使用高电压与电流[19];再者,可适当使用窄准直器,降低容积效应;此外,图像重建时设置稍厚的层厚,并采用平滑重建算法,这能够起到减少噪声,达到减少金属伪影的目的。
综上,螺旋CT三维成像在脊柱骨折的术前诊断上较传统X线和MRI更具优势;同时,螺旋CT三维成像可基于CT值为脊柱骨折术后骨密度的评估提供较好的指导,可间接评估患者术后疗效。但本研究存在一定的局限性,比如研究样本量较少,且为单中心研究,有待更大样本及多中心研究进一步补充论证与完善本研究结果。

