保留左结肠动脉和直肠上动脉的腹腔镜乙状结肠癌根治术的临床应用和预后分析
赵军,赵海远,彭帅,李洪飞
(1. 皖南医学院弋矶山医院胃肠外科三病区,安徽芜湖 241001;2. 辽宁省军区沈阳第十五离职干部休养所)
在腹腔镜结直肠癌手术中,血液供应是影响吻合口愈合的重要因素。左结肠下部、乙状结肠和上直肠的血液供应主要来自肠系膜下动脉(IMA)和来自肠系膜上动脉(SMA)的边缘血管。从解剖学的角度来看,截断IMA,乙状结肠下部和直肠的血液供应主要由SMA 提供[1]。因此,肠道血液供应的影响越大,吻合口瘘的发生率越高。理论上,保留左结肠动脉(LCA)和直肠上动脉(SRA)的患者残余肠血供在术后更为丰富,吻合口瘘的概率较低。保留LCA 和SRA 可有效确保吻合口血供,降低吻合口瘘的风险[2]。然而,保留血管后是否影响淋巴结清扫,同时达不到有效的清扫是否影响患者生存期,为探讨保留LCA 和SRA 腹腔镜乙状结肠癌切除术的手术效果,本研究采用保留LCA 和SRA 的手术方法,并与传统手术方法进行比较,以证明该手术治疗乙状结肠癌的可行性和生存分析。
1 资料与方法
1.1 临床资料 对我院2013 年4 月至2017 年4 月行腹腔镜手术的乙状结肠癌患者的临床资料进行回顾性分析。将患者按照是否保留LCA 和SRA 分为保留血管组和传统组。保留血管组行保留LCA和SRA 的腹腔镜乙状结肠癌根治术,传统组行常规手术(IMA 高位结扎术)。2 组患者在性别、年龄、术前合并症、体重指数、肿瘤大小、组织学分型、T分期和N分期等基本资料方面比较,差异无统计学意义(P>0.05),见表1。本研究经医院伦理委员会批准。
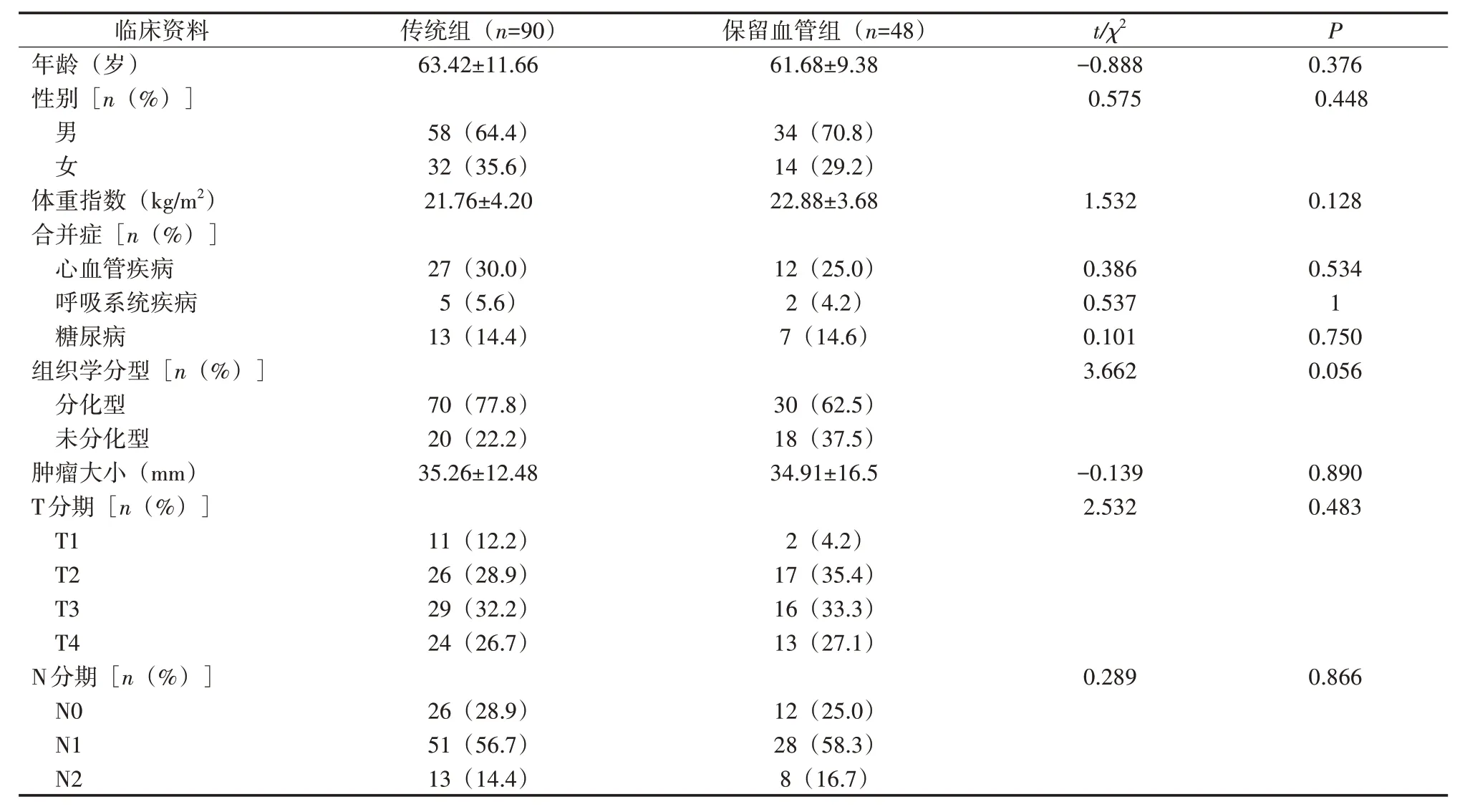
表1 2组患者临床资料比较
1.2 纳入和排除标准 纳入标准:(1)临床病理资料完整的患者;(2)术后病理诊断为腺癌;(3)无肿瘤侵犯周围组织器官,导致无法根治性切除;(4)无远处转移;(5)术前无放疗;(6)随访资料记录完整。排除标准为:(1)手术记录不清,(2)术中腹腔镜中转开腹手术。
1.3 手术过程 患者均为截石位。设5 个腹部套管针。保存血管组采用腹腔镜常规探查,寻找IMA 等解剖征象。然后,从IMA 右侧打开腹膜,沿着Toldt筋膜与IMA 之间的间隙分离乙状结肠肠系膜。沿着IMA切除脂肪淋巴组织,显示血管根,见图1A。沿LCA 方向切除,裸露LCA 至肠系膜下静脉(IMV)交点,清除血管周围的脂肪淋巴组织。然后切断乙状结肠血管分支,完全保留SRA和直肠上静脉,见图1B。沿IMA 和IMV 根部至远端切除,清理血管周围的脂肪淋巴组织,见图1C。传统手术组在胰腺下缘解剖IMA和IMV,见图2。
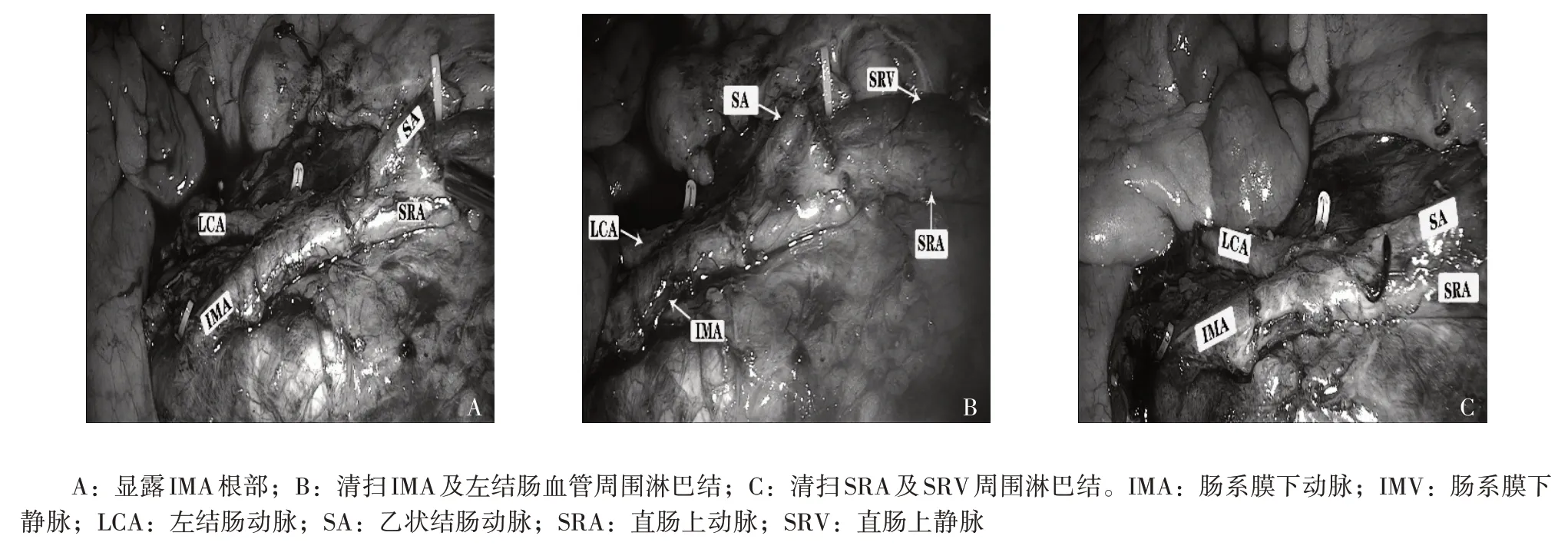
图1 腹腔镜乙状结肠癌根治术保留血管组手术中图片
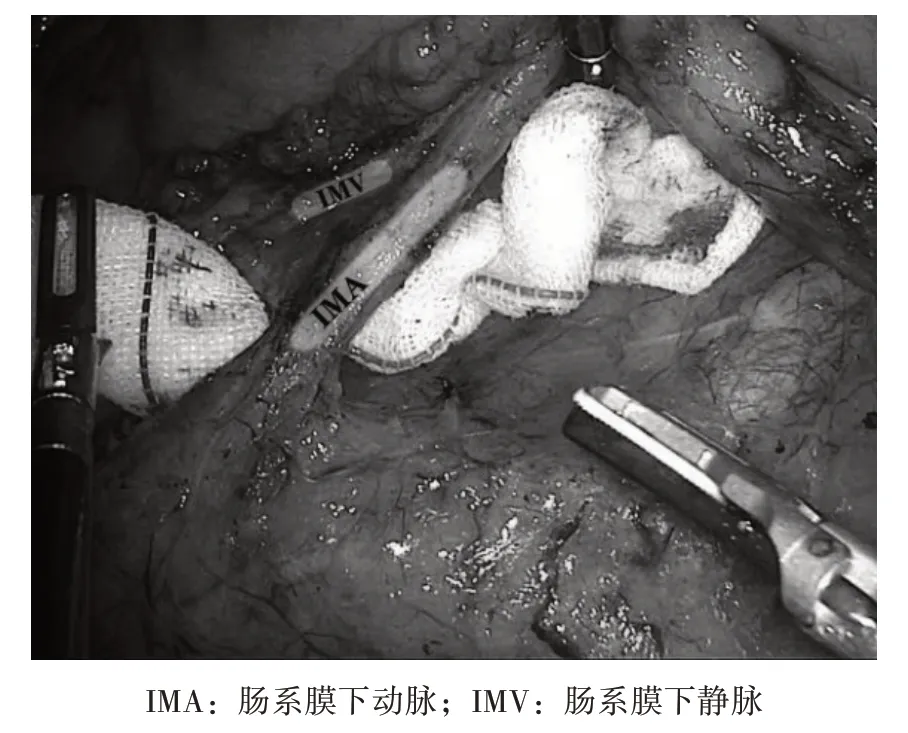
图2 腹腔镜乙状结肠癌根治术传统手术组高位结扎IMA手术中图片
2 组均按美国国立综合癌症网络(NCCN)指南的切除原则行腹腔镜下乙状结肠癌根治术。将骶前筋膜向下剥离至肿瘤远端至少5 cm 处。下腹下神经和盆腔自主神经丛保存完好。然后取出乙状结肠近段和远段并横切。钉座放置于乙状结肠近端。最后,通过端到端结肠吻合重建肠连续性。消化道重建后,检查吻合口血供,分层缝合切口,结束手术。
1.4 随访 在随访的前3 年,患者每3~6 个月接受血清甲胎蛋白、癌胚抗原、癌抗原19-9 和癌抗原125 水平的常规检测。每6 个月行胸部CT、腹部CT、盆腔CT 或MRI 检查。所有病例术后采用门诊和电话方式进行随访至2020 年3 月,了解患者生存情况及肿瘤是否复发、转移。
1.5 观察指标 记录2 组患者手术时间、淋巴结清扫数、出血量及术后并发症情况。根据随访结果计算3年生存率并绘制生存曲线。
1.6 统计学方法 采用SPSS 20.0 软件进行统计学分析,符合正态分布的计量资料采用均数±标准差表示,组间比较采用t检验;计数资料采用[n(%)]表示,组间比较采用χ2检验;采用Kaplan-M 法进行生存分析,计算生存率,组间比较采用Log-rank检验,P<0.05为差异有统计学意义。
2 结果
2.1 2 组患者手术结果比较 保留血管组术后通气时间及术后住院时间明显短于传统组(P<0.05)。2 组清扫淋巴结数、手术时间、术中出血量比较差异无统计学意义(P>0.05),见表2。
表2 2组患者手术结果比较(±s)
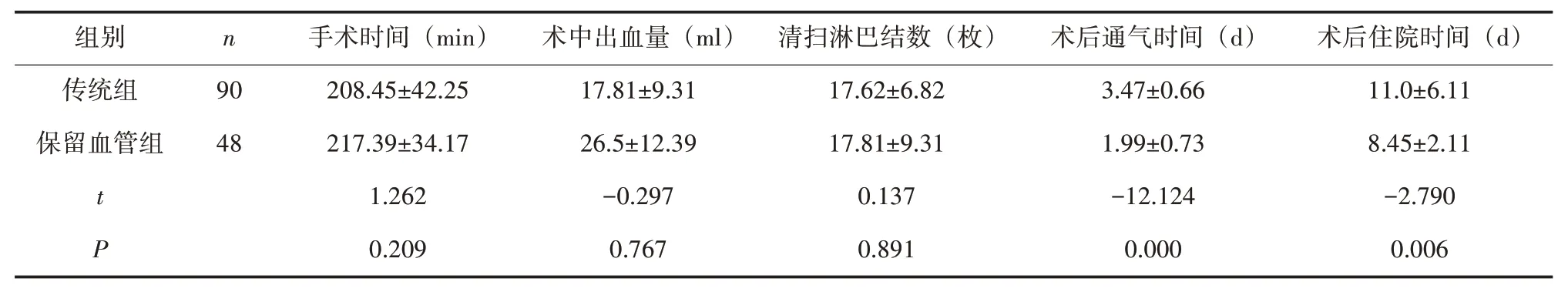
表2 2组患者手术结果比较(±s)
?
2.2 2 组术后并发症比较 2 组均无死亡、复发和转移。保留血管组出现3 例并发症(2 例切口感染和1 例尿路感染),传统组出现17 例并发症(吻合口瘘、腹腔脓肿、肠梗阻、尿潴留和肺炎各1 例,5 例发生切口感染,2 例尿路感染、3 例吻合口狭窄和2 例心脏相关并发症)。吻合口瘘、吻合口狭窄的严重程度均为Clavien-Dindo 分级1~2 级。保留血管组和传统组的术后并发症发生率分别为6.3%和18.9%,但差异无统计学意义(P>0.05)。
2.3 2 组术后3 年生存率比较 术后随访3 年,2组随访率均为100%,保留血管组3 年生存率为75.0%,与传统组3 年生存率的76.7%比较差异无统计学意义(P=0.817),见图3。

图3 2组患者3年生存曲线图
3 讨论
TME 是胃肠外科手术方式中重要技术之一,手术患者可取得良好的临床效果。然而,TME 并不适用于所有结直肠癌患者,其在上段直肠癌和乙状结肠癌中的应用仍有争议。吻合口瘘是TME术后最严重的并发症和死亡原因[3],目前研究表明吻合口的血供状况是影响吻合口瘘发生的主要因素。在乙状结肠癌切除术中保留LCA 可有效改善左结肠边缘血管的血供[4-5]。此外,SRA 的保存确保了远端残留的乙状结肠和直肠上段有足够的血供[6]。然而,关于同时保留LCA 和SRA 在上直肠和乙状结肠中的研究相对较少。
因此,我们进行了回顾性分析,比较保留或不保留乙状结肠SRA和LCA的腹腔镜TME手术的手术结果和长期疗效。分析显示,同时保留LCA 和SRA促进术后早期通气,减少住院时间,但不影响清扫淋巴结数和改变生存率。2组手术时间、术中出血量和术后总并发症发生率比较差异无统计学意义。
对于上段直肠和乙状结肠患者,腹腔镜TME手术同时保留LCA 和SRA 最理想的临床结果是减少总术后并发症。特别重要的是减少吻合口瘘这一最常见的术后并发症。近年来,血流供应、组织张力、患者营养状况是影响术后吻合口愈合的常见因素。IMA 是滋养乙状结肠和上直肠的主要血管[7-8],而在乙状结肠和直肠癌切除术中经常被离断结扎。而腹腔镜TME 术后远端结肠和远端直肠的血供完全依赖于直肠中和边缘动脉供血和营养。同样在腹腔镜乙状结肠癌切除术患者中,保留SRA 后吻合口瘘发生率较少[9-10]。所以我们认为LCA 和SRA 的保留可以增加吻合部位的组织灌注,有助于吻合部位的恢复,降低吻合口瘘的风险。虽然我们分析发现2组术后总并发症发生率差异无统计学意义,但这需要多中心的临床研究证实。
保留双血管,能为吻合口保留充分的血供,但是该术式对于淋巴结的清扫和远期生存期是否带来影响,特别是在T 分期和N 分期较晚的患者中。因为传统上认为淋巴结通常沿血管周围分布,在发生阳性转移时,高位结扎血管已达到完全清扫淋巴结[11]。甚至为了更好地控制肿瘤复发,腹腔镜下常规D3 淋巴结切除术治疗进展期乙状结肠癌[12]。特别是在T4N2 等分期的进展期的乙状结肠癌患者保留血管势必影响清扫范围和效果,但汤小龙等[13]在保留直肠上血管和岳东亚[14]保留左结肠血管全程裸化的方法清扫淋巴结与传统高位结扎IMA 淋巴结清扫数量差异无统计学意义,表明与传统方法相比,同时保留直肠上血管和左结肠血管可较好地清扫淋巴结,近期效果较好,远期生存期有待进一步证实。同时本研究分析发现,特别是在T 分期和N 分期较晚的患者中,常规清扫253 组淋巴结及全程裸化血管,2 组淋巴结清扫个数差异无统计学意义,同样2 组患者3 年生存率差异无统计学意义,但是本研究样本量较少且是单中心研究,同样需要进一步研究证实。
本研究发现手术时间及术中出血未见明显增加,说明保留LCA 和SRA 未增加手术难度,在我们的分析中发现保留血管组的住院时间明显少于传统手术组,据我们所知,大肠癌患者住院时间长短与吻合口愈合直接相关,同时患者的营养状况和医生的主观判断也会影响住院时间。经分析,LCA和SRA保证了术后吻合口和游离肠段的血液循环,促进患者早期排气排便,从而缩短了住院时间。
综上所述,保留LCA 和SRA 腹腔镜乙状结肠癌根治术可以获得较好的手术效果。本研究存在局限性,未采用随机效应模型,而是回顾性分析,以及样本量较小,存在随机误差,从而限制了对乙状结肠癌腹腔镜TME手术同时保留SRA 和LCA的疗效和远期生存率的明确结论。

