MRI 诊断股骨头坏死的临床价值
程 楠
( 宽甸满族自治县中心医院, 辽宁 宽甸 118200 )
股骨头坏死属于骨关节性疾病,造成这类疾病的因素较多,一般为血液供应不足和股骨头创伤所致的骨细胞死亡,如骨关节创伤、风湿病、血液系统疾病等均会诱发股骨头坏死[1]。 当患者股骨头坏死时,会对患者的身体健康造成一定的影响,甚至还会引发各种并发症。 此外,相关研究显示,大量使用激素、长期酗酒等不良生活习惯也可造成股骨头坏死发病率升高。 就目前的调查情况来看,股骨头坏死长期保持较高的发病率,一般情况下股骨头坏死患者主诉腰部、臀部存在持续性疼痛或者间接性疼痛,常伴随下肢无力的症状,引发行动功能受损[2]。 近年来,随着股骨头坏死患者的发病率越来越高,医院对股骨头坏死诊断的重视程度也越来越高。 当患者发病后没有及时重视并开展救治工作,病情恶化会直接造成患者行动功能丧失,严重影响到其日常生活能力,因此股骨头坏死疾病需要得到患者及临床医护人员的共同重视,找到这类疾病有效的早期诊断方法,确定患者的病情并给出有效治疗对策,帮助患者尽早恢复健康,减轻疾病给患者生活、心理造成的负面影响[3]。 目前使用较多的股骨头坏死诊断方法有X 线检查、CT 检查以及MRI 检查,医疗技术快速发展的影响下不同诊断技术呈现出不同的应用效果[4]。 本次抽取40 例股骨头坏死患者展开研究,通过回顾临床资料并对比CT 检查和MRI 检查诊断结果的方法,总结MRI 检查在股骨头坏死诊断中的临床价值。 结果报告如下。
1 临床资料
1.1 一般资料
研究对象为我院2020 年4 月—2021 年4 月接受治疗并明确诊断为股骨头坏死的患者40 例,所选取患者入院后均分别接受MRI 检查和CT 检查,查阅院内与选取患者相关的各个方面资料,将CT 检查的诊断结果记为对照组,核磁共振检查的诊断结果记为观察组。 研究抽取患者中男性、女性患者之比为23:17;年龄35—68 岁,平均年龄为(46.82 ±4.97)岁;患者的病程位于3 个月以上、44 个月以下,病程的平均值为(21.34 ±2.81)个月;其中股骨头坏死Ⅰ期患者12 例、股骨头坏死Ⅱ期患者17 例、股骨头坏死Ⅲ期8 例、股骨头坏死Ⅳ期3 例;股骨头坏死发病部位在左侧的患者有19 例、股骨头坏死部位在右侧的患者有21 例。 (1)纳入标准:纳入合并不同程度髋部不适感和疼痛感等股骨头坏死常见并发症的患者;纳入关节活动度严重受限的患者;纳入疼痛症状白天症状较轻夜晚加重的患者;纳入符合中国医学协会骨科医师分会显微修复工作委员会于2016 年制定的股骨头坏死相关诊断标准的患者。 (2)排除标准:排除精神状态不稳定,无法正常沟通且对诊断工作配合度欠佳的患者;排除位于妊娠期和哺乳期的女性患者;排除对研究具体内容完全知晓但不愿参与到临床研究的患者。
1.2 方法
分别对选取患者进行CT 检查和MRI 检查,记录检查结果并对比不同检查方法的作用效果。 CT 检查中选用Philps MX800 型CR 扫描仪,开展检查的过程中首先安排患者仰卧在病床上,之后对检测仪器的层厚和层间距进行调整,完成后确定病灶部位并进行薄层扫描和夹层扫描。 MRI 检查中选用西门子MAGNETOM Avanto 1.5 T 磁共振扫描仪,其中检测仪器使用永磁体,选择2 D 模式并调整层厚为2 mm,完成扫描后调整为3 D 模式,层厚为0.5 mm,之后记录患者的病灶部位扫查结果,安排同样的影像学医师结合扫查结果分析患者的病情。
1.3 观察指标
对选取2 组患者的分期、诊断准确性、诊断效能指标以及患者诊断依从度进行记录,其中诊断效能包括曲线下面积(AUC)、最佳敏感阈值、敏感度、特异度、阳性预测值以及阴性预测值等指标;患者诊断依从度采用百分数进行评价,分为非常依从、依从、不依从3 类,依从度=(非常依从例数+依从例数)/总例数×100%。
1.4 统计学分析
本文所有数据用SPSS22.0 统计软件分析处理,通过(±s)作为计量参数,并采用t 检验;计数资料以(%)表示,采用x2检验。 P <0.05 则表示差异具有统计学意义。
2 结果
2.1 2 组患者不同诊断方法下股骨头坏死检出情况对比
对抽取患者的核磁共振检查结果进行统计,结果显示,确诊为股骨头坏死的患者有38 例,包含Ⅰ期、Ⅱ期、Ⅲ期、Ⅳ期患者分别为11 例、16 例、8 例、3例,对比病理学检查结果,其诊断准确性为95.00%。对核磁共振检查的影像分析发现,其中Ⅰ期患者的MRI 影像表现为双线征;Ⅱ期患者的MRI 影像表现为T1 与T2 加权扫描过程中,扫描区域存在高信号;Ⅲ期患者的MRI 影像表现为T1 加权扫描过程中,扫描区域存在低信号,而T2 加权扫描中扫描区域存在高信号;Ⅳ期患者的MRI 影像表现为T1 与T2 加权扫描过程中,扫描区域均表现为低信号。 对抽取患者的CT 检查结果进行统计,结果显示,确诊为股骨头坏死的患者有31 例,包含Ⅰ期、Ⅱ期、Ⅲ期、Ⅳ期患者分别为10 例、14 例、6 例、1 例,对比病理学检查结果,其诊断准确性为77.50%,与MRI 检查结果对比,其诊断准确性明显较低(P<0.05)。 对CT 检查的影像分析发现,其中Ⅰ期患者的CT 影像中可见骨小梁明显变形;Ⅱ期患者的CT 影像中可见明显的骨板壳断裂,且断裂部位为中部,观察骨质有明显增生表现;Ⅲ期患者的CT 影像中可见明显的骨质破损;Ⅳ期患者的CT 影像中可见明显的关节面塌陷。 见表1。

表1 2 组患者不同诊断方法下股骨头坏死检出情况对比(n,%)
2.2 2 组患者不同诊断方法诊断效能对比
对2 组患者的诊断效能进行记录,其中观察组患者的AUC、最佳敏感阈值、敏感度、特异度、阳性预测值以及阴性预测值等诊断效能指标相较于对照组均具有明显优势。 见表2。
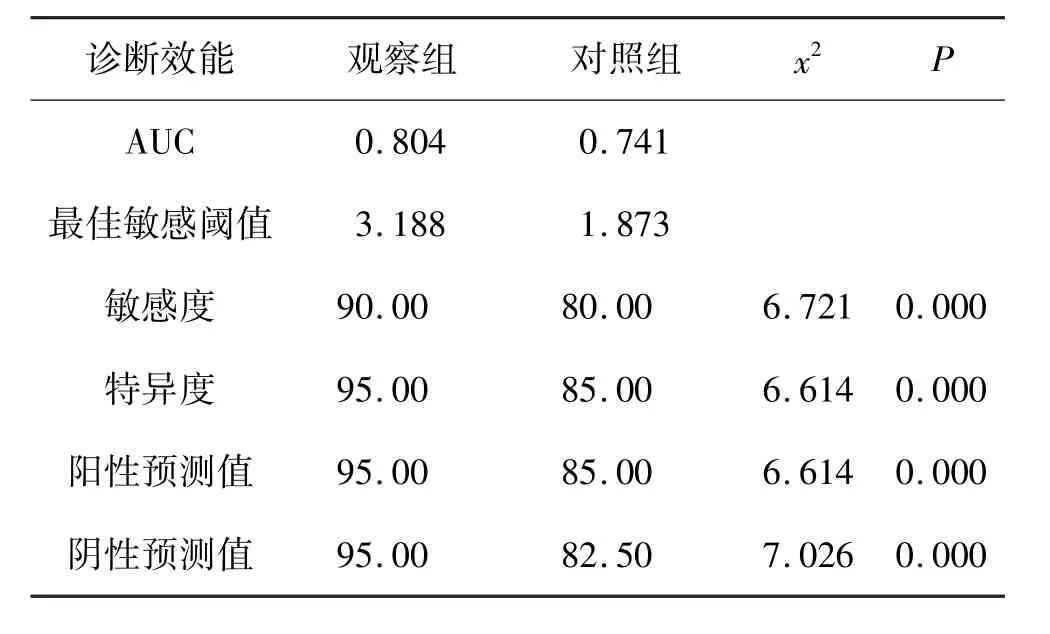
表2 2 组患者不同诊断方法的诊断效能对比(n=40)
2.3 2 组患者诊断依从率对比
在本次研究中,观察组诊断依从率为95.00%(38/40),对照组诊断依从率为77.50% (31/40),x2=10.657,P=0.001。 见表3。
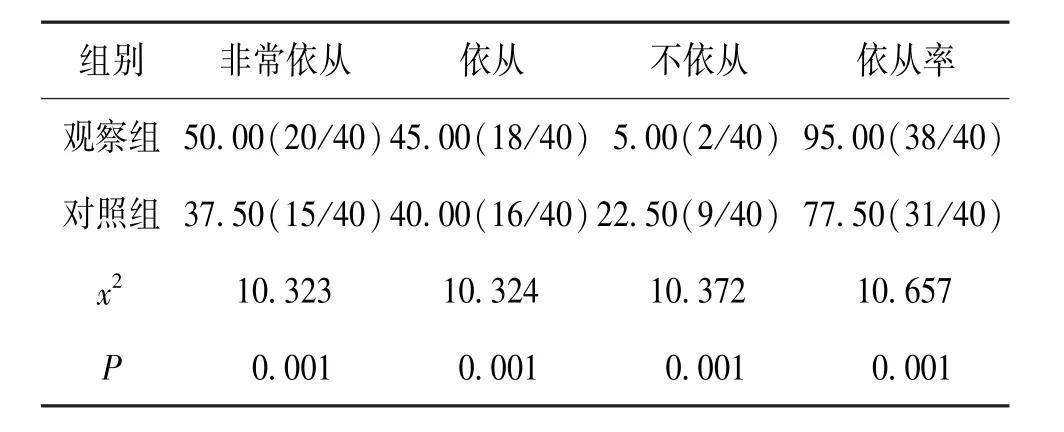
表3 2 组患者诊断依从率对比(n,%,n=40)
3 讨论
股骨头缺血性坏死(osteonecrosis of the femoral head,ANFH)常见于患者股骨负重区域,由于受到直接外力和间接外力的影响,导致患者股骨部分出现轻微骨折现象。 当股骨组织在修复过程中受到一定的影响时,会导致患者股骨骨折区域得不到良好的修复,造成修复工作反复进行,导致患者股骨内部解剖结构出现异常情况,造成股骨头塌陷、变形等现象发生。 在临床上将股骨头坏死症状分为5 期,早期股骨头坏死主要是指患者股骨头坏死分期为Ⅱ期以内,在临床上股骨头形态尚未出现较为明显的变化,这个阶段是对患者进行治疗的关键阶段,一旦患者病情进入到中期或者晚期时,患者的股骨头局部关节会出现一定的塌陷情况,导致关节功能发生异常,甚至功能丧失,导致后期的临床治疗难度加大,不利于患者康复,使患者的生活质量受到严重影响。 股骨头坏死以剧烈的疼痛感为主要病症表现,在疼痛感的影响下患者无法完成日常行为活动,日常生活能力下降,给其带来一定的心理压力。 倘若股骨头坏死问题没有得到患者及其家属的有效重视,伴随着病情的发展,病灶部位会逐渐扩大,侵袭周围组织,造成不可逆的行动功能障碍问题[5]。 基于以上内容,股骨头坏死疾病的早期诊断工作发挥极为重要的作用,可以准确分析患者的病情并为治疗方案的确定提供数据支持,有利于患者病情的有效改善,减少股骨头坏死所致残疾,确保患者具备日常行动能力,保持高质量生活[6]。 近年来,随着股骨头坏死患者的发病率越来越高,人们的生活质量受到严重影响,不利于患者身体健康康复。 虽然该疾病在临床上较为常见,但是由于该疾病的临床症状和病情发展速度较为缓慢,在发病初期难以对患者的病情进行确定,导致患者不能第1 时间接受良好检查。当患者的病情逐渐加重后,股骨头坏死部位可能会造成患者疼痛加剧、躯体不适症状增加,使得患者病痛难忍,对患者的生活造成非常巨大的影响。 目前,在临床上对该疾病治疗的方法较为广泛,为了能够使患者得到最好的治疗,需要及时对患者的病情进行诊断,从而根据患者的诊断结果为患者制定针对性的治疗方案。 在研究中表明,开展MRI 检查能够有效根据患者骨骼、软组织、血管等身体图像对患者股骨头坏死情况进行良好判断,采用MRI 检查能够提高检查速度和质量。
导致股骨头坏死的原因较多,其中主要包括血液疾病、风湿病以及受到外界创伤等有关,在临床上表现出臀腰部及腹股沟出现疼痛症状,造成患者自主活动较为困难,患者患病后下半身使不出力气,惧怕寒冷,使患者的生活质量受到严重影响。 目前在临床上对患者开展影像学诊断时,主要采用的诊断方法为CT 检查、X 线检查以及MRI 检查。 其中X线诊断的优点主要在于相关操作较为简单,且诊断费用低,但是在对患者开展X 线检查时容易出现较高的假阳性率和漏诊率,因此,目前临床上对其应用较少。 开展CT 检查时,其高分辨率能够实现多层面连续扫描,对患者股骨头坏死情况进行多层次观察,在诊断过程中能够较好对患者股骨头内死骨形成和破裂情况进行显现和分析,甚至还能清晰观察到患者关节脱位情况以及周围组织的病情情况,在诊断过程中能够及时发现患者股骨头内骨小梁增粗和变形情况。 采用MRI 检查时不需要额外采用其他对比剂,检查过程较为安全,对患者造成的损伤较小,且该检查方法的检查速度较快,能够有效实现多角度、多层次诊断,诊断结果十分清晰。 股骨头坏死的主要诊断方法包括CT 检查以及核磁共振检查,总结近些年的研究发现,以上诊断方法在股骨头坏死诊断中的运用均表现出良好的敏感性、特异性。 就目前关于CT 检查在股骨头坏死诊断中的研究来看,其应用优势可以总结为以下几点:(1)螺旋CT 检查在医疗技术快速发展的背景下可以实现连续扫描,具有良好的应用效果[7]。 (2)螺旋CT 检查中股骨头坏死具有特异性的症状表现-骨小梁增粗,可准确识别股骨头坏死,相关研究证实了其诊断价值。 (3)螺旋CT 检查能够实现全方位、多角度的股骨头部位观察,评估是否存在关节脱位问题,有利于发现股骨头坏死外的其他问题[8]。 综合目前关于MRI 检查的研究来看,其在股骨头坏死诊断中的应用优势可以总结为以下几点:(1)MRI 检查选用电磁波进行病情诊断,电磁波基本没有辐射,因此核磁共振检查对人体的伤害较小,安全性得到保障。 (2)MRI 检查受到医疗技术快速发展的影响,联合应用多项先进技术,可以获取全面的参数信息,对于病变部位的确定和定性具有重要意义[9]。 此外,MRI 检查中影像更为具体,可以将病灶部位的情况完全呈现在诊断医师眼前,有利于保障病情分析结果的准确性。 (3)MRI 检查不会受到扫描的限制,可以任意角度成像,能够发现细小病变以及其解剖信息。 (4)MRI 检查可以将患者的病理信息和生化信息完全呈现处理,诊断医师可以结合生化信息进一步完善疾病诊断结果,尤其是在伴有关节腔积液的诊断中具有优于其他诊断方法的应用效果[10]。 本次研究中,对股骨头坏死患者进行研究,通过开展对比研究后能够发现MRI 诊断对股骨头坏死患者的临床诊断效果更加明显。 根据本次研究结果显示,对股骨头坏死患者开展MRI诊断,能够有效提高股骨头坏死的诊出率,对患者的病情分析更为准确,诊断效果较为明显。 通过对患者进行MRI 诊断能够对患者股骨头坏死病变部位进行准确的成像,便于影像学医生及时观察到患者股骨头坏死情况,防止误诊漏诊情况发生。 采用磁共振技术,扫描速度较快,对患者病变位置的敏感性较高,能够使图像清晰的呈现出,有效为医院临床诊断提供良好的数据支持和影像学支持,使主治医生能够更加迅速的根据诊断结果为患者制定针对性的临床治疗方案,使治疗更加安全、可靠、高效。 通过本次研究结果显示,采用MRI 检查的确诊率明显高于CT 检查,两者诊断结果之间具有差异性,具有统计学意义(P<0.05),同时在对患者的股骨头坏死分期情况进行诊断时,MRI 诊断的准确率要高于CT 检查,由此可见,MRI 诊断对诊断股骨头坏死情况更加有效。 同时,在开展MRI 诊断时,最佳敏感阈值、敏感度、特异度、阳性预测值以及阴性预测值等指标明显优于CT 诊断,诊断结果更加明显。 存在上述结果的原因是由于在开展MRI 诊断时,MRI 诊断释放的电磁波对患者造成的身体损伤较少,基本不存在辐射情况,能够对患者任意面进行断面诊断,在诊断过程中降低了扫描的限制,使诊断结果更加全面,能够有效获取患者病情组织的更多剖面信息。 另外,开展MRI 诊断还能与多种技术相互配合,获取更多具有参考意义的数据指标和图像,能够有效对患者的病变位置进行定性,为主治医生提供更多与患者相关的病理、生化信息。 相关学者深入研究MRI 检查在股骨头坏死诊断中的应用发现,MRI 检查更适用于早期股骨头坏死的诊断,而且有着多样的信号表现,诊断医师根据影像可以分析不同层面病变组织的代谢水平,有利于多种骨组织病变疾病的诊断。值得注意的是,MRI 检查的操作难度相较于CT 检查明显较高,需要专业的诊断医师借助精密的医疗设备来完成病情诊断,因此部分经济基础薄弱和医疗设备欠缺的医院无法有效推行,MRI 检查仍无法代替CT 检查在股骨头坏死诊断中的地位。 抽取患者并开展研究,结果发现在MRI 检查中38 例患者的诊断结果与实际病情相符,而CT 检查中仅31 例患者的诊断结果与实际病情相符,数据对比证明,MRI 检查相较于CT 检查在股骨头坏死诊断中具有更高的诊断准确性。 对比2 种诊断方法的诊断效果发现,MRI 检查具有显著优势,充分证实了其良好应用价值。
综上所述,MRI 检查在股骨头坏死诊断中表现出良好的应用价值,可以准确识别不同分期股骨头坏死,且表现出良好的诊断效能,有利于准确分析患者的病情并指导后期治疗方案的制定和推行,促使患者股骨头坏死问题及时解决,减轻疾病给患者生理、心理、生活的负面影响,综合应用价值显著,值得作为股骨头坏死的首选早期诊断方法使用。

