胎动感知在晚孕期监护胎儿宫内状况中的应用效果分析
欧有良 周燕莉 都萍萍 肖超群 李丹莹
南方医科大学南方医院(广州 510515)
长期以来,监护胎儿宫内状况备受产科研究者的关注[1]。监测方法有无应激试验(NST)、超声检查、胎盘功能相关生化指标测定、胎儿生物物理评分法等[2-3],均需专业人员操作,且只能在临床环境中短暂应用。胎动监测可随时随地客观反映胎儿宫内安危,传统常用胎动计数。近期研究发现,孕妇胎动计数依从性差[4];胎死宫内孕妇常不计数胎动,发现胎动减少也不及时就诊[5];日常胎动记录图监护胎儿收效甚微[6]。BRADFORD 等[7]建议不将胎动计数作为常规产前管理。
BRAIDI 等[8]研究结果表明,胎儿或婴儿受损发生在胎儿活动减少之前。欧有良等[9]在研究中发现,胎动异常仍为胎儿宫内死亡前的首发症状,以胎动强度增强为主。孕32周后,胎儿单次过度运动与死胎有关[10]。第九版妇产科学指出[11]:胎动监测是孕妇自我评价胎儿宫内状况的简便经济的有效方法。基于此,如何提高孕妇胎动监测的依从性,早期识别胎动异常,缩短胎动异常时间,在胎儿出现不可逆性损害前采用有效的评估和干预措施降低死胎风险已成为产科同行们亟待解决的问题。
2018 年澳大利亚/新西兰临床实践指南提出,孕妇对胎动感知(包括强度、特点、持续时间)的意义超过胎动计数的意义[12-13]。然而,对胎动感知的应用尚未开展广泛的研究。本研究旨在探索胎动感知在晚孕期监护胎儿宫内状况中的应用效果,从而揭示胎动感知在预测和评估胎儿宫内安危中的意义,为孕妇常规管理和高危筛查提供参考依据。
1 资料与方法
1.1 一般资料本研究已通过南方医科大学南方医院伦理委员会审核。目的抽样法,选取2021 年1 月至2023 年1 月在南方医科大学南方医院规律产检,并拟在本院住院分娩的宫内单活胎初产非临产孕妇3 000 例为研究对象,分为:胎动计数组和胎动感知组,每组各1 500 例。
纳入标准:(1)均为宫内单活胎初产非临产孕妇,年龄23~45 岁;(2)胎儿未筛查出明显的宫内发育异常,胎动正常;(3)无严重妊娠合并症及并发症;(4)在本院规律产检,并拟在本院住院分娩;(5)孕妇无认知和行为障碍。
排除标准:(1)排除严重妊娠合并症及并发症孕妇;(2)排除已临产孕妇;(3)排除双胎及双胎以上妊娠者;(4)排除有不良生活习惯,如经常熬夜、吸烟、咖啡因过量摄入、滥用可卡因者;(5)排除孕期超声结果显示脐带绕颈≥3 周者;(6)剔除研究期间因故退出或失访者。
1.2 方法
1.2.1 资料的收集由本院产科门诊胎监室的责任护士收集孕妇的一般资料包括:年龄、文化程度、职业、孕周、高危因素等。由研究者收集孕妇产前胎动监测结果;同时收集孕妇胎动异常就诊时的胎心监护(NST)结果和胎儿生物物理评分(Manning 评分)结果,新生儿结局,监测胎动的依从性,胎动异常时间。
1.2.2 研究方法所有入选孕妇,在26~26+6周进行“孕妇学校”、“助产士门诊”胎动监测课堂宣教,由研究组内同一名高级责任护士担任授课老师。课程结束后,以闭卷形式对孕妇进行考核。考核试卷满分为100 分,得分100 分为合格,不合格者再重复胎动监测课程,重测得分100 分者纳入,若得分<100 分,则予以剔除。再依据孕妇是否有高危因素,按疾病种类以随机数字表法将其平均分配到两组中。
孕妇27 周开始分组,分组后,为避免两组孕妇之间就胎动监测方法互相接触交流,影响试验结果:将不同组别孕妇安排在不同时间不同课室上孕期宣教课。
将同一组别的孕妇分流到同一诊室同一教授处就诊。建立两个微信群,胎动计数群与胎动感知群。孕妇孕28 周加入对应微信群,至产后28 d退群。于妊娠28 周开始监测胎动,胎动计数组采取胎动计数方法监测胎动;胎动感知组以“胎动感知”方法监测胎动,护士每天早上8:00 在两个微信群内推送胎动监测提醒。群均由研究组内同一名责任护士管理,如发现胎动异常者负责追踪随访。对比分析两组孕妇监测胎动的依从性、胎动异常时间;两种胎动监测方法的监测效果、胎儿宫内状况改善效果。研究过程中两组孕妇之间如有交叉使用胎动监测方法者,应查明原因予以重新调整分组或剔除。
1.2.3 胎动监测方法
1.2.3.1 胎动计数即传统的自数胎动监测孕妇每天早、中、晚,于固定的时间,各自数胎动1 h。判读标准:胎动≥3~5 次/h 或胎动数>30 次/12 h为正常,继续常规监测;胎动数<20 次/12 h 为异常,应寻求咨询;若胎动数<10 次/12 h 提示胎儿存在明显缺氧,应及时就诊治疗。也可采用胎动相对计数,平均胎动数减少>50%/d,可恢复为胎动正常,不能恢复为胎动异常。计数时需注意:连续的胎动为1 次;不连续的胎动,动1 次算1 次;1 min以内的胎动都算1 次。
1.2.3.2 胎动感知监测即孕妇对胎动强度、特点、持续时间的感知监测通过查阅国内外文献,请教相关领域专家、小组讨论,再采用Delphi 专家咨询法,经9 名专家2 轮函询后,论证胎动感知的内容,并根据专家意见评价和修订监测方案,以及胎动感知判读标准。
专家对胎动感知的熟悉程度、专家权威系数分别是0.985、0.961,专家意见变异系数为0.029。依专家意见,删减1 处、调整1 处和增加2 处,确定最终方案,并实施方案。具体如下。
胎动感知监测内容包括:胎动强度、特点、持续时间。胎动强度分为4 个等级:一级孕妇感觉到胎儿的胎动、二级孕妇能清晰地感觉到胎儿的胎动、三级孕妇感觉到胎儿的胎动时伴有轻微不适、四级胎儿的胎动引起孕妇明显不适或影响孕妇睡眠。胎动特点包括:胎动昼夜变化、活动的高峰期、胎动频率(次/h)、胎儿“睡眠”周期。胎动持续时间指每次胎动持续时长。
判读标准:(1)正常:胎动强度二级、胎动昼夜变化规律、活动的高峰期基本固定、胎儿“睡眠”期持续20~40 min,可继续监测。(2)异常:胎动强度一级或三级,胎动昼夜变化规律及活动的高峰期发生改变,胎儿“睡眠”期持续40~90 min,需寻求咨询。(3)提示胎儿存在明显缺氧:胎动强度四级,胎儿“睡眠”期>90 min,应及时就诊。胎动频率、胎动持续时间判读同胎动计数标准。
1.2.4 评价指标监测胎动的依从性:观察孕妇治疗依从性量表(Frankl)评分结果以及每次胎动监测时长。
治疗依从性量表(Frankl)采用四级评分法,结合本研究特点确定评分标准为:1 分:拒绝监测胎动;2 分:不情愿监测胎动;3 分:监测胎动;4 分:主动监测胎动。评分越高,表示监测胎动依从性越好。
胎动异常时间:指孕妇感知胎动异常至就诊的时间。
胎动监测效果=胎动监测定义结果/新生儿结局×100%。
胎动监测定义结果:胎动正常为胎儿宫内状况良好,胎动异常为胎儿宫内状况不良,胎动提示胎儿存在明显缺氧为胎儿宫内状况危重;新生儿结局:1 min Apgar 评分>7 分为新生儿状况良好,4~7 分为新生儿状况不良,≤3 分或产前Ⅲ级胎监伴羊水Ⅲ度为新生儿状况危重。
胎儿宫内状况改善效果=已改善例数/需改善例数×100%。
1.3 统计学方法采用SPSS 26.0 软件对数据进行统计学分析。正态分布计量资料用()表示,组间比较采用t检验。非正态分布计量资料以中位数、四分位数进行描述,采用非参数秩和检验。计数资料用率表示,组间率或构成比的比较用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组孕妇一般资料的比较两组孕妇无一例中途退出、剔除或失访,其在年龄、文化程度、职业、孕周、有无高危因素方面比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组孕妇一般资料比较Tab.1 Comparison of general data betweentwo groups of pregnant women
2.2 两组孕妇监测胎动依从性比较胎动感知组孕妇治疗依从性量表(Frankl)评分结果高于胎动计数组,比较差异有统计学意义(P<0.05)。两组之间每次胎动监测时长比较,差异无统计学意义(P>0.05)。见表2。

表2 两组孕妇监测胎动依从性比较Tab.2 Comparison of monitoring fetal movement compliancebetweentwo groups of pregnant women
2.3 两组孕妇胎动异常时间及同期NST、Manning评分结果比较胎动感知组胎动异常时间短于胎动计数组,比较差异有统计学意义(P<0.05);Ⅰ级胎监多于胎动计数组、Ⅲ级胎监及Manning 评分<6 分者少于胎动计数组,比较差异有统计学意义(P<0.05)。Ⅱ级胎监、Manning 评分≥8 分或≥6~<8 分者,两组之间比较差异无统计学意义(P>0.05)。见表3。

表3 两组孕妇胎动异常时间及同期NST、Manning 评分结果比较Tab.3 Comparison of abnormal time of fetal movement,NST and Manning scores betweentwo groups of pregnant women 例(%)
2.4 两组孕妇胎动监测效果分析胎动计数组定义为胎儿宫内状况良好者监测效果65.20%,定义为胎儿宫内状况不良者监测效果100.00%,定义为胎儿宫内状况危重者监测效果62.59%。胎动感知组定义为胎儿宫内状况良好者监测效果39.12%,定义为胎儿宫内状况不良者监测效果90.48%,定义为胎儿宫内状况危重者监测效果100.00%。见表4。
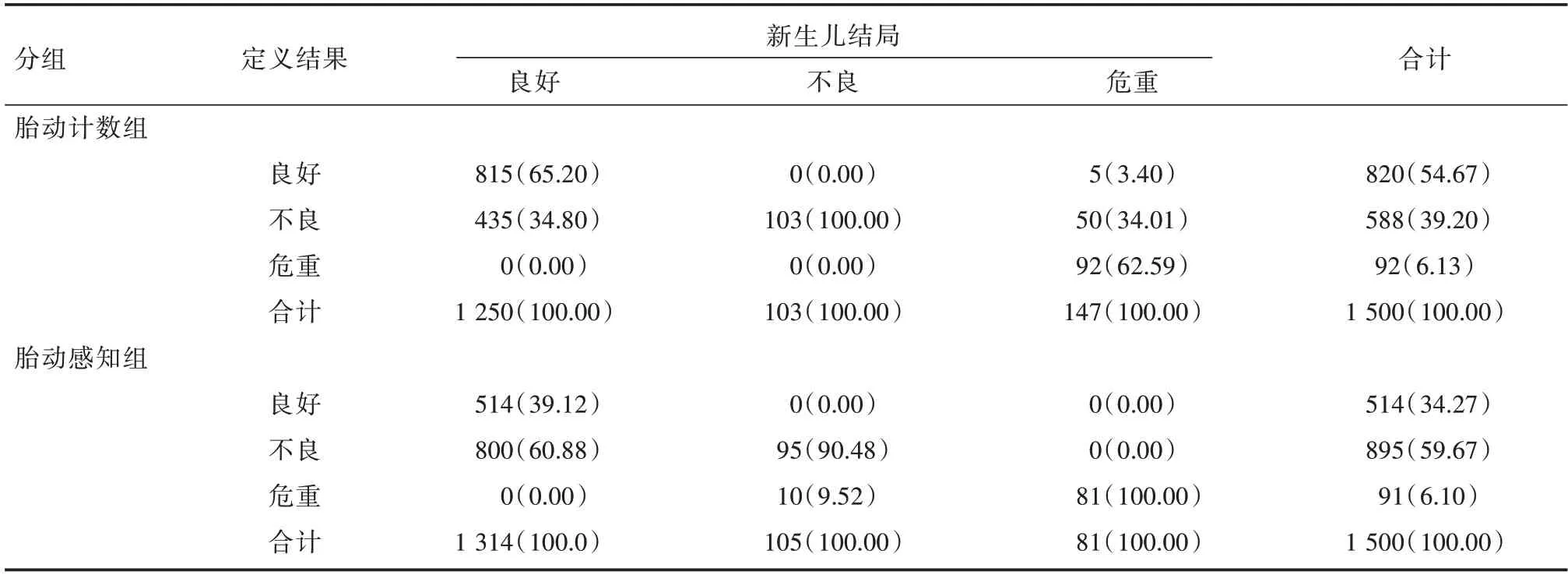
表4 两组孕妇胎动监测效果分析Tab.4 Analysis of the monitoring effect of fetal movement in two groups of pregnant women 例(%)
2.5 两种胎动监测方法应用效果比较胎儿宫内状况良好时,胎动计数监测效果65.20%优于胎动感知39.12%;胎儿宫内状况危重时,胎动感知监测效果100.00%优于胎动计数62.59%,胎儿宫内状况改善效果10.99%优于胎动计数-59.78%,比较差异有统计学意义(P<0.05)。胎儿宫内状况不良时,两种监测方法监测效果及胎儿宫内状况改善效果,比较差异无统计学意义(P>0.05)。见表5。

表5 两种胎动监测方法应用效果比较Tab.5 Comparison of the application effects of two fetal movement monitoring methods 例(%)
3 讨论
胎动为胎儿在子宫腔内发出的一系列动作,如:转动、翻动、滚动、跳动及高频率运动等,对子宫壁造成的冲击程度引起孕妇的主观感知,包括胎动强度、特点、持续时间[14]。胎动是反映胎儿生命迹象的重要生理指标,更是预警胎儿健康的重要信号[15]。因而,通过胎动监测,尽可能早期识别胎动异常,为产科保健人员对宫内胎儿进一步评估、监测、宫内复苏赢得时间,以改善妊娠结局,才是胎动监测切实、可行、有效的终极目标。
不过胎动计数相对复杂:有1 h 胎动、12 h 胎动、连续的胎动、不连续的胎动,孕妇难以区分;胎儿动1 次算1 次,1 min 以内的胎动都算1 次等,看似简单实则计数时间精确度高,孕妇经常不知胎动计数是否正确;胎动相对计数中每天平均胎动数50%的标准对于非医学专业孕妇来说,实在难以把握[16]。而胎动感知监测判读标准清晰明了,方法简便易行。其胎动强度维度等级划分标准符合孕妇直观的主观感觉特点;特点维度中胎儿“睡眠”周期有简单明确的时间界定。临床护理队伍在进行胎动监测的规范性课堂宣讲时,能“科学化、同质化、规范化”地向孕妇传授胎动监测方法;也不需孕妇具备一定的生理知识,不论孕妇职业是否与医学相关,均较易接受、掌握、实施此胎动监测方法。因此,本研究胎动感知组孕妇治疗依从性量表(Frankl)评分结果高于胎动计数组。
胎动感知监测不等同于胎动计数,监测内容包括:胎动强度、特点、持续时间;胎动感知监测判读标准中胎动异常不等同于胎动减少,包含胎动强度、特点、持续时间的异常变化,其中任一一项异常,都能给孕妇最直观的感觉刺激,提醒孕妇需专业咨询或及时就诊。故本研究结果显示,胎动感知组在胎动异常时间2 h 内就诊孕妇高达81.85%,发现胎动异常时均在24 h 内就诊。
王晓燕[17]、潘秀玉[18]等在研究中指出:孕妇孕期或多或少会经历过一过性的胎动减少,无形中将使孕妇质疑胎动计数的标准及重要意义。这也是众多产科门诊胎动计数方法反复宣讲,还是会有孕妇等到持续性胎动减少、胎死宫内时才会咨询专家或就诊的原因。本研究中胎动计数组2 h内就诊孕妇仅42.79%,10.15%的孕妇≥48 h 就诊,推测其除上述原因外,还与胎动计数发现胎动减少需要时间、3 次/d、计数时长1 h、延长了胎动异常时间有关。
胎动感知组与胎动计数组在Ⅱ级胎监、Manning 评分≥8 分或≥6~<8 分者之间的比较,差异无统计学意义(P>0.05);胎动感知组Ⅰ级胎监多于胎动计数组、Ⅲ级胎监及Manning 评分<6 分者少于胎动计数组。说明胎动感知监测对孕妇的预警作用优于胎动计数,确诊胎儿宫内状况需专业医生根据孕妇高危因素,及胎动监测、胎心监护、胎儿生物物理评分、超声检查、胎儿血流动力学检查等[19-21]结果综合客观判断。
本研究结果显示,胎动计数组有55 例新生儿状况危重未及时发现,包括定义为胎儿宫内状况良好者占5 例,胎儿宫内状况不良者占50 例。急诊就诊时2 例已胎死宫内;有3 例宫内活胎胎心监护呈Ⅲ级胎监,立即按Ⅲ级胎监处理策略进行干预,最终宫内胎儿错失救治时机;42 例产前Ⅱ级胎监迅速进展为Ⅲ级胎监;8 例新生儿1 min Apgar 评分≤3 分。5 例胎死宫内者胎盘病理检查发现距脐轮0.5~1.0 cm 处见新鲜血栓。胎动感知组定义为胎儿宫内状况良好者,新生儿状况均良好;定义为胎儿宫内状况不良者,有800 例新生儿状况良好;定义为胎儿宫内状况危重者,有10例新生儿状况不良(1 min Apgar 评分为4~7 分)。表明胎动感知监测效果优于胎动计数,尤其是在胎儿宫内突发事件上的监测效果优于胎动计数,可为产科医生对胎儿宫内状况进一步评估,或宫内复苏,或及时终止妊娠赢得时间。
产科质量的提升可以降低或避免分娩过程中可能导致新生儿窒息的危险因素[22],但因无法降低或避免可能导致新生儿窒息的母体缺氧性疾病、脐带胎盘异常、胎儿异常、高龄等孕期高危因素,新生儿窒息发病率逐年上升[23]。但胎动异常与死胎、新生儿窒息的发生密切相关[24-25],胎动监测能为孕期宫内胎儿健康并发症提供早期预警。胎动感知监测既能发现问题也能解决问题,改善胎儿宫内状况及新生儿结局。因此,胎儿宫内状况危重时,胎动感知监测效果100.00%优于胎动计数62.59%,胎儿宫内状况改善效果10.99%优于胎动计数-59.78%,比较差异有统计学意义(P<0.05)。
本研究的优势在于,通过查阅国内外文献,采用Delphi 专家咨询法,确定了胎动感知监测方案,并实施方案,将其与传统的胎动计数对照,发现胎动感知在监护胎儿宫内状况中应用效果优于胎动计数。不足之处在于,研究过程中发现,胎动计数组与胎动感知组,每次胎动监测时长(P25~P75)、(Median)为38~41/36~42 min、39/39 min,且两组之间比较差异无统计学意义(P>0.05)。由于人力资源的限制,未对其原因进行探究,拟在后续研究中增加研究人员对影响胎动监测时长的因素及原因做深入研究。
综上所述,胎动感知监测应用效果优于胎动计数,晚孕期监护胎儿宫内状况能提高孕妇胎动监测的依从性、缩短胎动异常时间,改善胎儿宫内状况及新生儿结局,建议以胎动感知监测作为常规产前管理在临床中推广应用。
——来自宝宝的问候
——孕晚期必会:数胎动

