经桡动脉途径介入治疗老年冠心病合并慢性心力衰竭的疗效观察
黎月琴 许红莲
冠心病是一种常见的心血管疾病, 又称缺血性心脏病, 指心肌机能在冠状动脉狭窄、缺乏充足供血的情况下发生器质性病变或障碍, 中老年人是高发人群[1]。近年来, 随着我国老龄化人口日益增加, 老年冠心病发病率明显上升, 对于老年冠心病患者而言, 其合并心力衰竭的几率较高, 明显增加了临床治疗的难度。目前临床针对老年冠心病合并慢性心力衰竭患者的治疗主要有药物治疗、冠状动脉介入治疗和外科旁路手术。冠状动脉介入治疗主要是经股动脉路径和经桡动脉路径, 经股动脉途径是经典途径, 但是有卧床时间长、限制体位及术后并发症多等不足[2,3]。而经桡动脉介入治疗则卧床时间较短、并发症少, 基本不会限制患者体位, 因此近年来于临床广泛应用[3]。为进一步了解经桡动脉途径介入治疗老年冠心病合并慢性心力衰竭的临床疗效, 本文选取50 例老年冠心病合并慢性心力衰竭患者进行分组对比研究, 现将结果报告如下。
1 资料与方法
1.1 一般资料 回顾性选取2019 年1 月~2022 年3 月本院老年冠心病合并慢性心力衰竭患者50 例, 随机分为实验组和对比组, 各25 例。实验组患者年龄60~75 岁, 平均年龄(67.23±3.52)岁;女11 例, 男14 例。对比组患者年龄60~75 岁, 平均年龄(67.74±3.46)岁;女9 例, 男16 例。两组一般资料比较差异无统计学意义(P>0.05), 具有可比性。纳入标准:①均有胸骨后或胸前区疼痛;②均符合冠心病的诊断标准[4];③均符合慢性心力衰竭的诊断标准[5]。排除标准:①合并严重原发性疾病;②合并恶性肿瘤。
1.2 方法 两组患者术前口服阿司匹林肠溶片300 mg+氯吡格雷片300 mg。实验组患者接受经桡动脉途径介入治疗, 患者取平卧位, 将前臂抬高, 使其和身体成30°夹角, 外展右上肢, 在托架上固定右手臂,将软垫放置在手腕部下方;采用利多卡因对桡动脉穿刺点进行局部麻醉, 然后经桡动脉入路穿刺, 取6F 桡动脉鞘行经皮冠状动脉介入术, 最后压迫止血。对比组患者接受经股动脉途径介入治疗, 术中采用利多卡因对股动脉穿刺点进行局部麻醉, 然后经股动脉入路穿刺, 其余方法同实验组。术后给予患者抗凝、抗血小板治疗。
1.3 观察指标及判定标准 随访3 个月, 比较两组患者临床疗效、手术指标、术后并发症发生情况及治疗前后NYHA 心功能分级、LVESD、LVEDD、心率、LVEF、CO、SV、E/A、NT-proBNP、血压( 舒张压、收缩压)、心理状态、生活质量、炎症因子指标、血管内皮功能指标及6MWT。
1.3.1 疗效判定标准 显效:治疗后患者心功能分级改善≥2 级, 临床症状明显改善, 中医证候积分降低75%~100%, LVEF 提升50%~100%;有效:治疗后患者心功能分级改善1 级, 临床症状有所改善, 中医证候积分降低40%~74%, LVEF 提升20%~49%;无效:治疗后患者心功能分级、临床症状无改善, 中医证候积分降低<40%或增加, LVEF 提升<20%或降低[6]。总有效率=显效率+有效率。
1.3.2 手术指标 主要包括穿刺时间、手术时间、X 线曝光时间、术后卧床时间及住院时间。
1.3.3 心理状态 治疗前后分别采用焦虑自评量表和抑郁自评量表评定患者的心理状态。焦虑自评量表评分50~59 分为轻度焦虑, 60~69 分为中度焦虑,>69 分为重度焦虑。抑郁自评量表评分<53 分为无抑郁,53~62 分为轻度抑郁, 63~72 分为中度抑郁, >72 分为重度抑郁[7]。
1.3.4 生活质量 治疗前后采用SF-36 评定患者的生活质量, 分值范围0~100 分, 评分越高代表生活质量好[8]。
1.3.5 术后并发症 包括肢体疼痛、排尿困难、体循环栓塞、下肢深静脉血栓。
1.3.6 炎症因子指标、血管内皮功能指标及6MWT炎症因子指标包括hs-CRP、BNP;血管内皮功能指标包括NO、ET-1、NMD、FMD、肱动脉峰值流速变化率。
1.4 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 (±s)表示,采用t 检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组临床疗效比较 实验组患者治疗总有效率高于对比组, 差异有统计学意义(P<0.05)。见表1。
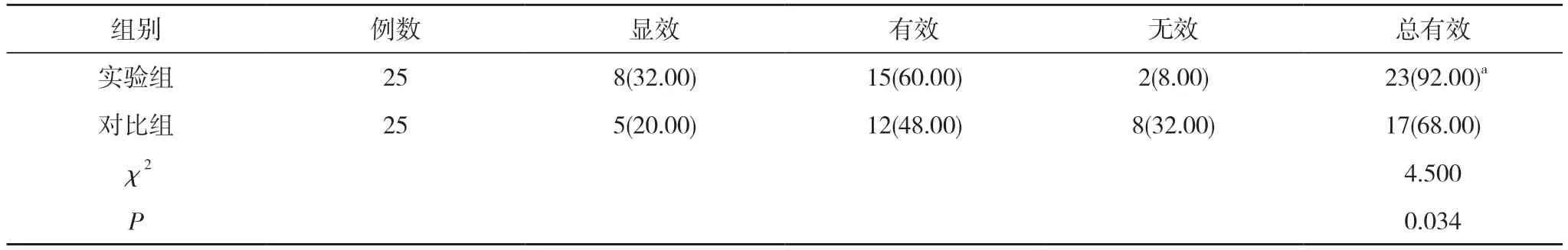
表1 两组临床疗效比较[n(%)]
2.2 两组手术指标比较 两组患者手术时间比较差异无统计学意义(P>0.05);实验组患者穿刺时间、X 线曝光时间、术后卧床时间及住院时间均短于对比组,差异有统计学意义(P<0.05)。见表2。
表2 两组手术指标比较( ±s)
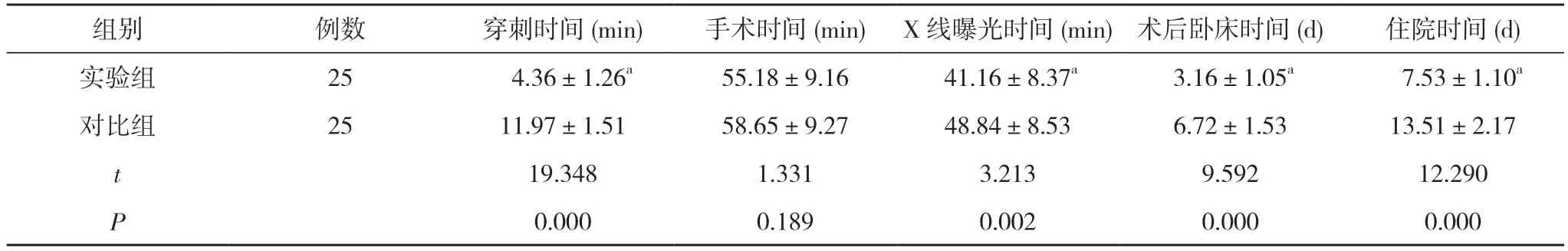
表2 两组手术指标比较( ±s)
注:与对比组比较, aP<0.05
组别 例数 穿刺时间(min) 手术时间(min) X 线曝光时间(min) 术后卧床时间(d) 住院时间(d)实验组 25 4.36±1.26a 55.18±9.16 41.16±8.37a 3.16±1.05a 7.53±1.10a对比组 25 11.97±1.51 58.65±9.27 48.84±8.53 6.72±1.53 13.51±2.17 t 19.348 1.331 3.213 9.592 12.290 P 0.000 0.189 0.002 0.000 0.000
2.3 两组治疗前后NYHA 心功能分级、LVESD、LVEDD 及心率比较 治疗前及治疗后, 两组患者NYHA 心功能分级、LVESD、LVEDD、心率比较差异无统计学意义(P>0.05);治疗后, 两组患者NYHA 心功能分级、LVESD、LVEDD、心率均优于本组治疗前,差异有统计学意义(P<0.05)。见表3。
表3 两组治疗前后NYHA 心功能分级、LVESD、LVEDD 及心率比较( ±s)

表3 两组治疗前后NYHA 心功能分级、LVESD、LVEDD 及心率比较( ±s)
注:与本组治疗前比较, aP<0.05
组别 例数 NYHA 心功能分级(级) LVESD(mm) LVEDD(mm) 心率(次/min)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后实验组 25 3.58±0.22 2.64±0.25a 58.50±4.35 38.74±3.05a 64.47±2.96 53.06±2.98a 90.50±5.32 79.83±4.48a对比组 25 3.57±0.21 2.60±0.26a 58.46±5.35 39.66±4.07a 64.52±3.27 54.31±3.60a 90.40±5.45 78.96±5.21a t 0.164 0.554 0.029 0.904 0.057 1.337 0.067 0.633 P 0.870 0.582 0.977 0.370 0.955 0.187 0.948 0.530
2.4 两组治疗前后LVEF、CO 及SV 比较 治疗前及治疗后, 两组患者LVEF、CO、SV 比较差异无统计学意义(P>0.05);治疗后, 两组患者LVEF、CO、SV 均优于本组治疗前, 差异有统计学意义(P<0.05)。见表4。
表4 两组治疗前后LVEF、CO 及SV 比较( ±s)

表4 两组治疗前后LVEF、CO 及SV 比较( ±s)
注:与本组治疗前比较, aP<0.05
组别 例数 LVEF(%) CO(L/min) SV(ml)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后实验组 25 42.70±2.60 53.34±4.16a 3.50±0.26 4.55±0.62a 41.54±6.72 53.60±8.45a对比组 25 42.62±2.57 52.34±4.11a 3.52±0.31 4.66±0.45a 40.81±5.94 49.35±8.10a t 0.109 0.855 0.247 0.718 0.407 1.815 P 0.913 0.397 0.806 0.476 0.686 0.076
2.5 两组治疗前后E/A、NT-proBNP 比较 治疗前,两组患者E/A、NT-proBNP、收缩压、舒张压比较差异无统计学意义(P>0.05)。治疗后, 两组患者E/A、NT-proBNP 均优于本组治疗前, 差异有统计学意义(P<0.05);两组患者收缩压、舒张压与本组治疗前比较,差异无统计学意义(P>0.05)。治疗后, 实验组患者E/A优于对比组, 差异有统计学意义(P<0.05);两组患者NT-proBNP、收缩压、舒张压比较差异无统计学意义(P>0.05)。见表5。
表5 两组治疗前后E/A、NT-proBNP 及血压比较( ±s)

表5 两组治疗前后E/A、NT-proBNP 及血压比较( ±s)
注:与本组治疗前比较, aP<0.05;与对比组治疗后比较, bP<0.05;1 mm Hg=0.133 kPa
组别 例数 E/A NT-proBNP(ng/ml) 收缩压(mm Hg) 舒张压(mm Hg)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后实验组 25 0.80±0.11 1.23±0.08ab 1.41±0.21 0.42±0.11a 142.75±11.12 139.56±10.25 86.12±5.76 84.62±3.12对比组 25 0.81±0.10 0.94±0.11a 1.48±0.26 0.41±0.18a 142.45±13.65 141.62±12.05 86.75±3.54 85.02±1.36 t 0.336 10.661 1.047 0.237 0.085 0.651 0.466 0.588 P 0.738 0.000 0.300 0.814 0.932 0.518 0.643 0.560
2.6 两组治疗前后心理状态、生活质量比较 治疗前, 两组患者焦虑自评量表评分、抑郁自评量表评分、SF-36 评分比较差异无统计学意义(P>0.05);治疗后,两组患者焦虑自评量表评分、抑郁自评量表评分及SF-36 评分均优于本组治疗前, 且实验组患者均优于对比组, 差异有统计学意义(P<0.05)。见表6。
表6 两组治疗前后心理状态、生活质量比较( ±s, 分)
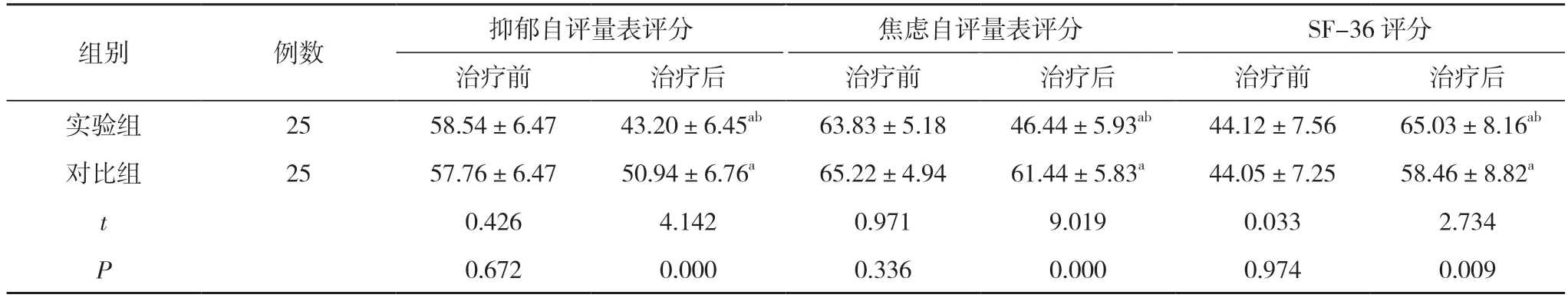
表6 两组治疗前后心理状态、生活质量比较( ±s, 分)
注:与本组治疗前比较, aP<0.05;与对比组治疗后比较, bP<0.05
组别 例数 抑郁自评量表评分 焦虑自评量表评分 SF-36 评分治疗前 治疗后 治疗前 治疗后 治疗前 治疗后实验组 25 58.54±6.47 43.20±6.45ab 63.83±5.18 46.44±5.93ab 44.12±7.56 65.03±8.16ab对比组 25 57.76±6.47 50.94±6.76a 65.22±4.94 61.44±5.83a 44.05±7.25 58.46±8.82a t 0.426 4.142 0.971 9.019 0.033 2.734 P 0.672 0.000 0.336 0.000 0.974 0.009
2.7 两组术后并发症发生情况比较 实验组患者术后并发症发生率12.00%与对比组的20.00%比较差异无统计学意义(P>0.05)。见表7。

表7 两组术后并发症发生情况比较[n(%)]
2.8 两组治疗前后炎症因子指标、血管内皮功能指标及6MWT 比较 治疗前, 两组患者hs-CRP、BNP、6MWT、NO、ET-1、NMD、FMD、肱动脉峰值流速变化率比较差异无统计学意义(P>0.05);治疗后, 两组患者hs-CRP、BNP、6MWT、NO、ET-1、NMD、FMD、肱动脉峰值流速变化率均优于本组治疗前, 且实验组患者均优于对比组, 差异有统计学意义(P<0.05)。见表8, 表9。
表8 两组治疗前后炎症因子指标及6MWT 比较( ±s)

表8 两组治疗前后炎症因子指标及6MWT 比较( ±s)
注:与本组治疗前比较, aP<0.05;与对比组治疗后比较, bP<0.05
组别 例数 hs-CRP(mg/L) BNP(ng/L) 6MWT(m)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后实验组 25 15.00±1.74 7.14±0.95ab 581.14±65.12 389.15±31.82ab 342.93±38.70 451.36±56.17ab对比组 25 14.52±1.86 11.81±1.48a 579.72±64.85 460.81±38.22a 342.37±40.22 412.61±52.72a t 0.942 13.277 0.077 7.205 0.050 2.515 P 0.351 0.000 0.939 0.000 0.960 0.015
表9 两组治疗前后血管内皮功能指标比较( ±s)
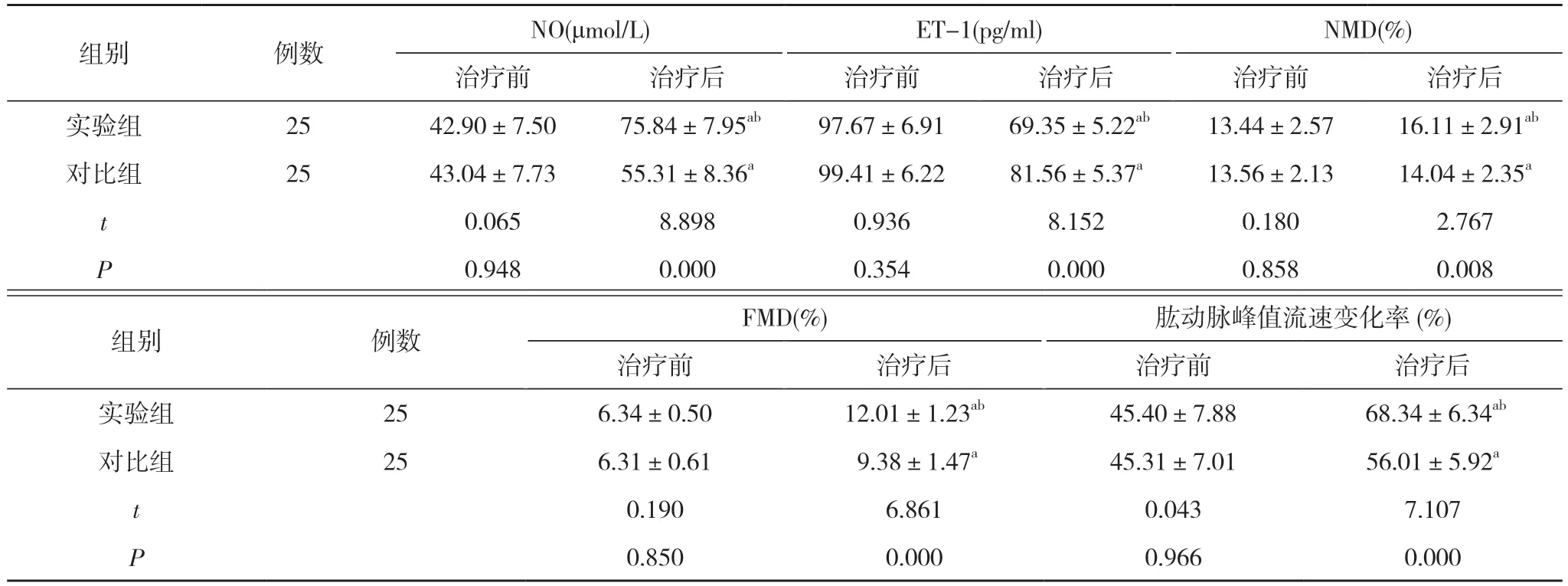
表9 两组治疗前后血管内皮功能指标比较( ±s)
注:与本组治疗前比较, aP<0.05;与对比组治疗后比较, bP<0.05
组别 例数 NO(μmol/L) ET-1(pg/ml) NMD(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后实验组 25 42.90±7.50 75.84±7.95ab 97.67±6.91 69.35±5.22ab 13.44±2.57 16.11±2.91ab对比组 25 43.04±7.73 55.31±8.36a 99.41±6.22 81.56±5.37a 13.56±2.13 14.04±2.35a t 0.065 8.898 0.936 8.152 0.180 2.767 P 0.948 0.000 0.354 0.000 0.858 0.008组别 例数 FMD(%) 肱动脉峰值流速变化率(%)治疗前 治疗后 治疗前 治疗后实验组 25 6.34±0.50 12.01±1.23ab 45.40±7.88 68.34±6.34ab对比组 25 6.31±0.61 9.38±1.47a 45.31±7.01 56.01±5.92a t 0.190 6.861 0.043 7.107 P 0.850 0.000 0.966 0.000
3 讨论
冠心病是冠状动脉粥样硬化性心脏病的简称, 其发病机制为冠状动脉血管腔在动脉粥样硬化的作用下发生狭窄或阻塞, 使心肌缺血、缺氧或坏死[9]。近年来, 临床日益重视冠心病的治疗。在冠心病的治疗中,药物干预是既往主要的治疗方法, 而在冠心病合并心力衰竭的治疗中, 醛固酮拮抗剂、β 受体阻滞剂等药物能够对神经内分泌系统进行抑制, 改善血流动力学,提升冠状动脉血流量, 延缓心室重塑, 但是, 部分患者在接受药物治疗后病情改善并不明显[10]。基于此, 手术治疗成为临床主要治疗方法, 其能够重建冠状动脉,改善心肌灌注不足, 为病情转归提供有利条件[11]。经皮冠状动脉介入术能够有效解除冠状动脉狭窄。有研究表明[12], 在经皮冠状动脉介入术的影响因素中, 合并慢性左心力衰竭是一项独立危险因素。因此, 如果老年冠心病患者合并慢性左心力衰竭, 给予其经皮冠状动脉介入术治疗具有极大的风险, 需要科学合理的选取穿刺途径。经股动脉途径是经皮冠状动脉介入术的常用途径, 而由于老年冠心病患者机体功能衰退, 手术耐受性较差, 且并发症较多, 因此经股动脉途径极易增加并发症, 延长术后康复时间[13]。有研究[14-16]表明, 经股动脉途径穿刺介入治疗会引发血肿、出血等并发症, 一方面会损害机体, 另一方面还会影响康复效果, 延长住院时间, 增加医疗费用。经桡动脉途径介入治疗从20 世纪80 年代末起源, 从应用以来就受到了临床广泛的关注, 其能够获取理想的效果, 同时具有创伤小、并发症少等优势, 因此近年来日益广泛应用于临床[17]。桡动脉周围无重要神经及静脉伴行, 在前壁表浅部位分布, 这能够在穿刺动脉过程中减轻对动静脉、神经的损害程度, 同时桡动脉周围迷走神经分布较少, 手术操作不易引发心血管并发症及神经反应性并发症[18,19]。
有研究在冠心病合并慢性左心力衰竭的治疗中采用经桡动脉途径介入治疗[20], 患者术后卧床时间短于经股动脉途径, 术后并发症发生率为6.67%, 与经股动脉途径介入治疗的40.00%相比, 具有明显优势。本研究结果表明, 实验组患者治疗总有效率高于对比组, 差异有统计学意义(P<0.05)。实验组患者穿刺时间、X 线曝光时间、术后卧床时间及住院时间均短于对比组,差异有统计学意义(P<0.05)。治疗后, 两组患者NYHA心功能分级、LVESD、LVEDD、心率均优于本组治疗前, 差异有统计学意义(P<0.05)。治疗后, 两组患者LVEF、CO、SV 均优于本组治疗前, 差异有统计学意义(P<0.05)。治疗后, 两组患者E/A、NT-proBNP 均优于本组治疗前, 差异有统计学意义(P<0.05);两组患者收缩压、舒张压与本组治疗前比较, 差异无统计学意义(P>0.05)。治疗后, 实验组患者E/A 优于对比组, 差异有统计学意义(P<0.05);两组患者NT-proBNP、收缩压、舒张压比较差异无统计学意义(P>0.05)。治疗后, 两组患者焦虑自评量表评分、抑郁自评量表评分及SF-36 评分均优于本组治疗前, 且实验组患者均优于对比组, 差异有统计学意义(P<0.05)。实验组患者术后并发症发生率与对比组比较差异无统计学意义(P>0.05)。治疗后, 两组患者hs-CRP、BNP、6MWT、NO、ET-1、NMD、FMD、肱动脉峰值流速变化率均优于本组治疗前, 且实验组患者均优于对比组, 差异有统计学意义(P<0.05)。由此说明经桡动脉较股动脉途径介入治疗对老年冠心病合并慢性心力衰竭患者的预后改善效果更明显。但是, 经桡动脉途径介入治疗也有一定的局限性, 桡动脉管腔细小, 对医师的专业技术要求较高。为了获取理想的疗效, 在手术操作过程中必须严格把握适应证, 尽量避免减弱桡动脉搏动使其闭塞引发的相关并发症。同时, 桡动脉极易发生痉挛,因此术前应该充分麻醉、镇静, 依据实际情况应用抗痉挛药物[21]。
综上所述, 老年冠心病合并慢性心力衰竭应用经桡动脉途径介入治疗的疗效较经股动脉途径显著, 值得推广。

