1例乙状结肠癌肛周转移病例报告
梁倩,郑洁,胡丰良
1 广州中医药大学第一临床医学院研究生 广东广州 510405
2 广州中医药大学第一附属医院肛肠科 广东广州 510405
结直肠癌(colorectal cancer,CRC)包括结肠癌(colon carcinoma,CC)和直肠癌(rectal carcinoma,RC),是常见的消化道恶性肿瘤,据2020 年全球癌症统计数据,我国结直肠癌的发病率与死亡率在恶性肿瘤中分别位居第2位和第5位,且呈现逐年上升的趋势[1]。结直肠癌患者中有50%~60%发生远处转移,其中肝转移最常见,其次为肺转移、腹膜转移,卵巢转移、骨转移、脑转移较为少见[2]。结直肠癌肛周转移十分罕见,目前关于结直肠癌肛周转移的临床报道较少。本文报告1例乙状结肠癌肛周转移患者的诊治过程,以期为类似患者的临床诊疗提供参考。
1 临床资料
1.1 病史简介
患者男性,59 岁,因“肛周肿痛半年余,加重伴流脓1月余”入院。患者于半年前无明显诱因出现肛周肿痛,以胀痛为主,无溃破流脓,余无特殊不适,未予处理。1个月前患者自觉肿物较前增大,遂自行刺破肿物,有白色脓液流出,伴有灼痛。为寻求进一步治疗,患者于2022 年7 月至广州中医药大学第一附属医院肛肠科就诊,门诊以“肛周脓肿”收入院。
入院后专科查体:肛周右缘可见大小约5 cm×5 cm质硬肿块,活动度较差,表面有多个破溃口,破溃口有流脓液,无波动感,触痛明显(见图1)。直肠指诊及肛门镜检未见明显异常。既往史:患者18 年前于当地医院行痔手术(具体不详);否认其余特殊病史。家族史无特殊。

图1 专科查体所见
1.2 实验室检查
血常规示中性粒细胞百分比升高(74%),其余指标未见明显异常。感染指标、相关抗原五项(AFP、CEA、CA19-9、CA125、CA15-3)均未见明显异常。
1.3 影像学检查
直肠肛管MRI 检查示肛门右后方肛周脓肿,大小约37 mm×25 mm,病灶前方与肛管6-8 点位方向密切接触。见图2。

图2 直肠肛管MRI检查所见
胸+全腹增强CT检查未见转移灶。
肠镜检查结果示:1.乙状结肠肿物(性质待查);2.结肠多发息肉部分切除术(钳除术)。
1.4 术前病理检查
肠镜病理检查结果示:1.高分化腺癌(乙状结肠);2.管状腺瘤(升结肠、肝曲)。乙状结肠见异型腺体浸润,息肉上皮轻度不典型增生。
肛周病损活检病理检查结果示:中分化腺癌(肛周),考虑为结肠腺癌累及肛周。送检组织内见明显异型腺体浸润伴广泛坏死。
1.5 初步诊断
中医诊断:锁肛痔,湿热蕴结证。
西医诊断:1.乙状结肠恶性肿瘤(高分化腺癌);2.肛周恶性肿瘤(中分化腺癌);3.结肠息肉。
2 治疗经过
2.1 手术治疗
采用静吸复合全身麻醉的麻醉方式,麻醉满意后,取半截石位(左髋关节微屈、外展45°,膝关节屈30°,右下肢水平外展30°),手术开始后将体位调整至右侧低、头低足高30°。消毒术野及铺巾。手术具体操作步骤如下,(1)腹部组:常规建立气腹。超声刀仔细分离乙状结肠与大网膜、小肠系膜粘连。分离切开乙状结肠系膜中线,进入左结肠系膜和肾前筋膜之间的融合筋膜间隙(Toldt间隙)。扩展Toldt 间隙,显露肠系膜下神经丛与处理肠系膜下动脉。骨骼化并结扎切断肠系膜下动、静脉。游离降结肠、乙状结肠后外侧。游离直肠后侧至盆底肌,向尾侧延长直肠两侧腹膜切口及邓氏筋膜前后叶之间至同一水平。(2)会阴组:荷包缝合封闭肛门,沿肛缘外、肛周肿物外侧1 cm 处作卵圆形皮肤切口,电刀切开皮下,沿外括约肌外缘向上分离,与腹部组会合,残余肛提肌结扎止血。用镜下吻合器在乙状结肠肿物上缘5 cm 处离断乙状结肠,从会阴部取出标本(乙状结肠肿物、直肠及肛周肿物)送检(见图3)。会阴创口留置硅胶引流管,由右侧坐骨结节内侧皮肤切口引出,创口以消毒液冲洗充分止血后逐层缝合。(3)腹部组:检查腹腔无出血,留置硅胶引流管在盆腔,由右侧戳卡孔引出。在左下腹作一个直径为2.5 cm 的圆形皮肤切口,将乙状结肠断端拉出腹外约4~5 cm。逐层缝合固定肠管与腹壁,使造口呈外翻状,突起约1.5 cm,留置造口袋。逐层缝合腹部切口。
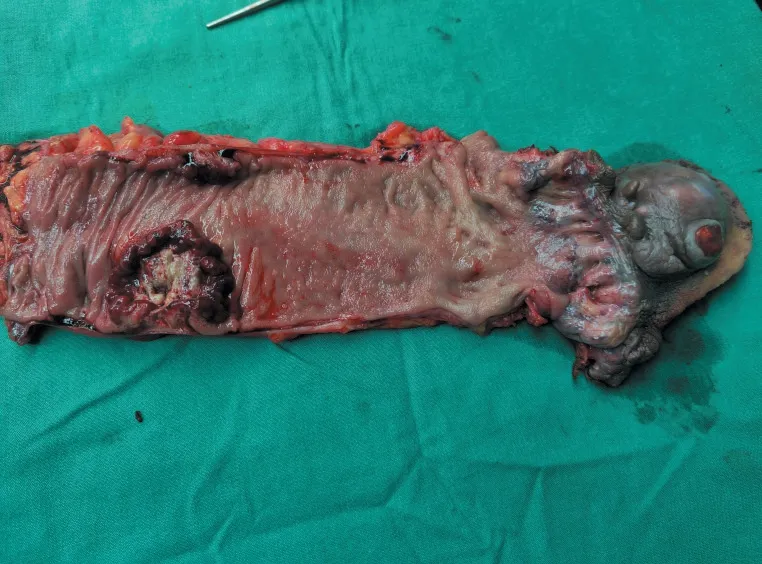
图3 手术标本
手术用时约7 h,术中出血量约30 mL,手术完整切除肿物,标本送病理检查。
2.2 术后处理及预后
患者术后卧床制动,留置导尿管、盆腔及骶前引流管,禁食禁饮,结肠造口排气、排粪后嘱患者少量饮水,逐渐过渡至半流质饮食,鼓励患者适当下床活动;予以常规抗感染、镇痛、补液及腹部和肛周创口换药等治疗。
术后病理检查结果示:1.肿物两处,均为中分化腺癌,镜下结构相似,均见浸润肌外纤维脂肪组织,未达表面切缘,近肛管处肿物位于黏膜下,未见累及表皮。2.吻合口上、下切缘均未见癌细胞浸润;3.“1站、2站、3站”淋巴结均未见癌细胞转移(0/2,0/1,0/1);4.癌组织免疫组化标记(8):MLH1(+),PMS2(+),MSH2(+),MSH6(+),PD-L1(-),BRAF V600E(-)。
患者肛周肿物与乙状结肠肿物的组织学表现及免疫组化相似(见图4),考虑为乙状结肠癌转移至肛周。

图4 肿物组织的免疫组化切片
术后诊断:1.乙状结肠恶性肿瘤(中分化腺癌,pT3N0M1a,Ⅳa期);2.肛周继发恶性肿瘤。
患者术后恢复顺利,术后第7天拔除导尿管、盆腔及骶前引流管。术后创口恢复可,于术后第15 天出院。于2022年9月至2023年1月间进行6个疗程的化疗(奥沙利铂+卡培他滨)。化疗后患者无明显不适,期间复查肿瘤标志物未见明显异常,继续随访。
3 讨论
结直肠癌肛周转移临床十分罕见,发生机制尚不明确,临床表现为肛周肿物,无特异性,诊断较为困难,容易漏诊、误诊。本病例患者以“肛周肿痛、流脓”为主诉就诊,并以“肛周脓肿”收入院。这提示结直肠癌肛周转移常被误诊为良性肛周脓肿或肛瘘,容易延误治疗时机。此外,结直肠癌肛周转移也需与肛周原发肿瘤——肛管癌(anal cancer,AC)进行鉴别诊断。该病例后续完善直肠肛管MRI、肠镜等检查,发现乙状结肠、肛周均存在待查性质肿物,肿物进一步术前病理检查结果提示均为腺癌。而肛管癌常见的病理分类型为鳞状细胞癌,占80%以上,腺癌则较少见[3]。由此初步排除肛周肿物为肛管癌。但仍需要判断肛周肿瘤是否来源于乙状结肠肿瘤,以便制定后续的治疗方案。目前常用CK7和CK20免疫组化染色来区分肛周腺癌肿瘤组织来源于结直肠还是肛周。肛周腺癌对CK7 抗体有很强的免疫反应性,而对CK20 抗体无反应性,而结直肠腺癌则与其相反[4]。还有报道使用iFISH 技术评估肛周肿瘤的来源[5]。本病例中,因笔者团队技术受限未采用上述方法,通过免疫组化发现乙状结肠和肛周这两处恶性肿瘤的组织学表现及免疫组化相似,故考虑为乙状结肠癌转移至肛周。
结直肠癌转移至肛周的途径尚不明确。1954年,Guiss[6]报道了第一例乙状结肠癌转移至良性肛瘘的病例,此后30 余例结直肠癌转移至肛周的病例相继被报道[7-8],这些病例均考虑通过脱落的结直肠癌细胞种植到原有的或术中损伤的肛周黏膜而发生转移。Hubens等[9]也在小鼠模型中观察到肿瘤细胞不容易植入完整的黏膜,但是可以植入受损的黏膜。目前结直肠癌能够通过种植转移至良性肛瘘的概念已被广泛接受。但在本病例中,患者既往仅在18 年前行过一次痔手术,此后未再诉肛周疾病。直肠指诊及肛门镜检查均未发现肛管及下段直肠黏膜有损伤,术后的手术标本也验证了这一问题。对于没有内部黏膜损伤而发生肿瘤转移的机制仍在探索阶段,依据患者既往肛周疾病史,初步推测其转移途径可能是通过肠腔内脱落的癌细胞经肛窦,由肛腺导管转移至肛周。但这一猜想仍需动物实验和临床研究来进一步验证。
目前主要采用手术与放化疗相结合治疗转移性结直肠癌,以期达到手术R0 切除,减少术后复发。手术治疗方式有腹会阴联合切除术(abdominoperineal resection,APR)和局部切除术这两种。APR能够同时切除结肠与肛周的肿瘤,尽可能保证切缘阴性,降低肿瘤的复发率,但是随之而存在的永久性结肠造口会极大降低患者的生活质量。有研究显示永久性结肠造口患者的社会适应能力处于中低水平[10]。而对此类患者出院后进行延续性护理则可大大改善这一状况,帮助患者更好适应生活并且减少并发症的发生[11]。对于直径较小的肛周转移肿瘤,Meng 等[7]则建议先考虑局部切除,以确保患者术后在肛周肿瘤不恶性生长的情况下,有更好的生活质量。Ikeda 等[8]认为,当结直肠癌患者同时存在其他肛周疾病时,应首先治疗原发性结直肠癌。否则,肿瘤细胞很容易植入肛周伤口,引起肛周转移。本病例因患者肛周肿物较大(5 cm×5 cm),与肛管分界不清,局部切除难以保证R0切除,术后复发风险高,因此采用APR,以达到同时根治性切除两处肿物的目的,从而降低术后复发的风险。
在围手术期放化疗方面,一项对1950年至2011年转移性肛门癌患者的回顾性研究[12]发现,根治性手术切除与术前或术后放化疗相结合可提高生存率。对于转移性结直肠癌化疗方案的选择,卡培他滨+奥沙利铂的联合用药,称为CAPEOX或XELOX,已被作为转移性结直肠癌患者的积极一线治疗[2]。本病例患者术后已完成6个疗程的化疗(奥沙利铂+卡培他滨),化疗过程中予止呕等对症处理,化疗后无明显副作用。
有研究显示结直肠癌术后血清CA125、CEA、CA19-9 水平与复发或转移有一定关联,CA125、CA19-9、CEA 阴性者的5 年无进展生存率更高,可作为预测结直肠癌术后复发或转移的重要肿瘤生物标记物[13]。该患者术后定期复查CA125、CA19-9、CEA 均在正常水平,提示术后复发转移风险低,手术及化疗的获益较高,后续将继续随访。
综上所述,目前缺少关于结直肠癌肛周转移的诊疗相关的指南与共识,亦缺乏对治疗后的风险与获益评估,未来仍需进行更深入的探索与研究。期望未来有更多结直肠癌肛周转移的前瞻性试验,以明确其发病机制,从而协助本病的早期诊断,降低疾病的误诊、漏诊风险。
利益冲突声明全体作者均声明不存在与本文相关的利益冲突。