染色体微阵列分析技术在自然流产病因学分析中的应用研究
令狐克燕 卓召振 匡颖 任凌雁 靳倩 李頔 骆姝琳
(贵州省人民医院医学遗传科/产前诊断中心,贵州 贵阳 550002)
据统计,早孕期发生胚胎停育的概率占自然妊娠的15%~40%。引起自然流产有环境因素、母体因素、免疫功能异常和胚胎因素,以及其他一些尚不明确的原因[1-4]。胚胎因素中染色体异常是最常见的病因,其中50%~60%的流产与胚胎的染色体异常相关[5]。
传统的流产物检测手段包括核型分析与荧光原位杂交。核型分析需要对流产组织进行培养,耗时长且容易被母体细胞污染,且仅可检测大于5Mb的遗传物质改变。荧光原位杂交尽管可以省去细胞培养,但因其现有探针不能对全基因组进行检测,缺乏整体性[6-7]。
CMA是检测片段的单核苷酸多态性和拷贝数目变异的技术,它可在全基因组范围内同时检测染色体的数目异常、结构畸变、嵌合体、多倍体、杂合性缺失、单亲二倍体等异常[8-9]。CMA技术无需进行细胞培养,可将染色体病的诊断提高到基因水平[10]。本研究在全基因组水平分析引起胚胎停育的遗传学病因,并评估该技术在临床流产诊断中的应用价值。现将研究结果报告如下。
1 资料与方法
1.1一般资料 选取2020年2月至2023年1月在我院确诊为“胚胎停育”且要求行流产手术的患者94例为研究对象,对流产组织样本进行CMA检测。有2例存在母体细胞污染,1例未检测到胎儿组织,检测失败。成功检测流产胚胎91例,成功率高达96.80%。孕妇年龄21~45岁,孕周6~24周,超声检查宫腔内见孕囊,有或无胎芽,无胎心搏动。孕妇血清学TORCH检查结果为阴性,孕期无有毒有害物质接触史,排除孕妇自身内分泌系统异常、支原体及衣原体感染等。本研究获得医院伦理委员会批准,所有患者对本研究知情同意。
1.2方法 用生理盐水洗净流产胚胎组织,使用QIAGEN公司的组织提取试剂盒提取基因组DNA。应用Affymetrix公司专注产前领域的CytoScan Optima芯片进行检测。该芯片探针从CytoScan HD芯片中精选出来,共包括30多万个拷贝数分析标记,除包含18018个CNVs探针和148 450个SNP探针外,还重点加密了既往产前和围产期研究相关的396个基因区域的探针,能更好地应用于产前和围产期诊断。所得原始数据应用Affymetrix Chromosome Analysis Suite Sofeware进行分析。参照国际基因组CNVs多态性数据库Decipher、UCSC Genome Browser、OMIM、ISCA、DGV等来评估致病性。检测报告严格按照美国医学遗传学会指南,将CNVs分为4个等级:(1)致病性CNVs;(2)可能致病性CNVs;(3)临床意义不明CNVs;(4)良性CNVs。检测结果为染色体结构异常的夫妇,进行外周血染色体核型分析,判断是否为平衡易位或倒位携带者。
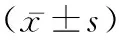
2 结 果
CMA检测结果:在91例样本中,检出正常核型41例(45.05%),异常样本50例(54.95%),其中数目异常47例,占异常核型比例94.00%。数目异常包括常染色体三体28例,占异常核型比例56.00%;特纳综合征8例,占异常核型比例16.00%。三倍体8例,占异常核型比例16.00%;嵌合体3例,占异常核型比例6.00%。结构异常3例,占异常核型比例6.00%。见表1。

表1 50例自然流产胚胎组织CMA检测异常结果统计
3 讨 论
CMA是一项遗传学检测技术,该技术可以对全基因组进行高分辨率检测,能够对变异进行精确定位并计算实际基因含量,通过与正常基因组进行比对分析,可以对相关临床症状做出合理解释[11]。
本研究共检测94例样本,检测失败3例,有2例为母体细胞污染,可能因手术过程中胎儿组织受到母血污染所致;1例未检测到胎儿组织,可能是稽留流产导致胎儿组织细胞腐败所致。成功检测91例,其中染色体异常50例,异常检出率为54.95%,与报道的异常检出率30%~60%相符合[12]。检测出染色体非整倍体最多,有36例,占异常核型72.00%。
大多数常染色体非整倍体为胚胎致死性,以16和22号三体最为常见,多数在孕早期发生流产,少数13、18、21三体及Turner综合征或因合并结构畸形于孕中期或晚期被检出或发生流产[13]。有研究认为染色体非整倍体三体型与母龄增加有较大关系,卵子老化,减数分裂纺锤丝与着丝粒结合错误导致[14],也有研究发现非整倍体三体型在低龄组中也占有很大比例。美国妇产科医师协会2007年主张对所有年龄段孕妇进行非整倍体筛查而不仅局限于高龄组[15]。本研究中,非整倍体异常胚胎的孕妇只有2名年龄>35岁,无统计学差异,因此认为年龄并不是导致染色体异常的唯一因素。绝大多数染色体非整倍体为新发突变,再发风险极低,而D组(13、14、15)和G组(21、22)染色体易发生罗伯逊易位,再发风险高[16]。如涉及D、G组染色体非整倍体异常,建议夫妇双方行核型分析,排除罗伯逊易位的可能,以便对再发风险进行评估。
另有研究对流产组织采用高通量测序技术(NGS)的方法进行检测,能发现芯片平台未覆盖到的CNVs,进而发现新的染色体疾病[17]。但NGS由于无法进行SNP的检测,对于整倍体异常和杂合性缺失无法进行检测[18]。本研究共检测到三倍体异常8例,占异常核型比例16.00%,如果用NGS的方法进行检测,则会发生漏检。
综上所述,流产胚胎的遗传学诊断是病因学诊断的主要方法。将CMA技术应用于自然流产患者的临床诊断中,操作简单,分辨率较高,能够显著提高染色体异常的检出率。用流产组织或死亡胚胎组织进行检测,取材方便,对患者伤害较小,易于被患者及家属接受。在检测时不需要进行培养,缩短了等待时间。因此该项技术具有较高的临床应用价值,为自然流产患者病因诊断及再生育风险评估提供更加准确的临床建议和遗传指导,前景广阔,值得推广。

