抑郁障碍患者静息态功能连接强度研究
孙宇 李平 吕丹△ 丁振宁 尚婷惠子 郑丽 卢洋 李成冲
抑郁障碍已成为全球范围内主要的致残原因之一[1]。近期越来越多研究表明,除局部脑区结构异常对抑郁障碍形成有重要影响以外,脑区异常功能连接也是抑郁障碍产生的生理基础和重要特征[2]。全脑度中心性(degree centrality,DC)是对人脑中某一脑区或节点同其他脑区或节点的功能连接数量进行计算和分析,从而描述该脑区或节点与其他脑区或节点功能连接数量的改变,DC值的高低可准确、有效地反映大脑功能连接强度[3]。既往研究提示,抑郁障碍患者背外侧前额叶、左侧颞上回、左侧额中回,右侧额下回等脑区出现异常的功能连接,且与抑郁障碍患者症状严重程度及认知功能损害有关[4-5]。然而改变的DC值是否可以用于区分抑郁障碍患者和对照者尚不清楚。因此,本研究通过基于全脑体素的DC值,探讨抑郁障碍患者大脑功能连接强度变化的情况,并探究这种脑功能连接强度改变与临床症状的关系,同时采用支持向量机(support vector machine,SVM)方法探讨异常DC值是否可以用于抑郁障碍的识别。
1 对象与方法
1.1 研究对象抑郁障碍组来自2021-2022年齐齐哈尔市精神卫生中心住院和门诊患者。入组标准:①符合《精神障碍诊断与统计手册第四版》(Diagnostic and Statistical Manual of Mental Disorders,Fourth Edition,DSM-Ⅳ)抑郁障碍诊断标准;②未曾服用抗抑郁药及抗精神病药,或至少停药6个月;③年龄18~60岁;④右利手,汉族;⑤17项汉密尔顿抑郁量表(17-item Hamilton rating scale for depression,HAMD17)总分≥17分。排除标准:①曾接受过电休克治疗;②有药物滥用史;③过去或当前有躁狂或其他精神疾病共病;④存在神经系统疾病;⑤有头部手术史或有脑损伤史;⑥存在MRI禁忌证;⑦妊娠期女性。
通过发放海报的形式在齐齐哈尔市域内同期招募健康志愿者为对照组。入组标准:①年龄18~60岁;②无符合诊断标准的精神疾病,无精神疾病家族史;③右利手,汉族。排除标准同抑郁障碍组。
所有参与者已了解本次研究内容及流程,签署知情同意书。本研究获得齐齐哈尔医学院伦理委员会审核批准,批准号:(齐)伦审[2013]003号。
1.2 研究方法
1.2.1 临床症状评估 由2位通过量表一致性培训的中级职称精神科医生采用HAMD17、贝克抑郁量表-Ⅱ(Beck depression inventory-Ⅱ,BDI-Ⅱ)对患者抑郁状态和程度进行评估,并由1位高级职称精神科医生对评估结果进行审核。
1.2.2 功能MRI数据采集 对两组被试静息态功能MRI(resting state functional MRI,rs-fMRI)数据进行采集。被试扫描过程中身体放松、平躺、闭眼,停止一切外部活动,尽量不进行思考,全程维持清醒状态。T1结构像扫描参数:重复时间2530 ms,回波时间2.3 ms,视野256 mm×256 mm,层厚/间距为1 mm/0.5 mm,采集矩阵256×256,层数178。fMRI采用平面回波成像序列:33层轴位扫描,扫描时间8 min;层厚3.5 mm,层间距0.6 mm;重复时间2000 ms;翻转角度90°;视野200 mm×200 mm;回波时间30 ms;层间分辨率64×64,共240层。
1.2.3 图像数据预处理 预处理用Matlab平台下的RESTplus软件。预处理内容包括:DICOM数据转化成NIFTI格式;剔除前10个时间点,时间层校正、头动校正(剔除头动平移>2.0 mm,或转动>2.0°的受试者数据);空间标准化(重采样为3 mm×3 mm×3 mm)到标准蒙特利尔神经研究所(MNI)模板;去线性漂移;将脑白质、脑脊液信号、全脑均值信号及Friston 24头动参数进行协变量回归处理,以减少其影响,提高结果的准确性;低通滤波(0.01~0.08 Hz)。
1.2.4DC值计算用半高全宽6 mm×6 mm×6 mm高斯核对经过预处理的图像进行空间平滑。采用RESTplus软件计算全脑中任意的体素功能连接数量,阈值为r>0.25[6]。对每个体素计算与其有显著功能连接(r>0.25)的其他体素数量,获得这个体素显著相关性权重总合DC后,同全脑DC均值相除,获得标准化DC值,最后通过Fisher-Z转换得到相应的Z值化加权DC值图。
1.3 统计学方法采用SPSS 19.0对一般资料进行统计学分析,年龄、受教育年限等数据用±s描述,组间比较用独立样本t检验,性别比较用χ2检验,检验水准α=0.05。将年龄、性别、受教育程度、头动参数及病程作为协变量,采用RESTplus软件对所有被试DC值进行双样本t检验,比较两组间有统计学差异的脑区,采用高斯随机场理论(GRF)进行多重比较校正(体素水平P<0.005,簇水平P<0.05)。将性别、年龄、受教育程度、头动参数及病程作为协变量,对抑郁障碍组异常功能连接的DC值与临床症状评分进行偏相关分析。
1.4 SVM分析SVM是广泛用于分类和回归问题的算法[7]。SVM分析基于MATLAB平台,采用LIBSVM软件(http://www.csie.ntu.edu.tw/cjlin/libsvm/)建立模型,实现SVM算法分类,以分析异常的DC值是否可用于区分抑郁障碍患者和对照者。SVM分类器的基本原理是采用径向基核函数构建分类超平面将个体分为两类,采用留一交叉验证的方法,将现有的抑郁障碍患者和健康对照分为训练集和测试集,训练集用于对SVM分类器的训练,测试集用于测试总体分类精度,将两组间存在差异的脑区DC值作为分类特征,输入到分类模型中,从而得到总体分类的准确度、敏感度、特异度,并通过十折交叉验证的方法重复1000次,以验证现有分类结果,最后,通过生成的受试者操作特征(receiver operating characteristic curve,ROC)曲线下面积(area under the curve,AUC)值对分类器性能进行验证。
2 结果
2.1 人口学资料本研究收集30例抑郁障碍患者和38名健康对照,因为头动剔除4例患者和1名对照。最后纳入分析的抑郁障碍组被试26例,男10例,女16例,年龄(44.63±11.81)岁;对照组被试37名,男16名,女21名,年龄(40.05±11.88)岁。两组在性别(t=0.14,P=0.70)、年龄(t=1.51,P=0.14)、受教育年限(t=-1.54,P=0.13)上差异无统计学意义,见表1。
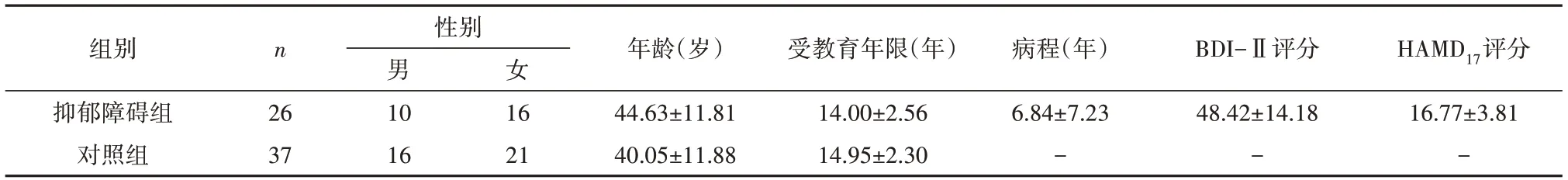
表1 抑郁障碍组和对照组一般资料
2.2 DC值分析相较于对照组,抑郁障碍组左侧额中回DC值降低(P<0.05,GRF校正),右侧颞中回、右侧海马旁回、右侧小脑后部DC值升高(P<0.05,GRF校正)。见表2、图1。
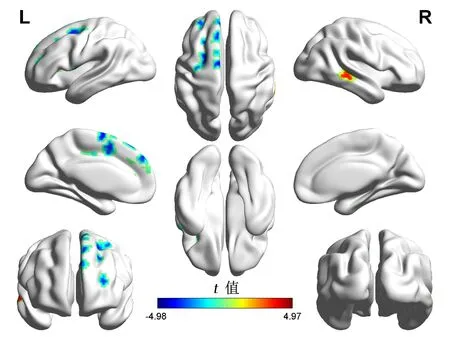
图1 抑郁障碍患者功能连接异常的脑区 L为左侧,R为右侧;蓝色为抑郁障碍组相较对照组DC值降低的脑区,红色为DC值升高的脑区;采用GRF校正,体素水平P<0.005,簇水平P<0.05
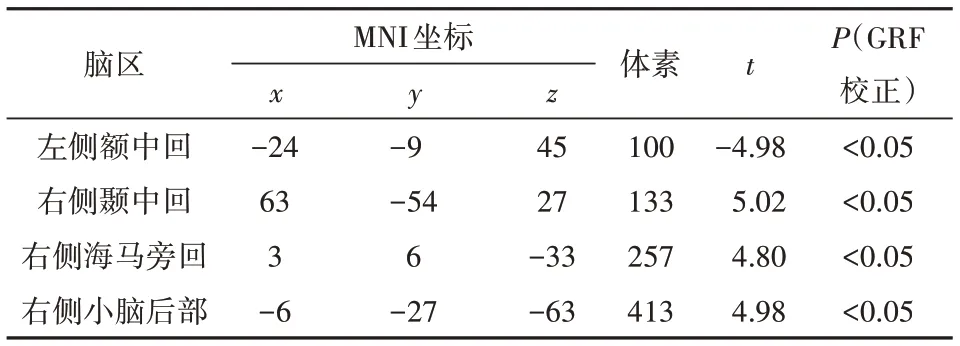
表2 抑郁障碍组(n=26)和对照组(n=37)DC有统计学差异的脑区
2.3 抑郁障碍组全脑DC值与临床症状关系偏相关分析表明,抑郁障碍组左侧额中回、右侧颞中回、右侧海马旁回、右侧小脑后部四个脑区DC值均与HAMD17、BDI-Ⅱ两量表评分之间相关性无统计学意义(P>0.05)。
2.4 SVM分析将两组间存在差异的脑区,即左侧额中回、右侧颞中回、右侧海马旁回、右侧小脑后部DC值作为分类特征,输入到分类模型后,分类的准确度、敏感度、特异度见表3,用于验证分类器性能而绘制的ROC曲线结果见表3与图2。结果表明,DC值降低的左侧额中回具有最佳的识别性能,ROC曲线下面积为0.87,左侧额中回DC值降低区分抑郁障碍组和对照组的准确度为84.13%,敏感度为88.46%,特异度为81.08%,见图3。
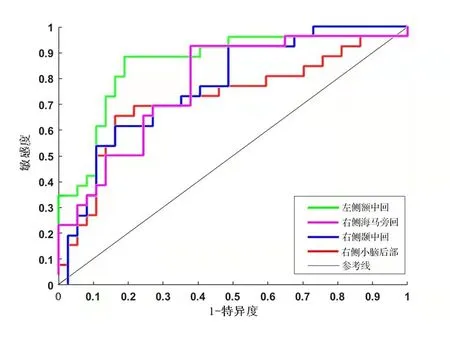
图2 评估SVM性能的ROC曲线 使用左侧额中回、右侧海马旁回、右侧颞中回和右侧小脑后部的平均DC值分别构建分类模型,绘制ROC曲线区分抑郁障碍组与对照组
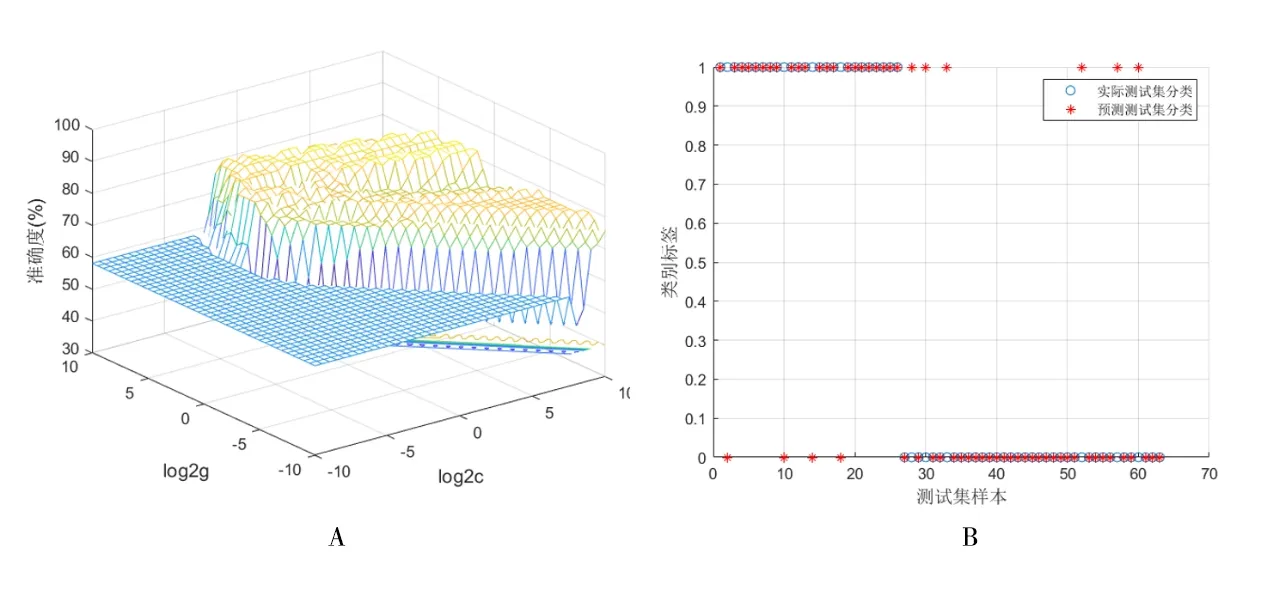
图3 左侧额中回DC值区分抑郁障碍组和对照组SVM可视化结果图 A.使用最佳参数分类准确度的3D视图(c和g是SVM训练中的径向基核函数参数,log2c和log2g表示给定参数c和g的范围和步长);B.左侧额中回DC值的分类图(横轴表示每名被试的预测分类,纵轴表示每名被试的正确分类)

表3 以差异脑区DC值为特征的分类模型SVM指标和AUC值
3 讨论
DC是一种基于图论的分析方法[8],它可以在大脑功能连接的体素水平上显示出脑网络结构,提供大脑网络功能连接的相关数据[9],并能够很好地反映某一脑区或节点在整个脑网络枢纽中的连接情况[10]。本研究利用DC的方法探究静息状态下抑郁障碍患者全脑功能连接变化情况。研究表明抑郁障碍组相较于对照组,在左侧额中回、右侧颞中回、右侧海马旁回、右侧小脑后部存在大脑功能连接强度改变,其中左侧额中回具有最优的AUC值、准确度、敏感度以及特异度,可能对抑郁障碍的识别有提示作用。
左侧额中回作为前额叶皮质的重要组成部分,参与了抑郁障碍患者的情绪调节和认知控制过程[11]。已有研究证实,额叶的功能连异常可能参与了抑郁障碍患者的情绪刺激处理[12]。既往研究表明,相较于正常对照来说,抑郁障碍患者左侧额中回的神经活动下降[13],灰质体积出现减少[14],功能连接密度显著降低[15]。与既往研究结果一致,本研究发现,抑郁障碍患者左侧额中回DC值下降,提示抑郁障碍患者额叶与其他脑区功能连接减弱,情绪处理能力可能降低。此外,SVM分析结果发现,相较于其他脑区,左侧额中回DC值识别抑郁障碍患者具有最优的准确度、特异度、敏感度和AUC值,进一步证实了额叶在抑郁障碍识别中的关键作用。
颞中回是个体进行情绪调控、思维反刍等过程的重要脑区[16]。既往研究发现,抑郁障碍患者颞叶与小脑功能连接显著增强[17]。与正常对照相比,抑郁障碍患者右侧颞中回、右侧颞上回、左侧颞中回等局部一致性(regional homogeneity,ReHo)增高[18]。本研究发现,抑郁障碍患者右侧颞中回DC值增强,这与既往研究结果一致。颞中回功能连接强度增加可能被解释为颞中回代偿性重新分配,以激活连接的脑区[19]。因此,颞中回功能强度增加可能通过激活颞叶与全脑连接而导致过度的大脑信息整合,并可能促使个体将注意力聚焦在自己的负面感受上,增加个体抑郁症状出现的可能性。
海马旁回作为边缘系统重要区域之一,在进行记忆编码,维持认知功能和认知过程中起着关键作用[20-21]。既往研究发现,抑郁障碍患者海马以及左右两侧海马旁回在静息状态下DC值增高[22],相较于正常对照,抑郁障碍患者右侧海马旁回的自主活动显著增强[23],右侧海马旁回ReHo增强[24]。本研究同样发现,抑郁障碍患者右侧海马旁回DC值增加,与既往研究一致,推测抑郁障碍患者右侧海马旁回功能连接强度增加可能是记忆和认知功能损伤产生的代偿机制。
小脑不仅能够维持身体运动平衡,还在情绪处理和感觉信息获得与分辨中发挥着至关重要的作用[25-26]。本研究发现,抑郁障碍患者右侧小脑后部DC值增加,提示右侧小脑后部同其他脑区功能连接增强。既往研究发现,抑郁障碍患者右侧小脑后部DC值明显增加[27],该脑区与情绪和感觉信息分辨有关[28]。推测右侧小脑后部DC值增加,可能与抑郁障碍患者在获取和辨别情绪信息等处理过程中出现的代偿作用有关。
既往研究发现抑郁障碍患者异常的DC值与抑郁症状间存在相关性[29-30]。但本研究未发现异常的DC值与临床症状之间有相关性,推测左侧额中回、右侧颞中回、右侧海马旁回、右侧小脑后部异常的DC值可能是抑郁障碍患者一种独立于临床特征的特征改变[31]。研究的样本量较小也可能会导致缺乏统计学相关性[32]。此外,Bonferroni法校正较严格可能会使DC值与患者临床特征之间的相关性缺乏统计学意义。对此,我们会在今后的研究中进一步进行验证。
本研究创新之处:DC方法是基于图论的数据驱动方法,相较于传统基于种子点进行测量分析的方法来说,它提供了无偏倚的可能性,能更好地反映脑网络功能“枢纽”的作用,具有更高的敏感度、特异度以及测试-重测可靠性[33-34];本次研究将DC与SVM相结合,在运用DC方法找到变化脑区后,结合SVM方法深入探究,有利于更好地寻找抑郁障碍生物标志物。
本研究不足之处:首先,由于条件限制,本研究样本量较少,所获得的数据结果存在偶然性,以后研究需加大样本量,提高结果精确性;其次,本研究未将抑郁障碍患者区分亚型,在后续研究中可针对亚型进行细致区分,从而更深入进行研究;最后,本研究为横断面研究,这限制了异常DC值与疾病进展及治疗效果之间关系的解释。今后在不同时期对这批被试进行随访,观察不同时期抑郁障碍患者脑网络连接强度的变化情况,并探讨不同治疗方法对脑网络连接强度的影响。
综上,本研究发现,抑郁障碍患者左侧额中回DC值降低,右侧颞中回、右侧海马旁回以及右侧小脑后部DC值增加,提示以上脑区功能连接强度的改变可能共同参与了抑郁障碍的病理生理机制。SVM分析结果表明,患者左侧额中回DC值构建的分类模型具有良好的AUC值、准确度、敏感度以及特异度,表明抑郁障碍患者左侧额中回功能连接强度改变可能对抑郁障碍的识别有提示作用。

