经颞部与经额部入路微创钻孔引流术治疗高血压脑出血的临床比较
刘晓峰 刘大海
(兰陵县人民医院神经外科,山东 临沂,277799)
脑出血属于临床危重症的一种,如未得到及时、有效的治疗,会直接影响脑神经功能,致残率、致死率均相对较高[1]。据2020年数据统计显示,我国18岁以上人群患高血压疾病的概率约为39.1%,预计高血压患者数量超过2.45亿,其中高血压脑出血疾病的年发病率高达50.6/10万~80.7/10万,且近几年呈逐年升高趋势。临床治疗该类病变时需快速清除血肿对脑组织的压迫,并重建微循环系统,为脑细胞、脑神经细胞等提供充足的氧气和养分,以外科手术的治疗方式最为直接,也是临床首推的治疗方式之一[2]。传统开颅手术虽然操作简便,但存在一定风险性。近年来,经颞部与经额部入路微创钻孔引流术作为一种新兴的治疗方法逐渐受到关注。这项微创手术技术通过经颅钻孔引流血肿,以最小化创伤和侵袭,同时快速排除血肿和降低颅内压力。该技术具有创伤小、恢复快、手术时间短、住院时间短等优势,被认为是一种有潜力改善高血压脑出血患者预后的方法[3]。尽管经颞部与经额部入路微创钻孔引流术在理论上具备许多优势,但目前关于该术式的入路方式选择及在临床实践中的优劣势仍具有争议性,需展开进一步的探讨。本次研究针对2020年1月—2022年12月在兰陵县人民医院接受手术治疗的90例高血压脑出血患者进行回顾性分析,具体结果分析如下。
1 资料与方法
1.1 一般资料
选择2020年1月—2022年12月在兰陵县人民医院接受手术治疗的90例高血压脑出血患者进行回顾性研究,所有患者均采取微创钻孔引流术式,按照入路方式不同分为对照组和观察组,每组45例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究所有患者及其家属均签署了知情同意书。本次研究通过兰陵县人民医院医学伦理委员会批准。
表1 两组患者的一般资料比较 [()/n]
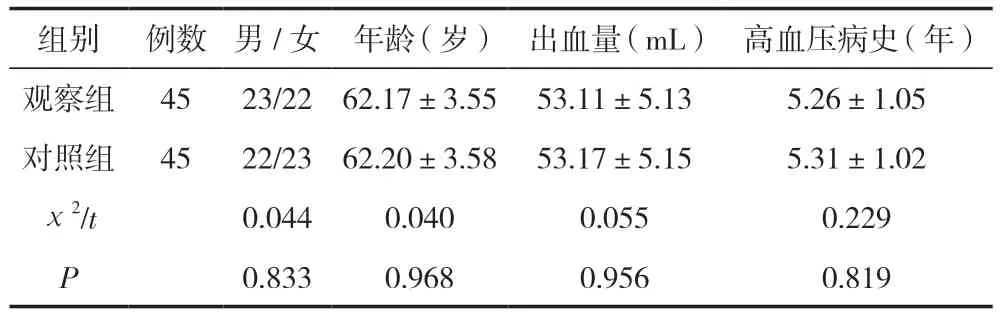
表1 两组患者的一般资料比较 [()/n]
组别例数男/女年龄(岁)出血量(mL)高血压病史(年)观察组4523/2262.17±3.5553.11±5.135.26±1.05对照组4522/2362.20±3.5853.17±5.155.31±1.02 χ2/t0.0440.0400.0550.229 P 0.8330.9680.9560.819
1.2 纳入与排除标准
纳入标准:①经超声影像学检查确诊为高血压脑出血疾病;②出血量均超过30 mL;③符合微创手术指征。
排除标准:①脑干出血;②合并脑疝;③合并严重基础性疾病,手术禁忌;④血凝障碍。
1.3 方法
两组患者在入院后均需实施颅脑CT扫描,以确定出血灶的具体位置、血肿大小等,以此来设定抽吸量。根据血肿内最大层平面标记相应的穿刺点,再粘贴电极片扫描颅内情况,以确认穿刺钻孔的具体路径和抽吸方案。
对照组患者采用微创钻孔引流术,并选择经颞部入路方式。根据手术前CT扫描下确定的入路方案,经由颞部在颅骨上钻取小孔,微孔直径控制在1.0~1.5 cm,钻取方向需与血肿病灶的长轴或矢状面保持垂直状态,以便获取最短的路径。钻孔后向血肿方向穿刺,过程中需尽量避开主要动脉、神经功能区域,如发生出血的情况,可使用电凝处理脑组织表层的血管,最大程度控制术中出血量。待穿刺进入血肿病灶内后,将穿刺针的针芯拔出,并于末端连接注射器,以缓慢人工抽取的方式降低血肿灶的体积,降低60%~70%后固定引流管,随后向血肿灶内注射尿激酶溶液,剂量为20 000~40 000 U,需先行将尿激酶通过生理盐水溶液稀释,最终注射剂量控制在3~5 mL。随后封闭引流管,等待2~4 h后开启后续引流治疗,每天注射尿激酶稀释液1~2次,根据患者血肿灶直径灵活选择,并记录后续引流液的性状,包括颜色、引流量等,并定时开展颅内CT扫描,待血肿完全消失,且引流液呈现清亮透明状态后将引流管拔除,完成整个手术治疗操作。
观察组患者同样采用微创钻孔引流术,但选择经额部入路方式。根据手术前CT扫描下确定的入路方案,经额部于颅骨上钻取小孔,直径控制在1~1.5 cm,入路方向和血肿灶的长轴或矢状面始终保持垂直状态即可,以便获取最短的路径。其余操作均和对照组完全相同,需严密观察引流液性状,确认治疗效果,且观察组和对照组引流术时间均需控制在2~5 d。
1.4 观察指标
①围手术期相关数值记录。分别记录两组患者手术过程中各项数值情况,包括:手术时长、术中出血量、术后意识功能恢复用时、总住院时长。②血肿残余量记录。通过颅脑CT分别监测两组患者术后3 d与术后7 d血肿残余量情况。③神经功能与生活质量评估。对两组患者进行为期6个月的跟踪随访,分别评估各组患者术前、术后3个月、术后6个月神经功能恢复情况及生活质量评分变化。其中神经功能评估方式选择美国国立卫生院卒中量表(NIHSS)[4],该量表内容涉及意识水平等多项内容,总计42分,其中0~1分为正常或近乎正常;42分为重度卒中,随着评分的增长,患者神经功能缺损程度越严重。生活质量评估方式选择日常生活活动能力量表(ADL)评估,其内容涉及基础日常活动等多项内容,总计100分,评分与生活质量呈正相关[5]。④观察记录并发症。分别观察两组患者术后出现并发症的具体表现,包括:穿刺位置出血、颅内感染、肺部感染,并发症发生率=并发症发生例数/总例数×100%。
1.5 统计学分析
应用SPSS 28.0进行统计学分析,计数数据采用[n(%)]表示,结果行χ2检验。计量数据采用()表示,结果行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围手术期相关数值记录比较
两组患者围术期手术时长等数值比较,差异无统计学意义(P>0.05),见表2。
表2 两组患者围手术期相关数值记录比较 ()
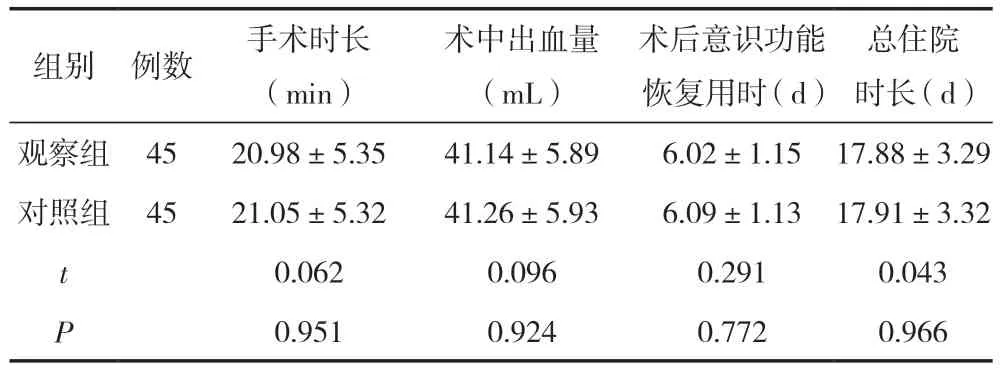
表2 两组患者围手术期相关数值记录比较 ()
总住院时长(d)观察组4520.98±5.3541.14±5.896.02±1.1517.88±3.29对照组4521.05±5.3241.26±5.936.09±1.1317.91±3.32 t 0.0620.0960.2910.043 P 0.9510.9240.7720.966组别例数手术时长(min)术中出血量(mL)术后意识功能恢复用时(d)
2.2 两组患者术后血肿残余量比较
观察组患者术后3 d血肿残余量低于对照组,差异有统计学意义(P<0.05);术后7 d两组患者血肿残余量比较,差异无统计学意义(P>0.05),见表3。
表3 两组患者术后血肿残余量比较 (,mL)

表3 两组患者术后血肿残余量比较 (,mL)
组别例数术后3d血肿残余量术后7d血肿残余量观察组4520.45±2.3310.85±1.13对照组4525.58±2.3111.02±1.15 t 10.4890.707 P<0.0010.481
2.3 两组患者神经功能与生活质量比较
观察组患者术后3个月、6个月神经功能缺损评分均低于对照组,生活质量评分高于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组患者神经功能缺损与生活质量比较 (,分)

表4 两组患者神经功能缺损与生活质量比较 (,分)
神经功能缺损评估组别例数生活质量评估术前术后3个月术后6个月术前术后3个月术后6个月观察组4534.12±3.0222.17±1.6915.58±2.0152.01±4.8965.29±4.1185.88±2.37对照组4534.09±3.0525.95±1.7221.85±2.0452.06±4.9156.45±4.1868.02±2.39 t 0.047 10.516 14.6870.048 10.116 35.595 P 0.963<0.001<0.0010.962<0.001<0.001
2.4 两组患者术后并发症发生率比较
两组患者术后并发症的发生率比较,差异无统计学意义(P>0.05),见表5。
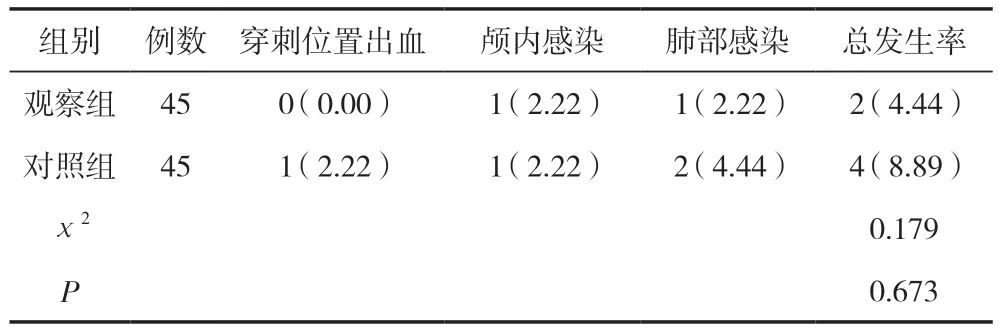
表5 两组患者术后并发症发生率比较 [n(%)]
3 讨论
根据临床大数据研究显示,脑出血即便得到了及时治疗发生后遗症的概率仍在70%~80%,但如未得到及时、有效的治疗导致的死亡率在60%以上,可见其危害程度。高血压是导致脑出血的重要原发性疾病之一,在发生出血后可于20~30 min形成血肿灶,且随着病程的延长,血肿灶直径、体积也会相应增加。在经过6~7 h的发展后,由于血肿灶内部压力过大,会使血清开始向周围脑实质内渗透,诱发脑水肿症状,并对脑实质产生进一步的损害,使预后效果大幅降低,致残率、致死率均相应增高。临床在应对高血压脑出血时,均以快速治疗为核心目标,在最短时间内清除血肿灶、恢复局部血运,以减轻对脑实质和神经细胞的损伤,最大程度控制死亡率和预后神经功能障碍[6-7]。
外科手术目前仍是治疗高血压脑出血的首选方式之一,可大致分为开颅、微创穿刺、神经内镜等多种术式种类,其中开颅手术的应用时间最早、操作最为简单,也能够降低致死率,但由于开颅术式下操作的影响范围相对较大,术中可能会对神经组织造成影响,且不利于控制感染率,加之开颅创伤相对较大,也使得术后患者的恢复时间大幅延长,更容易产生并发症的问题[8-9]。微创钻孔引流手术的操作难度也相对较低,且手术操作时间相对较短,对脑实质、神经等结构并不会构成明显的影响,术中通常采用穿刺置入引流管的方式,通过人工引流和液化处理的方式逐步消除病灶内血液,其中液化处理使用尿激酶干预,血液可自行沿引流管排出体外,无需进一步干预即可完成剩余血肿灶的清理。临床对微创钻孔引流术式的手术时机的相关研究较多,但对于术式入路方式选择相对有限,而不同入路方式也可能会对治疗效果产生一定的影响[10]。
从本次研究结果可见,经额部入路的观察组患者术后3 d血肿残余量明显低于对照组,差异有统计学意义(P<0.05);而在术后7 d时两组患者残余量比较,差异无统计学意义(P>0.05)。说明采取经额部入路后早期对血肿的清除速度更快,更有利于缓解患者的病情,避免对脑神经组织形成进一步的影响[11-12]。根据临床相关研究显示,经额部入路不仅血肿引流速度更快,且术后还可更好地控制二次出血量,避免了病情的进一步恶化[13]。从病理角度分析,高血压脑出血患者的病灶往往位于基底节及周围区域中,且绝大部分病灶具有“肾形”的外观特征,其病灶长轴和矢状面更加趋于平行状态,采取经额部入路的方式可获得更大的引流范围,利用重力和液化处理后也可使残余血液外排速度增加,在早期阶段引流量更加明显。但也有部分研究显示,术后7 d经额部引流的残余量相对更低,造成这一情况的原因可能和患者病情差异、脑供血情况、手术操作等有关,需进一步研究进行论证[14]。
同时研究结果中观察组患者6个月后神经功能缺损评分明显低于对照组,且观察组6个月后生活质量评分为明显高于对照组,差异有统计学意义(P<0.05)。分析原因可能为:选择不同入路方式微创钻孔引流术治疗高血压脑出血不仅有利于规避各神经功能区域,还可有效降低脑实质受到的影响。经额部入路可使血肿的清除速度更快,且对脑神经、脑实质的影响和经颞部基本相同,血肿清除速度更快便更有利于降低血肿自我分解时所产生的有毒物质,避免该生理过程对脑组织的损伤,更有利于术后相关功能的恢复。另外观察组患者并发症发生率与对照组比较,差异无统计学意义(P>0.05),由此体现两种入路形式均较为安全,不会增加手术风险及并发症[15]。
综上所述,临床治疗高血压脑出血疾病可采用微创钻孔引流术式,其中经额部入路方式更佳,能够快速清除血肿,促进神经功能的恢复,值得临床应用。

