肝移植改善终末期肝病患者易栓症1例
冉晓娟 吴娴 周文秀 朱霞
作者单位:550001 贵阳 贵州医科大学附属医院感染科
患者,女性,52岁,汉族,无业。因“呕血13天”于2020年7月13日入本院。既往史、家族史无特殊。查体:颜面部可见毛细血管扩张,睑结膜苍白,腹平,无腹壁静脉曲张,移动性浊音阳性,双下肢无水肿。辅助检查:血常规:WBC 3.45×109/L,RBC 3.36×1012/L,Hb 78.00 g/L,HCT 26.20%,MCV 78.00 fL,MCH 23.20 pg,MCHC 298.00 g/L,PLT 78.00×109/L。大便OB:阳性。DIC全套:PT-SEC 15.6 s,AT-Ⅲ% 77.0%,D-D 5.45 μg/mL,FDP 18.30 μg/mL,PT-INR 1.87,PT% 71.1%。肝功能:ALT 27.2 U/L,AST 42 U/L,TBil 37.80 μmol/L,DBiL 24.80 μmol/L,ALB 27.70 g/L,TBA 41.80 μmol/L。抗核抗体:1∶3200阳性,着丝点型;1∶1000阳性,胞浆颗粒型。自免肝抗体:抗线粒体M2型抗体强阳性。血栓弹力图:R时间 6.3 min,K时间 5.0 min,α角 41.3°,最大血块强度 37.9 mm,综合凝血指数 -6.0。胃镜:食管胃静脉曲张(Le,g:Lesmi D1.5 Rf1,Lgb D1.0 Rf0),门脉高压性胃病。腹部CT:肝硬化失代偿期(门脉高压并胃底-食管下段静脉曲张,脾大,腹盆腔积液)。
诊断:①原发性胆汁性肝硬化失代偿期活动性并食管胃静脉曲张破裂出血Child C级,MELD评分16分;②门脉高压性胃病;③中度贫血。治疗:予止血、收缩血管、降低门脉压力、抑酸、利尿、成分输血及对症支持等治疗后好转出院,出院后规律服用普萘洛尔进行二级预防。于2021年1月22日再次出现消化道出血,并出现下肢深静脉血栓,根据指南推荐于本院排除手术禁忌后行“经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt,TIPS)+胃冠状静脉栓塞术”和“下肢深静脉滤器植入术”,术后予以低分子肝素抗凝,后好转出院,出院后规律口服氯吡格雷治疗,同时进入肝移植等待名单。此后3个月内患者先后再发消化道出血5次,并反复出现双下肢不对称性水肿,先后于外院及本院治疗。其间行相关检查提示分流道及下肢静脉滤器反复堵塞(图1)。先后予行“经TIPS分流道造影+球囊扩张、支架置入术”2次,并予对症止血治疗。其间反复寻找血栓形成原因,严密监测血小板、凝血功能、血栓弹力图,均较前变化不大,异常结果提示:蛋白C活性 23%(正常值70%~130%),蛋白S活性 28%(正常值55%~123%),同时检测易栓症相关的9个基因27个位点,未检测到基因突变。综合考虑为慢性肝病引起蛋白C及蛋白S活性下降,机体处于高凝状态,导致TIPS分流道及下肢深静脉反复血栓形成,即易栓症。其间予以输注新鲜冰冻血浆(fresh-frozen plasma,FFP)、低分子肝素(皮下注射)及利伐沙班片(口服,15 mg/d)抗凝、护肝、对症支持等治疗,但TIPS分流管及下肢深静脉滤网栓塞情况无改善。2021年5月21日患者行肝移植术,术后至今2年多,其间监测蛋白C及蛋白S恢复正常,下肢深静脉血栓再通(图2),且未再出现新发血栓栓塞。目前病情稳定,继续随访中。
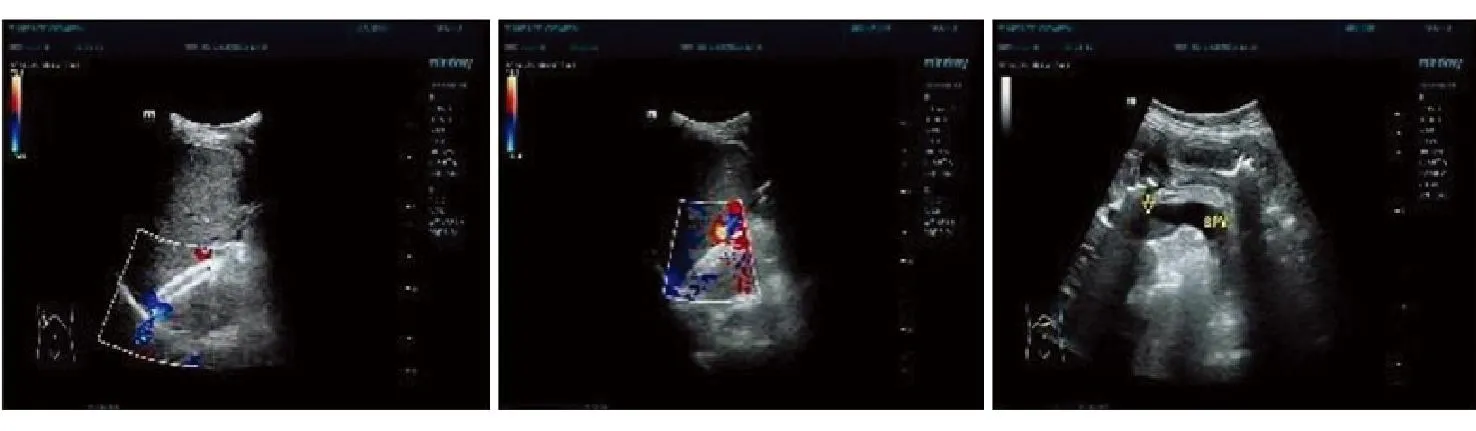
图1 TIPS管堵塞(肝移植术前,2021年5月18日)
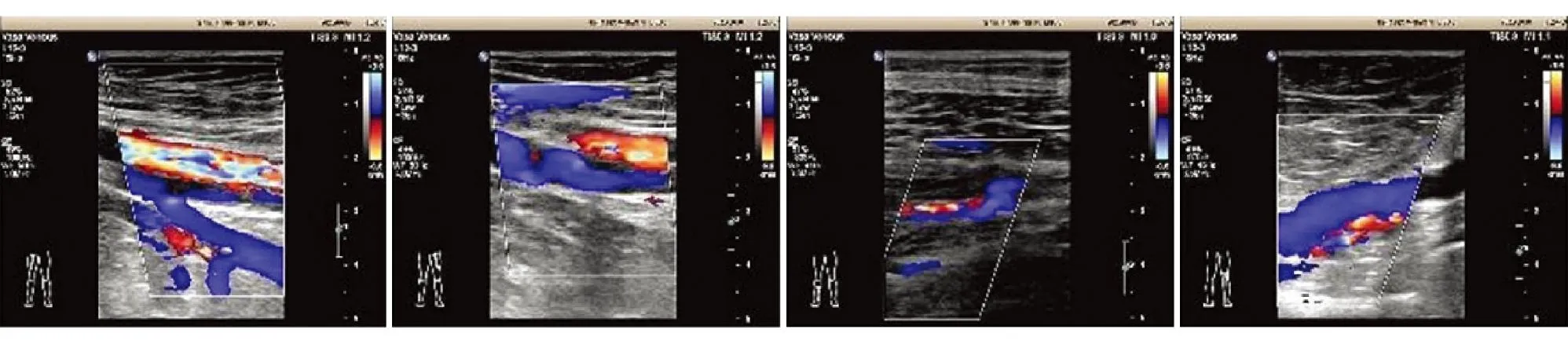
图2 双下肢深静脉血栓形成并不完全性再通(肝移植术后,2021年8月30日)
讨论食管胃静脉曲张破裂出血(esophageal gastric varices bleeding,EVB)是肝硬化最常见的并发症,病死率高,因门脉高压所致。TIPS是降低肝硬化患者的门静脉压力最主要的方法之一,可实现止血目的,目前已广泛应用于治疗肝硬化门静脉高压所致EVB。
该患者主要诊断为肝硬化失代偿期活动性并食管胃静脉曲张破裂出血。第一次发生出血经内科治疗后好转,出院后口服普萘洛尔进行二级预防,但患者仍出现了第二次消化道。有研究提示早期TIPS可使Child-Pugh C级的患者生存获益[1],TIPS预防再次EVB的有效率在6个月内为85%~90%[2],故作者根据相关指南[3,4]行TIPS术,以期减少再出血率及病死率,同时亦作为通往肝移植的“桥梁”。TIPS术后分流道1年内通畅率大多大于80%,但意外的是,该患者术后分流道在3个月内多次阻塞,导致消化道反复出血,同时出现下肢深静脉血栓,曾2次行球囊扩张及深静脉滤器植入后均无明显改善,其间动态监测患者凝血功能、血栓弹力图等指标均无明显变化,经过全面的检查及多学科联合讨论后,发现系蛋白C及蛋白S的缺乏导致抗凝血过程异常,使机体处于高凝状态,进而导致血栓形成风险增加,引起分流道及双下肢深静脉血栓形成,门脉压力再次增高而出现消化道出血。
易栓症(thrombophilia)是指由各种遗传性或获得性因素引起的容易发生血栓形成和血栓栓塞的病理状态[5],常见于蛋白C及蛋白S缺乏。蛋白C、蛋白S均在肝脏中合成,在抗凝过程中至关重要。有研究提示蛋白C、蛋白S缺乏使静脉血栓发生风险增加 11.3 倍[6]。蛋白C、蛋白S缺乏由先天性因素或获得性因素所致,获得性因素主要包括肝肾慢性疾病、慢性感染,以及维生素 K 拮抗剂、避孕药等药物的应用等[7]。先天性蛋白C、蛋白S缺乏症是一种常染色体隐性遗传病[8],较多研究表明[9,10]蛋白 C、蛋白S基因突变是栓塞发生的重要危险因素。曾有研究者发现15种不同类型的基因突变[11],在中国发病率较高的是蛋白C基因第7外显子10230位C-T杂合错义突变。因此笔者对患者进行了易栓症相关的9个基因(PROC、PROS1、SERPINC1、F2、F5、HRG、THBD、PAI-1、MTHFR)27个位点进行检测,未检测到基因突变。故考虑TIPS分流道及下肢深静脉反复血栓形成为获得性因素所致,结合患者年龄,且无外伤、手术、药物等其他因素,最终认为是慢性肝病导致蛋白C及蛋白S合成不足,导致易栓症。易栓症的治疗主要为抗栓治疗(抗凝治疗、溶栓治疗、介入治疗和手术治疗)、治疗原发疾病及祛除诱因[12]。同时结合相关研究提示[13],TIPS后如合并高凝状态,术后常规抗凝可能受益,所以对患者给予了FFP、抗凝(低分子肝素及利伐沙班)及抗血小板聚集等治疗,但高凝状态并无改善,仍然反复出现栓塞。直至对患者行肝移植术后,蛋白C及蛋白S活性得到恢复,再无栓塞出现,患者得到根治。目前患者为术后2年多,病情稳定。
综上所述,慢性肝病患者常因凝血因子合成不足及血小板降低导致出血风险增加,不同的是该患者处于高凝状态。本研究以个案回顾的方式刷新了读者对终末期肝病患者凝血功能复杂性的认识,拓宽对慢性肝病患者合并易栓症的诊治思维。笔者建议有条件的机构可常规筛查蛋白C及蛋白S活性,一旦发现蛋白C或蛋白S活性下降,应进一步筛查基因谱,可能对遗传指导和产前有重要诊断价值,从而有效预防血栓栓塞的发生。
利益冲突声明:所有作者均声明不存在利益冲突。

