不同剂量右美托咪定复合罗哌卡因对小儿骶管阻滞效应的比较
刘俊锋王翠香
不同剂量右美托咪定复合罗哌卡因对小儿骶管阻滞效应的比较
刘俊锋①王翠香①
目的:比较不同剂量右美托咪定复合罗哌卡因对小儿骶管阻滞效应的影响,并探讨右美托咪定的合适剂量。方法:选取本院60例1~7岁择期行腹股沟疝修补术或隐睾下降固定术的患儿,按照随机数字表法将其均分为R组﹑RD1组和RD2组各20例,R组给予0.25%罗哌卡因1 ml/kg,RD1组相同局麻药中加入右美托咪定1 μg/kg,RD2组加入2 μg/kg。观察比较三组术中七氟烷维持浓度﹑苏醒期行为状态评分﹑苏醒期躁动发生率﹑术后镇静状态评分﹑有效镇痛时间﹑需追加镇痛的比例﹑睡眠质量﹑麻醉恢复情况及术后并发症等。结果:与R组比较,RD1组和RD2组的术中七氟烷维持浓度﹑苏醒期行为状态评分﹑苏醒期躁动﹑术后镇静状态评分﹑有效镇痛时间﹑需追加镇痛的例数及次数﹑睡眠质量等比较差异均有统计学意义(P<0.05 或P<0.01)。RD2组与RD1组比较,术中七氟烷维持浓度﹑苏醒期行为状态评分﹑术后有效镇痛时间﹑需追加镇痛情况比较差异均有统计学意义(P<0.05)。三组麻醉恢复情况及并发症发生率比较差异均无统计学意义(P>0.05)。结论:0.25%罗哌卡因1 ml/kg中加入右美托咪定1或2 μg/kg行小儿骶管阻滞,能明显增强阻滞效果,减少七氟烷用量,减少苏醒期躁动,术后早期维持适度镇静,显著延长术后镇痛时间,提高睡眠质量,且不影响麻醉恢复及增加并发症。与1 μg/kg右美托咪定相比,2 μg/kg不仅同样安全而且效果更好。
右美托咪定; 罗哌卡因; 骶管阻滞; 小儿
区域阻滞麻醉能明显减少术后疼痛及全身性镇痛药(如阿片类药物)的用量。小儿骶管阻滞因操作简单﹑效果可靠﹑安全性高,在小儿脐部以下手术中使用非常普遍[1-2]。但局麻药单次注射行骶管阻滞作用时间较短,往往需要加入其他药物,以延长其作用时间[3]。右美托咪定(DEX)是一种新型高选择性α2受体激动剂,能延长局麻药的作用时间,已被用于成人椎管内麻醉和外周神经阻滞,用于小儿骶管阻滞的报道较少[4-5]。本研究旨在探讨罗哌卡因中加入DEX对小儿骶管阻滞效应的影响,并探讨DEX的合适剂量,现报告如下。
1 资料与方法
1.1 一般资料 本研究经院医学伦理委员会批准,并与患儿父母签署知情同意书。选取本院60例择期行腹股沟疝修补术或隐睾下降固定术的患儿,ASAⅠ级,年龄1~7岁,体重9~25 kg。剔除有先天性疾病﹑脊柱疾病﹑骶管阻滞部位感染﹑凝血机制异常﹑精神障碍疾病及近期使用过镇痛药者。按照随机数字表法将所有患儿分为R组﹑RD1组和RD2组各20例。三组患儿的年龄﹑性别和体重等一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。

表1 三组一般资料的比较
1.2 麻醉方法 R组骶管阻滞用0.25%罗哌卡因(AstraZeneca,批号:LAGB),RD1组0.25%罗哌卡因+DEX(江苏恒瑞医药,批号:12102734)1 μg/kg,RD2组0.25%罗哌卡因+DEX 2 μg/kg,均以生理盐水稀释至1 mL/kg,并由不参与本研究的麻醉医生无菌配置。
所有患儿禁食8 h,禁饮4 h。术前2 h于患儿前臂拟开放静脉部位和骶管穿刺部位涂抹复方利多卡因乳膏(北京紫光制药,批号:1302191)。为避免其他药物对本研究的干扰,未使用其他麻醉前用药。入室前让患儿观看动画片,并由其父母中一人抱入手术室,麻醉诱导完成后离开。入室后常规监测无创血压(NIBP)﹑心率(HR)﹑脉搏氧饱和度(SpO2)﹑呼末二氧化碳分压(PETCO2)﹑脑电双频谱指数(BIS)等。面罩吸入8%的七氟烷,氧流量5 L/min,意识消失后开放静脉通路,术中补液采用乳酸林格氏液按照6 mL/(kg·h)的速度进行。将七氟烷吸入浓度将至3%,氧流量1 L/min,静注芬太尼3 μg/kg﹑维库溴铵0.12 mg/kg,3 min后插入合适型号的ProSeal喉罩,行机械通气,维持PETCO2于35~45 mm Hg。调整七氟烷吸入浓度使BIS维持于40~60。于左侧卧位,以24 G短斜面穿刺针无菌条件下行骶管阻滞,以阻力消失法判定骶管穿刺成功,分别注入前述三组药物,以提睾反射消失判定骶管阻滞成功。切皮时或术中HR或收缩压(SBP)增幅>20%基础值,认为镇痛不足,给予芬太尼1 μg/kg。术中HR和NIBP下降>30%基础值,定义为心动过缓和低血压,给予阿托品﹑加快补液或麻黄碱处理。术后送回病房后继续监测NIBP﹑HR﹑SpO224 h。

表2 FLACC评分标准
1.3 观察指标及评价标准 记录骶管阻滞起效时间(骶管注药至提睾反射消失的时间)﹑麻醉时间(诱导至停止七氟烷吸入的时间)﹑手术时间﹑苏醒时间(停止七氟烷吸入至呼之睁眼的时间)﹑术中七氟烷维持浓度(ET-sevo)﹑术后双腿自由活动时间﹑初次排尿时间。以4分评估量表评估患儿苏醒期的行为状态,评分标准:1分,平静;2分,偶尔哭泣,但可被安抚;3分,哭泣,且不易被安抚;4分,激惹﹑兴奋或坐立不安。3分或3分以上认为发生了苏醒期躁动。以FLACC疼痛行为评估量表(表2)评估患儿术后苏醒时(T0)﹑术后2 h(T1)﹑4 h(T2)﹑6 h(T3)﹑8 h(T4)﹑12 h(T5)﹑18 h(T6)﹑24 h(T7)的术后疼痛情况。当FLACC总分≥4认为镇痛不足,给予芬太尼1 μg/kg及氟比洛芬酯1 mg/kg追加镇痛。记录有效镇痛时间(骶管给药至FLACC评分≥4)及24 h内需追加镇痛的例数及次数。术后镇静状态评估以基于睁眼的客观评分来进行,评分标准:0分,自主睁眼;1分,呼叫睁眼;2分,摇晃身体睁眼;3分,不能睁眼。记录术后恶心呕吐﹑尿潴留﹑呼吸抑制(不吸氧时SpO2<95%)﹑低血压﹑心动过缓等并发症的发生情况。术后48 h患儿的睡眠质量由其父母评估,(1)优:睡眠无障碍,与术前一致;(2)一般:睡眠稍有障碍,夜醒次数稍有增多;(3)差:睡眠障碍,夜醒次数明显增多。
1.4 统计学处理 采用SPSS 13.0软件对所得数据进行统计分析,计量资料用(±s)表示,比较采用单因素方差分析,计数资料采用 χ2检验,以P<0.05为差异有统计学意义。
2 结果
所有患儿骶管阻滞均一次成功,三组中除R组2例患儿切皮时HR和SBP增幅>20%基础值,给予芬太尼1 μg/kg外,术中未再使用其他药物,术后亦未见低血压﹑心动过缓﹑呼吸抑制﹑尿潴留等并发症。
2.1 三组麻醉恢复情况及术后并发症发生情况的比较 三组骶管阻滞起效时间﹑麻醉时间﹑手术时间﹑苏醒时间﹑双腿活动时间﹑初次排尿时间﹑恶心呕吐发生情况的比较差异均无统计学意义(P>0.05),见表3。
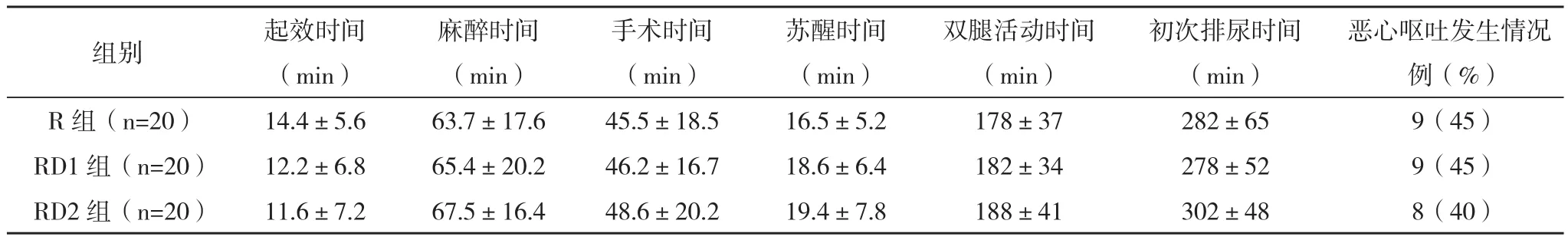
表3 三组麻醉恢复情况及术后并发症发生情况的比较
2.2 三组ET-sevo﹑行为状态﹑躁动﹑有效镇痛时间﹑追加镇痛﹑睡眠质量的比较 RD1和RD2组的术中ET-sevo均明显低于R组(P<0.05),RD2组亦明显低于RD1组(P<0.05)。,RD1和RD2组的术毕苏醒时的行为状态评分均明显低于R组(P<0.01),RD2组亦明显低于RD1组(P<0.05)。R组有11例(55%)患儿出现了苏醒期躁动,而RD1组和RD2组分别只有2例(10%)和1例(5%),差异均有统计学意义(P<0.01)。RD1和RD2组的术后有效镇痛时间均明显长于R组(P<0.01),RD2组亦明显长于RD1组(P<0.05)。RD1 和RD2组术后需追加镇痛的例数和次数均明显少于R组(P<0.01),RD2组亦明显少于RD1组(P<0.05)。RD1和RD2组术后48 h的睡眠质量达到优和一般的例数均明显多于R组,没有差的病例,与R组比较差异均有统计学意义(P<0.01),见表4。
2.3 三组术后各时间点镇静状态评分的比较 RD1和RD2组术后6 h内的镇静评分均明显高于R组,差异均有统计学意义(P<0.05),见表5。

表4 三组ET-sevo、行为状态、躁动、有效镇痛时间、追加镇痛、睡眠质量的比较
表5 三组术后各时间点镇静状态评分的比较(±s) 分

表5 三组术后各时间点镇静状态评分的比较(±s) 分
* 与R组比较,P<0.01
组别 T0 T1 T2 T3 T4R组(n=20) 1.4±0.5 0.3±0.2 0.2±0.3 0.2±0.2 0.2±0.2 RD1组(n=20) 1.8±0.6* 1.6±0.5* 1.2±0.4* 0.8±0.3* 0.2±0.2 RD2组(n=20) 2.0±0.5* 1.8±0.6* 1.3±0.4* 0.8±0.4* 0.2±0.2
3 讨论
骶管阻滞在术中可以有效抑制应激反应,减少或完全避免麻醉性镇痛药的使用,减少吸入和静脉全身麻醉药的用量,术后苏醒迅速而平稳,可以为手术后早期提供良好的镇痛作用,而且操作简单﹑成功率高,成为小儿脐以下手术常用的麻醉方式[6]。但局麻药单次注射作用时间短是其弊端,即便使用布比卡因或罗哌卡因这些长效局麻药,镇痛时间也只有4~8 h[7]。为此有许多尝试来延长其作用时间,如增加局麻药剂量,但有潜在毒性增加及不必要的术后运动阻滞延长。也可以置管行连续骶管阻滞,但有局部感染的担忧[8]。因此,上述措施临床应用并不普遍,更多的尝试是加入其他药物,如肾上腺素﹑阿片类药物﹑氯胺酮﹑α2受体激动剂﹑咪达唑仑﹑新斯的明等[3,9]。
De Beer等[10]总结了骶管阻滞时加入不同药物的利弊,如加入肾上腺素延长阻滞作用的时间有限,加入氯胺酮精神副作用发生率增加,加入阿片类有引起呼吸抑制﹑瘙痒﹑恶心呕吐﹑尿潴留等的担心,加入可乐定有引起低血压﹑心动过缓和镇静的顾虑。
DEX是一种新型α2受体激动药,作用于脑干蓝斑核具有镇静﹑镇痛﹑抗焦虑作用,同可乐定一样能增强局麻药的效果,减少术中全麻药的用量,延长术后镇痛的时间,而副作用并未增加[11]。Saadawy等[12]的研究证实,0.25%布比卡因1 ml/kg中加入DEX 1 μg/kg,与单用布比卡因相比,能明显改善小儿骶管阻滞的效果,提供长达18.5 h的术后镇痛时间,而无明显副作用。Anand等[13]的研究证实,0.25%罗哌卡因1 ml/kg中加入DEX 2 μg/kg与单用罗哌卡因用于小儿骶管阻滞相比,术后镇痛时间显著延长(14.5 h vs 5.5 h),术后睡眠质量明显改善,EA的发生率明显降低。本研究也证实,与R组相比,RD1组和RD2组骶管阻滞的效果明显增强,术中七氟烷维持浓度分别下降了17.9% 和25.0%,术后有效镇痛时间分别长达11.6 h和15.5 h,需要给予术后镇痛的患儿明显减少,术后48 h的睡眠质量也明显优于单用罗哌卡因。
与可乐定相比,DEX对α2受体有更高的选择性,α2:α1为1620:1,尤其是α2受体中的α2A亚型,使其能使用更高的剂量达到镇静﹑镇痛的目的,而由α1受体激活导致的低血压﹑心动过缓等心血管副作用大大减少[14]。此外,相对于其他镇静药,DEX用于小儿镇静时的另一个优势在于其几乎不会引起呼吸抑制[15]。本研究也证实,三组术后均未出现需临床干预的低血压﹑心动过缓及呼吸抑制等情况,苏醒时间﹑双腿活动时间及初次排尿时间三组间比较也无明显差异。
全麻苏醒期躁动是小儿麻醉,尤其是接受七氟烷麻醉后常见的并发症,其机制尚不十分明确,也无确切的预防方法,但围术期镇静﹑镇痛药物的使用能减少EA的发生。DEX因兼有镇静﹑镇痛的作用,许多研究表明,围术期使用DEX,无论是静脉用药或是骶管阻滞用药,均能显著减少苏醒期躁动的发生而又不影响恢复[16-17]。本研究也证实,与R组相比,RD1组和RD2组苏醒期躁动的发生率大大降低,三组分别为55%﹑10%及5%。
对于成人手术,术后苏醒迅速而完全,没有残余镇静作用是必要的,但对于小儿手术,术后早期维持适度的镇静状态可能更为理想,可以减少父母的焦虑[18]。本研究中,RD1和RD2组患儿术后6 h内均保持一定的镇静状态,即处于呼叫睁眼或摇晃睁眼的状态,而又并非过度镇静,因而患儿父母均较满意。
此外,本研究RD2组与RD1组相比,术中七氟烷维持浓度明显降低﹑术后有效镇痛时间明显延长﹑需追加镇痛的情况亦有明显差异,而术后恢复情况及并发症却无明显差异,表明罗哌卡因中加入DEX 2 μg/kg不仅同样安全而且效果更好。当然,本研究也存在缺陷,如样本量较小,没有给患儿按年龄详细分组,也没有试验加入更大剂量DEX的可行性,均需进一步研究。
总之,于0.25%罗哌卡因1 ml/kg中加入DEX 1 或2 μg/kg行小儿骶管阻滞,能明显增强阻滞的效果,降低术中七氟烷维持浓度,减少苏醒期躁动,术后早期维持适度镇静,显著延长术后镇痛时间,提高睡眠质量,且不影响麻醉恢复及增加并发症。与加入1 μg/kg DEX相比,2 μg/kg不仅同样安全而且效果更好。
[1]谭健,朱红妞.骶管阻滞复合基础麻醉在小儿腹腔镜疝气手术中的应用研究[J].中国医学创新,2012,9(16):43-44.
[2]郑浪高,黎浊莺.骶管麻醉联合氯胺酮应用于小儿腹股沟斜疝手术分析[J].中国医学创新,2011,8(4):161-162.
[3] Axelsson K,Gupta A.Local anaesthetic adjuvants:neuraxial versus peripheral nerve block[J].Curr Opin Anaesthesiol,2009,22(5):649-654.
[4] Wahlander S,Frumento R J,Wagener G,et al.A prospective,double-blind,randomized,placebo-controlled study of dexmedetomidine as an adjunct to epidural analgesia after thoracic surgery[J].J Cardiothorac Vasc Anesth,2005,19(5):630-635.
[5]马浩南,李恒林,倪丽伟,等.右美托咪定对罗哌卡因腋路臂丛神经阻滞时效的影响[J].临床麻醉学杂志,2012,28(6):531-533.
[6] Deng X M,Xiao W J,Tang G Z,et al.The minimum local anesthetic concentration of ropivacaine for caudal analgesia in children[J]. Anesthesia & Analgesia,2002,94(6):1465-1468.
[7] Verghese S T,Hannallah R S.Postoperative pain management in children[J].Anesthesiol Clin North America,2005,23(1):163-184.
[8] Lloyd-Thomas A R.Pain management in paediatric patients[J].Br J Anaesth,1990,64(1):85-104.
[9] Vetter T R,Carvallo D,Johnson J L,et al.A comparison of singledose caudal clonidine,morphine,or hydromorphone combined with ropivacaine in pediatric patients undergoing ureteral reimplantation[J]. Anesthesia & Analgesia,2007,104(6):1356-1363.
[10] De Beer D A,Thomas M L.Caudal additives in children—solutions or problems?[J].Br J Anaesth,2003,90(4):487-498.
[11] Yoshitomi T,Kohjitani A,Maeda S,et al.Dexmedetomidine enhances the local anesthetic action of lidocaine via an α2 A adrenoceptor[J].Anesthesia & Analgesia,2008,107(1):96-101.
[12] Saadawy I,Boker A,Elshahawy M A,et al.Effect of dexmedetomidine on the characteristics of bupivacaine in a caudal block in pediatrics[J].Acta Anaesthesiol Scand,2009,53(2):251-256.
[13] Anand V G,Kannan M,Thavamani A,et al.Effects of dexmedetomidine added to caudal ropivacaine in paediatric lowerabdominal surgeries[J].Indian J Anaesth,2011,55(4):340-346.
[14] El-Hennawy A M,Abd-Elwahab A M,Abd-Elmaksoud A M,et al.Addition of clonidine or dexmedetomidine to bupivacaine prolongs caudal analgesia in children[J].Br J Anaesth,2009,103(2):268-274.
[15] Koroglu A,Teksan H,Sagr O,et al.A comparison of the sedative,hemodynamic,and respiratory effects of dexmedetomidine and propofol in children undergoing magnetic resonance imaging[J]. Anesthesia & Analgesia,2006,103(1):63-67.
[16] Meng Q,Xia Z,Luo T,et al.Dexmedetomidine reduces emergence agitation after tonsillectomy in children by sevoflurane anesthesia:a case-control study[J].Int J Pediatr Otorhinolaryngol,2012,76(7):1036-1041.
[17] Kim N Y,Kim S Y,Yoon H J,et al.Effect of dexmedetomidine on sevoflurane requirements and emergence agitation in children undergoing ambulatory surgery[J].Yonsei Med J,2014,55(1):209-215.
[18] Lerman J.Anxiolysis—by the parent or for the parent?[J]. Anesthesiology,2000,92(4):925.
Comparison of Different Doses of Dexmedetomidine Added to Ropivacaine on the Effect of Caudal Block in Pediatrics
/LIU Jun-feng,WANG Cui-xiang.//Medical Innovation of China,2014,11(16):053-057
Objective:To compare the different doses of dexmedetomidine(DEX) combined with ropivacaine on the effect of pediatric caudal block,and determine the suitable dosage of DEX.Method:Sixty children (ASA Ⅰ) aged 1-7 years scheduled for elective inguinal hernia repair or orchidopexy were randomly randomly divided into the group R,the group RD1 and the group RD2,20 cases in each group.The group R received a caudal injection of 0.25% ropivacaine 1 ml/kg,the group RD1 received the same dose of ropivacaine mixed with DEX 1 μg/kg,and the group RD2 mixed with DEX 2 μg/kg.The end-tidal sevoflurane concentration (ET-sevo),emergence behavior state score,incidence of emergence agitation (EA),postoperative sedation score,duration of postoperative analgesia,the proportion of requirement for additional analgesics,quality of sleep,recovery from anesthesia and postoperative complications among the three groups were observed and compared.Result:The ET-sevo,emergence behavior state score,incidence of EA and the proportion of requirement for additional analgesics were significantly lower,the quality of sleep was significantly better,the postoperative sedation score was significantly higher and the duration of postoperative analgesia was significantly longer in Group RD1 and Group RD2 compared with Group R,the differences were statistically significant (P<0.05 or P<0.01).Compared to Group RD1,the ET-sevo,emergence behavior state score,duration of postoperative analgesia and the proportion of requirement for additional analgesics in Group RD2 had statistically significant differences too(P<0.05).But recovery from anesthesia and postoperative complications had no statistically significant difference in all groups(P>0.05).Conclusion:Addition of DEX 1 or 2 μg/kg to 0.25% ropivacaine (1 mL/kg) can significantly improve the efficacy of pediatric caudal block,reduce sevoflurane requirements and the incidence of EA,maintain moderate sedation during the early post-operative period,improve the quality of sleep,significantly prolong the duration of postoperative analgesia,but don’t affect the recovery and increase the complications of anesthesia.Compared to addition of DEX 1μg/kg,2 μg/kg not only has same security but better efficacy.
Dexmedetomidine; Ropivacaine; Caudal block; Pediatric
10.3969/j.issn.1674-4985.2014.16.017
2014-04-11) (本文编辑:欧丽)
①山东省东营市第二人民医院 山东 东营 257335
刘俊锋
First-author’s address:The Second People’s Hospital of Dongying City,Dongying 257335,China

