传统根治术与全结肠系膜切除术治疗结肠癌的疗效观察
项本宏,方兴贵,张 毅,杨森瀚
(芜湖市第一人民医院 普外二科,安徽 芜湖 241000)
结肠癌是中老年人常见肿瘤之一,其发病率逐年升高,结肠癌的治疗方法仍以手术为首选。如何规范化外科手术治疗被越来越多的国内外专家所探讨。2009年德国外科学教授Hohenberger等[1]首次提出了完整结肠系膜切除术(complete mesocolic excision,CME),该方法的关键在于找到脏层筋膜和壁层筋膜之间的自然间隙,并一直游离到血管根部,予以结扎血管,就能保证结肠系膜的完整,且脏层筋膜包绕的系膜血管、淋巴管、淋巴结和纤维脂肪组织等结构可以完整切除。该手术方法与传统手术相比更规范,更具科学性,已逐渐成为治疗结肠癌患者的标准术式。本研究旨在通过回顾性分析,探讨结肠癌完整结肠系膜切除手术的近期疗效和安全性。
1 资料与方法
1.1 临床资料 2009年1月~2010年12月在芜湖市第一人民医院普外二科接受传统结肠癌根治术者32例(A组);2011年1月~2013年5月同组术者运用CME治疗结肠癌患者40例(B组)。入选标准:电子肠镜及病理证实为结肠癌,术前未行放化疗而行开腹CME结肠癌根治术,Ⅳ期患者、急诊手术患者或合并其他恶性疾病患者均排除。经统计学处理,两组患者在年龄、性别、分期、部位及伴随内科疾病方面均无差异,具有可比性。两组患者临床资料见表1。
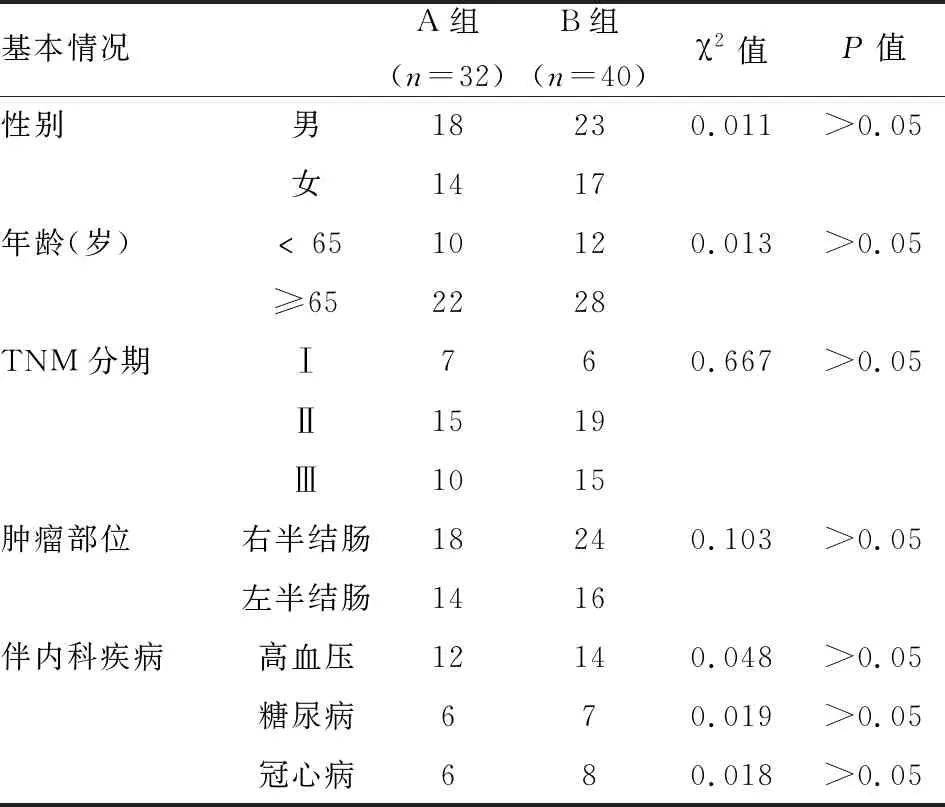
表1 两组患者的一般临床资料
1.2 手术方法及要点 传统结肠癌根治术包括右半结肠癌和左半结肠癌根治术,其根治范围为:肿瘤距离远端肠管至少8 cm、周围淋巴结、中间淋巴结及供应该段肠管血供的根部血管周围淋巴结。CME主要是锐性完整分离脏层及壁层筋膜,并且彻底暴露结肠供血血管根部。CME的技术要点主要体现在两方面:①锐性分离脏壁层筋膜、确保结肠系膜完整。a.左半结肠癌,沿着乙状结肠、降结肠系膜脏层筋膜锐性分离覆盖肾周脂肪、输尿管等组织的壁层筋膜,再将大网膜与横结肠分离打开小网膜囊,于胰腺下缘锐性分离横结肠两层系膜,整个分离过程中注意保证脏层筋膜的完整性。b.右半结肠癌,采取Kocher手法入路彻底游离十二指肠、胰头、肠系膜根部,将覆盖胰腺及系膜的脏层筋膜与覆盖腹膜后器官组织的壁层筋膜锐性分离,直达肠系膜上动脉,充分暴露结肠供应血管。锐性切除覆盖在十二指肠及胰头的脏层筋膜及肠系膜根部脏层筋膜,以此充分暴露肠系膜上动脉及静脉。c.对于侵犯浸润周围脏器的结肠癌,应遵循整块切除的原则,行联合脏器切除以及足够的正常组织范围,剩下区域仍遵循沿组织胚胎发育解剖层次分离脏层、壁层筋膜。②中心血管结扎及淋巴结清扫。淋巴回流途径与供应血管伴行,是导致淋巴结转移的常见途径,淋巴结清扫范围取决于供应血管及血管弓的走行范围。右半结肠癌需高位结扎回肠动脉、右结肠动脉及结肠中动脉右支,并彻底清扫沿血管分布的淋巴结直至血管根部淋巴结,对于结肠肝曲的肿瘤,需另行离断胃网膜右动静脉,清除周边淋巴结,并沿胃网膜血管弓外切除距肿瘤10 cm的胃大弯侧胃网膜,有时候甚至结扎结肠中动静脉。横结肠癌需要高位结扎结肠中动静脉,并清扫引流分布的淋巴结。对于降结肠癌,需行左结肠动脉根部结扎,清扫肠系膜下动脉根部淋巴结。降结肠中段至乙状结肠的结肠癌,应在胰腺下方切断肠系膜下动静脉根部,并清扫相应区域淋巴结。
1.3 CME术后标本质量评估 术后新鲜标本包括整块切除结肠及系膜,所有标本均经过本科室未参与研究的其他组医师进行手术标本评估。评判结肠脏层筋膜是否完整:并进行手术标本质量分级,要求分级达C级以上[2]。
1.4 统计学方法 运用计算机SPSS 13.0软件进行统计分析,检验水准α=0.05,计量资料采用t检验,计数资料采用卡方检验。统计标准以P<0.05为差异有统计学意义。
2 结果
2.1 两组淋巴结清扫情况 32例A组患者平均清扫淋巴结个数为17.59±3.30,40例B组患者平均清扫淋巴结个数为20.90±4.51,且40例术后标本按照West手术治疗标准均达到C级标准(均被病理科两名副主任医师所证实)。B组中Ⅰ、Ⅱ期患者平均清扫淋巴结个数分别为18.17±4.53、19.84±3.39,与A组相比,差异无统计学意义;Ⅲ期患者中,两组不同手术方式清扫淋巴结数相比P<0.05,差异具有统计学意义;两组左、右半结肠癌平均清扫淋巴结个数相比,A组右半结肠癌平均清扫淋巴结个数为18.44±2.75,而B组为22.54±4.51,两组差异具有统计学意义。详见表2。
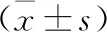
表2 两组淋巴结清扫情况
2.2 两组术中相关指标情况 A组患者术中平均出血量为(114.7±35.6)ml,B组患者术中平均出血量为(89.5±32.7)ml,经统计学处理,P=0.003<0.01,两组具有明显差异。A、B两组手术平均时间分别为(165.6±22.5)min、(167.8±25.9)min,差异不具有统计学意义。见表3。
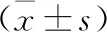
表3 两组术中出血情况
2.3 两组术后相关指标情况 A组平均住院时间为(13.7±2.6) d,B组平均住院时间为(13.1±2.4) d,差异无统计学意义,术后通气、排便时间亦无统计学差异。见表4。
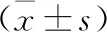
表4 两组术后相关指标情况
2.4 A、B两组出现切口感染、吻合口出血、腹腔残余感染等术后并发症分别为7例、9例,χ2=0.004,P>0.05,差异无统计学意义。
3 讨论
传统观念认为结肠解剖较为简单,在根治结肠癌手术时操作容易,已在绝大多数医院广泛开展,然而,结肠癌术后生存率一直较低。经多年不断探讨及手术方式不断改进,Hohenberger[1]提出了全结肠系膜切除术治疗结肠癌这一理论,把结肠解剖学理论基础延伸至胚胎学层次。该理论认为结肠外科解剖平面在胚胎期就已经开始形成,在后期发育逐渐融合成Toldt平面[3],沿这一平面解剖,于自然间隙中游离,可避免损伤神经、血管,不破坏结肠系膜的完整性,减少术中肿瘤播散,扩大淋巴结清扫范围,增加了淋巴结清扫的数量。而清扫淋巴结对提高结肠癌患者术后生存时间具有正面影响。我们对传统结肠癌根治手术方式与CME方式进行比较发现CME清扫淋巴结数目在Ⅰ、Ⅱ期患者中并未明显增多,但Ⅲ期患者中明显多于传统手术方式,有统计学意义。淋巴结清扫总数中,阳性淋巴结所占比例的多少是结肠癌临床分期的重要指标。对于传统手术方式,在早期患者中,淋巴结阳性率很少或无,通过本研究发现手术方式的选择对于Ⅰ、Ⅱ期患者而言表面上看好像没有什么差距,但实际上,结肠癌患者常出现跳跃式淋巴结转移,尽可能多地清扫淋巴结对于早期结肠癌患者仍有积极意义。研究表明[4],结肠癌第1站淋巴结转移部位是肠旁淋巴结,结肠旁淋巴结转移范围常距离肿瘤10 cm以内,2、3站淋巴结沿着所供应肠管的血管行走分布,因此从根部结扎血管可确保尽可能多地清扫2、3站淋巴结,获得最大淋巴结检出数量。本研究证实,对Ⅲ期结肠癌患者,清扫淋巴结数目比传统组要多,阳性淋巴结数目亦增多,可作为改善患者愈后的重要指标。本研究观点与绝大多数学者研究相一致。Nicholas等[5]通过研究2 427例结直癌患者淋巴结切除数目与术后生存率关系发现,切除淋巴结数目<9枚与>18枚相比,5年存活率分别为62.2%,75.8%,经统计学处理,两组差异具有统计学意义(P=0.02),该研究证实了即使在没有淋巴结转移情况下切除淋巴结数目也是越多越好。2010年,West等[6]通过其实施的40例传统结肠癌根治手术方式与Hohenberger等[1]实施的49例全结肠系膜切除手术方式进行比较发现,传统结肠癌根治术患者淋巴结清扫枚数和Ⅲ期结肠癌患者阳性淋巴结率均明显少于CME病例,而阳性淋巴结率是影响患者预后最重要的独立因子。
CME在最大化清扫淋巴结、减少术后复发、改善患者预后的同时,实际上并不增加患者术中处理难度及术后并发症。本研究发现A组术后出现切口感染、吻合口出血、腹腔残余感染等常见并发症7例,而B组为9例,经统计学处理两组无差异,术后对症支持治疗均好转,无死亡病例。叶颖江等[7]研究同一治疗组收治的31例行CME的结肠癌患者时,发现手术中位时间为2.75 h,术中中位出血量100 ml,中位术后排气时间4 d、排便时间6 d、住院时间19.5 d,与传统手术相比并未增加手术时间,相反,术中出血量明显减少。CME在解剖层面上更趋于在自然解剖层面下进行手术,结肠供应动静脉可完全暴露于手术视野下,而且血管根部解剖非常清晰,利于手术操作,减少术中出血,并相应地减少了术后出血并发症。术中出血量多对患者预后产生影响,可增加术后并发症发生,甚至增加患者病死率[8]。Pramateftakis等[9]对115例结肠患者行CME,术后并发症发生率为13.9%。本研究发现,A组平均出血量(114.7±35.6)ml,B组(89.5±32.7)ml,经统计学处理,P=0.003,差异具有统计学意义,而两组平均手术时间及术后通气、排便时间无差异,两组平均住院时间约13 d,并不增加患者住院费用。
综上所述,对于结肠癌患者手术方式的选择,CME优于传统手术方式。CME体现了现代精细外科及肿瘤外科治疗原则,可以整块切除病灶及肠系膜组织,减少出血,最大化清扫引流淋巴结,控制手术质量,减少肿瘤复发几率,提高患者短期疗效,是肿瘤外科治疗领域上的一次更新。实践证明,CME是安全有效的,具有广阔的临床前景。
【参考文献】
[1] HOHENBERGER W,WEBER K,MATZEL K,etal.Standardized surgery for colonic cancer:complete mesocolic excision and central ligation technical notes and outcome[J].Colorectal Dis,2009,11(4):354-365.
[2] WEST NP,MOMS EJ,ROTIMI O,etal.Pathology grading of colon cancer surgical resection and its association with survival:a retrospective observational study[J].Lancet Oncol,2008,9(9):857-865.
[3] 王正康,汪亚晴,贾振庚.腹腔内融合筋膜与癌根治性手术[J].国外医学外科学分册,1990,17(2):82-85.
[4] 殷放,孙昕.结肠癌肿瘤浸润范围和淋巴结转移的关系[J].中国普通外科杂志,2008,17(4):327-330.
[5] NICHOLAS PW,WERNER H,KLAUS W,etal.Complete mesocolic excision with central vascular ligation produces an oncologically superior specimen compared with standard surgery for carcinoma of the colon[J].J Clinical Oncology,2010,29(27):272-274.
[6] WEST N P,HOHENBERGER W,WEBER K,etal.Complete mesocolic excision with central vascular ligation produces an oneologieally superior specimen compared with standard surgery for carcinoma of the colon[J].J Clinoneol,2010,28(2):272-278.
[7] 叶颖江,高志冬,王杉,等.完整结肠系膜切除在结肠癌手术治疗中的应用[J].中国实用外科杂志,2011,31(6):494-496.
[8] GHAZA LIAK,MUSA KI,NAING NN,etal.Prognostic factors in patients with colorectal cancer at hospital universitisa insmalay sia[J].Asian J Surg,2010,28(2):272-278.
[9] PRAMATEFLAKIS MG.Optimizing colonic cancer surgery:high ligation and complete mesocolie excision during right hemicolectomy[J].Tech Coloproctol,2010,14(Suppl 1):S49-S51.

