宫颈癌局部治疗前新辅助化疗的效果观察
范克军,于兴江
宫颈癌是最常见的妇科恶性肿瘤,其发病率仅次于乳腺癌,在所有恶性肿瘤中占第7位。近年来,宫颈癌的发病率呈升高和低龄化趋势,传统的治疗方法为手术加放疗,病灶>4 cm及ⅡB期均需放疗,但复发率高,且放疗并发症较多,严重影响患者生活质量,尤其对年轻患者卵巢功能影响,有研究认为合理的新辅助化疗不仅可消灭微转移灶,还可以缩小肿瘤体积和范围,提高手术或放疗效果。本文对2005年06月—2009年04月在笔者所在医院41例局部晚期宫颈癌患者新辅助化疗的疗效进行分析,并探讨其在宫颈癌治疗中的意义。
1 资料与方法
1.1 一般资料 选取2005年06月—2009年04月在笔者所在医院手术前接受新辅助化疗的宫颈癌患者41例;年龄26~71岁,中位年龄45岁;临床分期:按照FIGO分期标准分期:ⅠB2期6例,ⅡA期12例,ⅡB期23例;病理分级:G1者4例,G2者25例,G3者12例;病理类型:鳞癌37例,腺癌1例,腺鳞癌2例,小细胞癌1例。选取同时期直接手术宫颈癌患者25例为对照组;年龄31~74岁,中位年龄50岁;临床分期:ⅠB2期12例,ⅡA期12例,ⅡB期1例;病理分级:G1者2例,G2者10例,G3者13例;病理类型:鳞癌21例,腺癌1例,腺鳞癌2例,子宫内膜样腺癌1例。
1.2 治疗方法
1.2.1 新辅助化疗 术前动脉介入化疗者14例,经皮一侧股动脉穿刺插管双侧髂内动脉灌注化疗加或不加栓塞治疗,采用顺铂为主的化疗方案,化疗后1周内行手术;静脉化疗者16例,采用BIP或PF方案,3周后手术;动脉介入联合静脉化疗者11例,化疗3周后手术,方案同前。新辅助化疗后经临床妇科检查病灶缩小宫旁条件改善者行手术治疗,若术后病理发现盆腔淋巴结阳性、宫旁脉管有癌栓或宫旁切缘及阴道切缘阳性则行放疗。
1.2.2 直接手术 直接手术者25例,手术方式为广泛全子宫切除术+盆腔淋巴结切除术,<40岁及要求保留卵巢的鳞癌患者保留一侧或双侧卵巢,并行卵巢移位术。
1.3 疗效判断指标 新辅助化疗组患者接受化疗前通过妇科检查及影像学检查测量病灶大小,术后根据病理测量病灶大小。根据WHO标准:完全缓解(CR)指肿瘤完全消失,部分缓解(PR)指肿瘤缩小50%以上,稳定(SD)指肿瘤增大或缩小不超过25%,且无新病灶出现:进展(PD)指肿瘤增大或缩小超过25%,或有新病灶出现[3]。有效为CR+PR。
1.4 统计学方法 采用SPSS 12.0软件包进行统计学分析,以t检验比较手术时间和出血量,以χ2检验比较其他计数资料。P<0.05为差异有统计学意义。
2 结 果
2.1 两组宫颈癌患者临床病理特征 两组患者的年龄、病理类型、分化程度差异无统计学意义(P>0.05),临床分期经χ2检验差异有统计学意义(P<0.01),新辅助化疗组晚期病例较多(表1)。
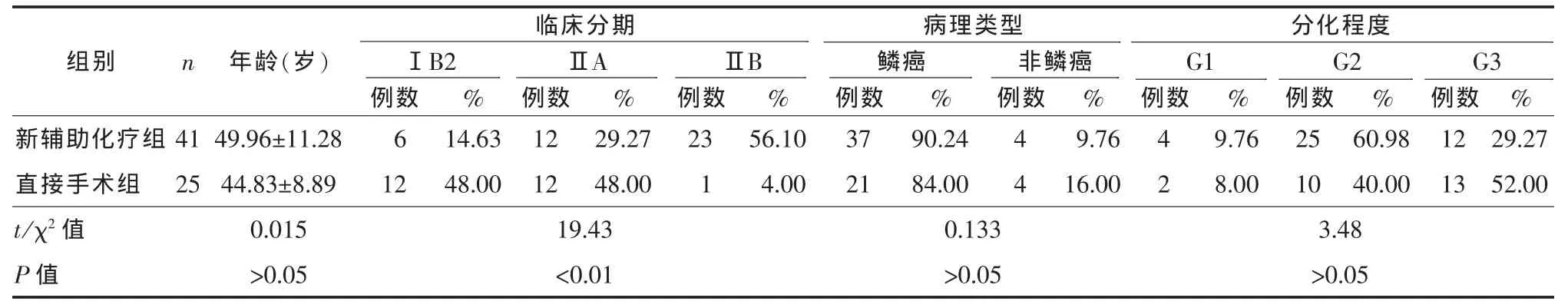
表1 66例宫颈癌患者临床及病理特征
2.2 新辅助化疗疗效评价 41例接受新辅助化疗者均成功施行了手术,总有效率为 58.54%(24/41),其中 CR 为 4.88%(2/41),PR 53.66%(22/41),SD 36.59%(15/41),PD 4.88%(2/41),见表2。

表2 41例宫颈癌新辅助化疗效果
2.3 手术情况 所有患者均行广泛全子宫切除术加盆腔淋巴结切除术,41例行新辅助助化疗者术中出血50~3500 ml,平 均 (1207±762) ml,手 术 时 间 150~350 min,平均 (247±56) min,对照组术中出血 150~2000 ml,平均 (878±522) ml,手术时间 150~600 min,平均 (233±94) min。两组出血量及手术时间行t检验,差异均无统计学意义(P>0.05)。术后病理:所有手术均无宫旁切缘及阴道切缘残留,新辅助化疗组淋巴结、 脉管转移率为 36.59%(15/41),对照组转移率 72.00%(18/25),根据 χ2检验,χ2=6.43,差异有统计学意义 (P<0.05),见表3。
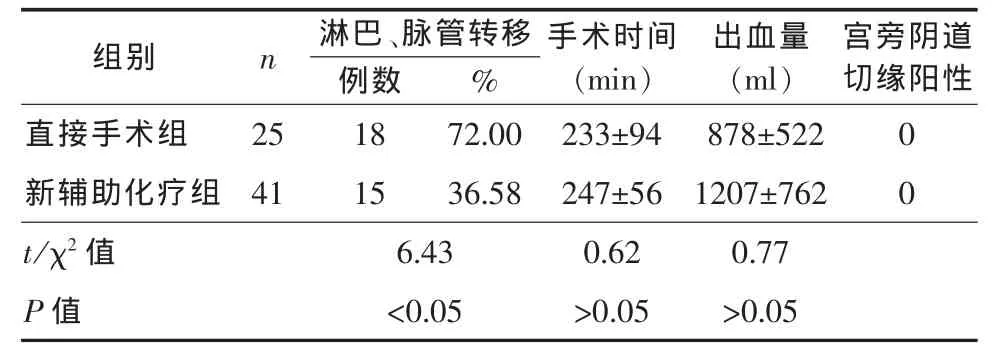
表3 两组宫颈癌患者手术结果
3 讨 论
新辅助化疗是指在恶性肿瘤局部治疗前 (手术或放疗前)给予的全身化疗,也称早期化疗、先期化疗,主要用于乳腺癌、宫颈癌及头颈部实体肿瘤的治疗,即对无法手术切除或直接手术具有较大难度、估计不能达到理想的肿瘤细胞减灭术的患者,先行2~3个疗程的化疗后再评估能否施行根治性手术或放疗[1]。近年来,宫颈癌的新辅助化疗越来越受到国内外学者的重视,大量研究表明宫颈癌局部肿瘤体积大,其所伴随的危险因素增加[2],肿块的大小与预后密切相关[3],对于肿瘤直径>4 cm的ⅠB~ⅡA及ⅡB期患者,直接手术或放疗或手术后放疗远期效果均不太理想[4],而宫颈癌新辅助化疗则主要应用于该类患者。
本文中经新辅助化疗的41例患者均成功完成了手术,以化疗前妇检或影像学测量病灶与术后病理测量病灶的大小变化评价疗效,新辅助化疗组有效率为58.45%,完全缓解率为4.87%。有文献报道,以铂类为基础的联合化疗有效率多在80%以上,其中完全缓解率可达9%~18%[5],本文略低于文献报道,可能与测量方法不同有关。多数文献报道评价新辅助化疗方法为化疗后2~3周行妇科检查或影像学测量病灶大小,本文以术后病理测量病灶的大小变化评价疗效,笔者认为更客观、准确一些。在决定手术后的辅助治疗和判断预后等方面,应结合手术中发现和术后病理结果综合考虑[6]。淋巴及脉管转移是影响患者预后的重要因素。本文患者术后病理显示淋巴脉管癌栓阳性率新辅助化疗组36.58%,显著低于对照组 72.00%(P<0.05),Chen 等[7]研究提示,ⅠB2~ⅡB局部晚期宫颈癌患者新辅助化疗组盆腔转移和宫旁浸润率较直接手术组低,与本文结果相同。虽然本文未研究生存期,但此结果提示新辅助化疗可能会改善患者的预后。手术时间两组间差异无统计学意义(P>0.05),新辅助化疗组稍高于直接手术组,考虑与动脉介入化疗后1周内手术,组织处于充血状态、栓塞造成宫旁组织纤维化或分期较晚有关。
本文结果证实了新辅助化疗具有较好的疗效,能有效地缩小肿瘤直径,使原来不能手术的患者得到手术机会,减少了淋巴脉管内转移,可能改善患者预后,且不增加手术时间及出血量。因此笔者认为对于肿瘤直径>4 cm的ⅠB~ⅡA及ⅡB期宫颈癌患者,新辅助化疗联合手术治疗是其最好选择。因本文例数较少,尚有许多不足,如未进行化疗疗程、化疗药物及途径选择、生存期随访等研究,需在今后工作中进一步完善。
[1] Parkin DM,BrayF,Ferlay J,er al.Global cancer statistics[J].2002,CA Cancer J Clin,2005,55(1):74-108.
[2] Benedetti-Panici,SXXAmbia G,GREggi S,et al.Neo adjuvant chemotherapy and radical surgery in locally advanced cervical carcinoma:a polot study[J].Obster Gynecol,1988,71(3):344-348.
[3]明 蓉.宫颈癌新辅助化疗及其对手术的影响[J].中国妇产科临床杂志,2009,10(4):397-399.
[4] Huang HJ,Chang TC,Hong JH.Prognostic value of age and histologic type in neoadjuvant chemotherapy plus radical surgery for bulk(≥4cm) stage IB and Ⅱa cervical cancer[J].Int J Gynecol Cancer,2003,13(2):204.
[5]程晓东,吕卫国,叶 枫,等.局部晚期子宫颈癌新辅助化疗价值的评估[J].中华妇产科杂志,2006,41(1):95-98.
[6]林仲秋,吴珠娜.FIGO2009外阴癌、宫颈癌和子宫内膜癌新分期解读[J].国际妇产科杂志,2009,36(4):411-412.
[7] Chen H,Liang C,Zhang L,et al.Clinical efficacy of modified preoperative neoadjuvant chemotherapy in the treatment of locally advanced cervical cancer: randomized study[J].Gynecol Oncol,2008,110(3):308-315.

