目标导向液体治疗在择期神经外科手术中对颅内压和脑氧供需平衡的影响*
田胜兰,周 游,冯 丹
1武汉科技大学附属医院麻醉科,武汉 430065
2华中科技大学同济医学院附属协和医院麻醉科,武汉 430022
目标导向液体治疗在择期神经外科手术中对颅内压和脑氧供需平衡的影响*
田胜兰1,周 游1,冯 丹2△
1武汉科技大学附属医院麻醉科,武汉 430065
2华中科技大学同济医学院附属协和医院麻醉科,武汉 430022
目的 观察目标导向液体治疗在择期神经外科手术中对颅内压和脑氧供需平衡的影响。方法 选择择期全麻下行开颅肿瘤切除术的患者24例,随机分为2组:常规输液组(C组,n=12)和目标导向液体治疗组(G组,n=12)。C组按经典输液方案进行术中液体管理;G组在Flortrac/Vigileo系统监测下,以每搏量变异度(SVV)为导向行液体治疗。分别于麻醉诱导前(T1)、气管插管即刻(T2)、切开硬脑膜时(T3)、切开硬脑膜后1h(T4)、术毕(T5)记录平均动脉压(MAP)、心率(HR)、心输出量指数(CI)、颅内压(ICP)、SVV、颈静脉球血氧饱和度(SjvO2),并计算脑氧摄取率(CERO2),同时记录手术时间、晶体液量、胶体液量、输血量、尿量及出血量。结果 与C组比较,G组患者尿量、术中胶体液量及液体总量均增加(均P<0.05)。T4、T5时点G组的MAP、CI均高于C组,且SjvO2增高、CERO2下降(均P<0.05)。与C组比较,G组ICP各时点差异无统计学意义(P>0.05)。结论 目标导向液体治疗能够优化心脏前负荷,不增加颅内压,改善脑氧供需平衡。
目标导向液体治疗; 颅内压; 脑氧供需平衡; 择期颅脑手术
神经外科围手术期的液体治疗目标是维持有效循环血容量,满足脑灌注,同时避免输液导致的脑水肿。目标导向液体治疗(goal-directed volume therapy,GDT)是围手术期液体管理的新方向,是通过实时监测机体的容量状态,以功能性血流动力学监测指标为指导进行补液,提高心输出量,增加组织器官灌注及氧供的个体化液体治疗方法[12]。本研究在择期颅脑手术患者中监测每搏变异度(SVV)和心指数(CI),进行目标导向液体治疗,与常规液体治疗方案对比,观察目标导向液体治疗对颅内压及脑氧供需平衡的影响,为目标导向液体治疗在神经外科手术中的应用提供临床参考。
1 资料与方法
1.1 一般资料
选择2012年8月至2013年11月于武汉科技大学附属医院择期全麻下行开颅肿瘤切除术的患者24例,ASAⅠ~Ⅱ级,年龄21~64岁,体重50~78 kg,术前Glasgow评分15分,无重要脏器功能异常,无心律失常、周围血管病变,无水电解质紊乱及癫痫病史,所有患者术前凝血功能正常,HCT>35%,研究方案通过院伦理委员会审核,并经患者及家属知情同意。将患者随机分为两组:常规输液组(C组,n=12)和目标导向液体治疗组(G组,n=12)。
1.2 麻醉与监测方法
所有患者术前常规禁饮禁食。入室后开放上肢外周静脉,监测心电图(ECG)、血压(BP)、心率(HR)、脉搏氧饱和度(SpO2),经L3-4椎间隙行蛛网膜下腔穿刺置管,监测脑脊液压。局部麻醉下行右侧颈内静脉穿刺,头向置管10~15cm达颈内静脉球部固定,肝素封管以备采血。局部麻醉下行左桡动脉穿刺置管,连接Flotrac/Vigileo监测系统(Edwards公司),输入患者性别、年龄、身高、体重,记录心输出量(CO)、CI、SVV。两组麻醉方案相同,均采用气管内插管全凭静脉麻醉。麻醉诱导:常规面罩给氧去氮后,依次静脉注射舒芬太尼0.3~0.5μg/kg,丙泊酚1.0~2.0mg/kg,维库溴铵0.08~0.12mg/kg,气管插管后行机械通气,设置潮气量(VT)8mL/kg,呼吸频率(RR)12次/min,吸呼比(I∶E)1∶2,维持PetCO230~35mmHg。麻醉维持:持续泵注瑞芬太尼0.1~0.2μg/(kg· min),丙泊酚100~150μg/(kg·min),维库溴铵0.6~1.2μg/(kg·min)。关硬脑膜时停止输注维库溴铵,撤除头架后停止输注丙泊酚和瑞芬太尼。患者清醒后拔除气管内导管,送返神经外科重症监护病房。
1.3 液体治疗方案
两组患者均于入室后至气管插管前输入复方氯化钠注射液5~7mL/kg,以补充因麻醉扩管作用导致的相对血容量不足,即补偿性扩容量(compensatory volume expansion,CVE)[3]。C组以经典输液方案进行容量治疗,即:输入液体为复方氯化钠注射液及6%羟乙基淀粉130/0.4,晶胶比1~2∶1,输液总量=补偿性扩容(CVE)+术前丢失量+手术期间的生理需要量+手术期间失血失液量+第3间隙量[3]。G组:补偿性扩容量之后背景输注复方氯化钠注射液5mL/(kg·h)至术毕,以SVV<12%为指导进行扩容治疗,如果SVV>12%则5~15 min内输入250mL 6%羟乙基淀粉注射液130/0.4,SVV<12%则不予处理。两组均在Hb<80g/L或出血>500mL时输入红细胞悬液。两组均以维持平均动脉压(MAP)60~100mmHg、HR 50~100次/min,尿量>1mL/(kg·h),Hb>80g/L为目标进行容量管理。
1.4 观察指标
记录手术时间、术中输液输血量、出血量及尿量;记录麻醉诱导前(T1)、气管插管即刻(T2)、切开硬脑膜时(T3)、切开硬脑膜后1h(T4)、术毕(T5)时的HR、MAP、CI、颅内压(ICP);分别于各时点采集动脉血和颈内静脉血,分析血氧饱和度(SaO2、SjvO2)、血氧分压(PaO2、PjvO2)、血氧含量(CaO2、CjvO2)及脑氧摄取率(CERO2)。计算公式为:
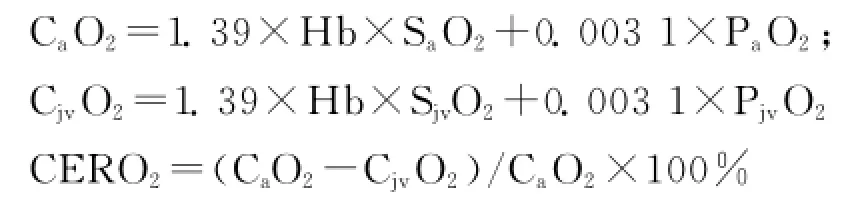
1.5 统计学处理
采用SPSS 13.0统计软件进行统计学分析。计量资料以均数±标准差()表示,组内均数比较采用双因素重复测量方差分析,组间均数比较采用两独立样本t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料的比较
两组患者年龄、性别比、体重、手术时间、术中出血量差异无统计学意义;与C组比较,G组患者尿量、术中胶体液量及液体总量均增加(均P<0.05),见表1。
表1 两组患者一般资料比较(n=12,)Table1 Comparison of general data between the two groups(n=12,)
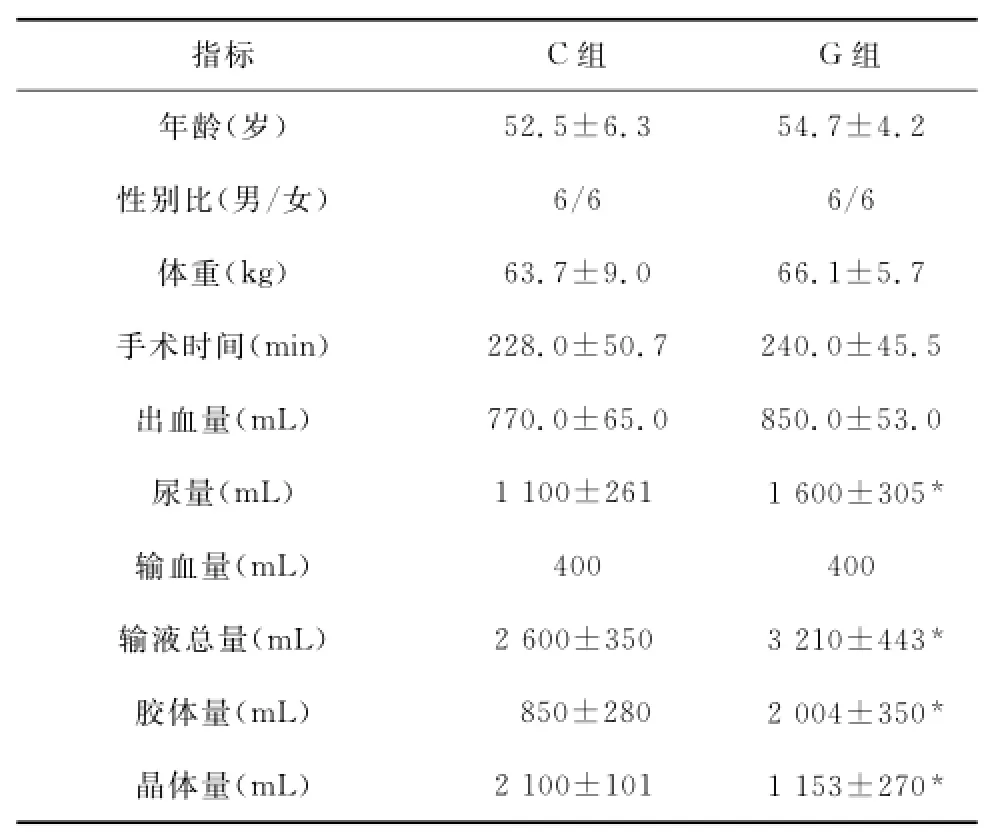
表1 两组患者一般资料比较(n=12,)Table1 Comparison of general data between the two groups(n=12,)
与C组比较,*P<0.05
?
2.2 两组血流动力学指标的比较
与C组比较,T4、T5时点G组的MAP、CI均高于C组,差异有统计学意义(均P<0.05);与T1比较,T2时点两组MAP、CI均下降,差异有统计学意义(均P<0.05),至T3时点恢复,T4、T5时点高于T1(均P<0.05),两组HR值T2~T5时点均低于T1时点(均P<0.05),见表2。
2.3 两组ICP、颈静脉球血氧饱和度(SjvO2)及CERO2的比较
与C组比较,G组ICP各时点差异无统计学意义(均P>0.05);T4、T5时点G组SjvO2增高、CERO2下降(均P<0.05);
与T1时点比较,两组ICP插管时(T2)明显升高,T3时点降低(均P<0.05),T4、T5时点恢复(均P>0.05);与T1比较,T4、T5时点G组SjvO2增高、CERO2下降(均P<0.05),见表3。
表2 两组患者血流动力学指标的比较()Table2 Comparison of hemodynamic indexes between the two groups)

表2 两组患者血流动力学指标的比较()Table2 Comparison of hemodynamic indexes between the two groups)
与T1时点比较,*P<0.05;与C组比较,#P<0.05
?
表3 两组患者不同时点ICP SjvO2CERO2的比较s)Table3 Comparison of ICP,SjvO2and CERO2at different time points between the two groupss)

表3 两组患者不同时点ICP SjvO2CERO2的比较s)Table3 Comparison of ICP,SjvO2and CERO2at different time points between the two groupss)
与T1时点比较,*P<0.05;与C组比较,#P<0.05
?
3 讨论
围手术期容量治疗的研究经历了50多年的发展,已取得许多一致性意见[4],但在诸如“开放性”或“限制性”输液、输入“胶体液”或“晶体液”方面仍存在较大的分歧,各自均有相关研究支持[58],这些热点争议在神经外科手术中表现得尤为突出。神经外科医师倾向于限制液体输入以减少脑组织水肿,并提供满意的手术条件,但因术前禁水禁食、脱水剂的使用、颅内高压引起呕吐、术中出血、创伤性神经内分泌异常等因素,患者常处于液体负平衡状态,保持“干”的大脑常以牺牲血压及脑灌注为代价,术中麻醉医师常要面临血流动力学不稳定,脑灌注及氧供不足,这也是继发脑损伤最主要的危险因素。有别于传统的输液策略,目标导向性液体治疗(GDT)是个体化、滴定式的输液策略,已被证实可减少并发症,缩短住院时间,改善预后[912]。
每搏量变异度(SVV)是指在一个呼吸周期中,心室每搏量的变异率,其值为每搏量最高值与最低值之差与每搏量平均值之比,SVV正常值为10%~15%,它排除了动脉血管顺应性的影响,其临床价值优于静态的心脏前负荷参数,能很好地预测液体反应性[13]。文献报道,SVV在预测容量反应性时的敏感界值在9%~13%范围内[1415]。本研究设定SVV>12%作为液体输入的界值,以此导向指导液体管理,观察其对颅内压和脑氧供需平衡的影响,并与传统的液体治疗方案进行对比。
我们的研究结果显示,在诱导插管过程中,两组患者MAP、CI均下降,HR增加,说明大部分患者术前即处于低血容量状态,虽在诱导前进行了补偿性扩容处理,以部分抵消麻醉药物抑制循环的作用,机体仍处于前负荷较低状态,随着液体治疗的进行,各指标逐步改善,至术毕两组CI均较术前改善;而相对于常规输液组,术毕G组CI升高,同时ICP、CERO2均正常,显示目标导向液体治疗方案能及时有效地调整血容量到最佳状态,保证血液动力学稳定而不增加脑水肿风险。
颈静脉球血氧饱和度(SjvO2)是临床最常用的脑组织氧代谢的监测指标之一,它与脑氧代谢率/脑血流量呈反比,反映的是脑氧供和氧耗之间的平衡关系,其正常范围是55%~75%,当脑氧供不能满足脑氧耗时,脑组织摄氧增加,导致SjvO2下降,CERO2升高,SjvO2<50%提示脑氧供不足,可能存在局灶性缺血或全脑低灌注;而SjvO2异常增高则提示脑充血或脑氧代谢降低,脑组织摄氧能力下降。在我们的研究中观察到两组患者气管插管时MAP、CI均降低而ICP增加,此时脑灌注压CPP下降(CPP=MAP-ICP),但SjvO2及CERO2在正常范围。分析原因与诱导过程中采用纯氧吸入,增加了血氧浓度;静脉全麻药丙泊酚具有降低脑代谢、脑耗氧量的脑保护作用[16]及脑血管通过自动调节机制影响脑灌注有关。
在其后的麻醉维持及手术过程中,两组患者的SjvO2及CERO2均在正常范围,但G组在T4、T5时点SjvO2明显高于C组,同时CERO2值较C组低。术毕G组患者尿量、术中胶体液量及液体总量均高于C组,CI明显高于C组,提示目标导向液体治疗使患者液体量更趋于平衡,改善脑微循环,降低脑代谢率。本研究中,两种液体治疗方案都能改善脑灌注,维持脑氧供需平衡,但目标导向液体治疗更有效地调整血流动力学稳定,脑组织氧代谢指标也显示更有利于患者。
综上所述,SVV指导的目标导向液体治疗与传统经典液体治疗相比,能够优化心脏前负荷,提供相对更平稳的血流动力学变化,改善微循环,保证脑灌注而不增加颅内压。但目标导向液体治疗在神经外科术中的应用及对患者预后的影响尚需更大样本的深入研究。
[1] 邓小明,曾因明主编.2011麻醉学新进展[M].北京:人民卫生出版社,2011:359-366.
[2] Kehlet H,Bundgaard-Nielsen M.Goal-directed perioperative fluid management[J].Anesthesiology,2009,110(4):453-455.
[3] 郭曲练,姚尚龙主编.临床麻醉学[M].第3版.北京:人民卫生出版社,2012:190-203.
[4] 吴新民,于布为,薛张纲,等.麻醉手术期间液体治疗专家共识[J].中华麻醉学杂志,2008,28(6):485-489.
[5] York J,Arrillaga A,Graham R,et al.Fluid resuscitation of patients with multiple injuries and severe closed head injury: experience with an aggressive fluid resuscitation strategy[J].J Trauma,2000,48(3):376-380.
[6] Hoffmann J N,Vollmar B,Laschke M W,et al.Hydroxyethylstarch(130kd),but not crystalloid volumesupport,improves microcirculation during normotensive endotoxemia[J].Anesthesiology,2002,97(2):460-470.
[7] Holte K,Klarskov B,Christensen D S,et al.Liberal versus restrictivefluid administration to improve recovery after laparoscopic cholecystectomy[J].Ann Surg,2004,240(8):892-899.
[8] Rahbari N N,Zimmermann J B,Schmidt T,et al.Meta-analysis of standard,restrictive and supplemental fluid administration in colorectal surgery[J].Br J Surgery,2009,96(3):331-341.
[9] Rhodes A,Cecconi M,Hamilton M,et al.Goal-directed therapy inhighrisk surgical patients:a 15-year follow-up study[J].Intens Care Med,2010,15(2):1869-1875.
[10] Giglio M T,Marucci M,Testini M.Goal-directed hemodynamic therapy and gastrointestinal complications in major surgery:a meta-analysis of randomized controlled trials[J].Br J Anaesth,2009,103(5):637-646.
[11] Dalfino L,Giglio M T,Puntillo F,et al.Haemodynamic goaldirected therapy and postoperative infections:earlier is better.A systematic review and meta-analysis[J].Crit Care,2011,15(3):R154.
[12] Westphal M,Scholz J,van Aken H,et al.Infusion therapy in anaesthesia and intensive care:let’s stop talking about‘wet’and‘dry’[J].Best Pract Res Clin Anaesthesiol,2009,23(1): 7-10.
[13] Cannesson M,Musard H,Desebbe O,et al.The ability of stroke volume variations btained with Vigileo/FloTrac system to monitor fluid responsiveness in mechanically ventilated patients[J].Anesth Analg,2009,108(2):513-517.
[14] Cavallaro F,Sandroni C,Antonelli M.Functional hemodynamic montoring and dynamic indices of fluid responsiveness[J].Minerva Anestesiol,2008,74(4):123-135.
[15] 乔晖,张军,梁伟明.每搏量变异监测神经外科患者手术中容量增加反应的准确性[J].复旦学报:医学版,2011,38(5): 424-427.
[16] Koemer I P,Brambrink A M.Brain protection by anesthetic agents[J].Curr Opin Anaesthesiol,2006,19(5):481-486.
(2014-09-24 收稿)
Effects of Goal-directed Volume Therapy on the Intracranial Pressure and the Balance of Cerebral Oxygen Consumption and Supply in Selective Neurosurgery
Tian Shenglan1,Zhou You1,Feng Dan2△1Department of Anesthesiology,The Affiliated Hospital of Wuhan University of Science and Technology,Wuhan 430065,China
2Department of Anesthesiology,Union Hospital,Tongji Medical College,Huazhong University of Science and Technology,Wuhan 430022,China
Objective To investigate the effects of goal-directed volume therapy(GDVT)on the intracranial pressure(ICP)and the balance of cerebral oxygen consumption and supply in selective neurosurgery. Methods Twenty-four patients scheduled for intracranial tumor resection were randomly divided into 2groups:conventional fluid management group(group C,n=12)and GDVT group(group G,n=12).Patients in group C received introperative fluid transfusion according to classical fluid management strategies while those in group G received GDT according to stroke volume variation(SVV),guided by Flotrac-Vigileo system.Mean arterial pressure(MAP),heart rate(HR),cardiac index(CI),ICP,SVV and jugular bulb oxygen saturation(SjvO2)were recorded before the anesthesia induction(T1),at the moment of intubation(T2),at the moment of opening the hard meninges(T3),1hafter opening the hard meninges(T4),and at the end of the surgery(T5).The cerebral oxygen extraction ratio(CERO2)was calculated.The duration of surgery,crystalloid volume,colloid volume,blood transfusion volume,urinary output and bleeding volume were recorded as well.Results The colloid transfusion volume,the total fluid transfusion volume and urinary output were significantly increased in group G when compared with those in group C(P<0.05).MAP,CI,and SjvO2were much higher and CERO2were much lower at T4and T5in group G than in group C(P<0.05).There was no significant difference in the ICP at each time point between groups G and C(P>0.05).Conclusion Goal-directed fluid therapy optimizes the cardiac preload without increasing the ICP in selective neurosurgery,and it also improves the balance of cerebral oxygen consumption and supply.
goal-directed volume therapy; intracranial pressure; the balance of cerebral oxygen consumption and supply; selective neurosurgery
R614
10.3870/j.issn.1672-0741.2015.01.021
*湖北省自然科学基金资助项目(No.2012FFB04905)
田胜兰,女,1971年生,医学硕士,E-mail:shltian@aliyun.com
△通讯作者,Corresponding author,E-mail:13995621216@163.com

