经皮穿刺置管法在婴幼儿先心病术后腹膜透析的应用
何毅 梅举 尹航 刘浩
经皮穿刺置管法在婴幼儿先心病术后腹膜透析的应用
何毅 梅举 尹航 刘浩
作者单位:200092 上海市,上海交通大学医学院附属新华医院心胸外科
目的 总结应用经皮穿刺留置腹膜透析(腹透)管在先心病术后患儿行腹膜透析治疗时的临床经验。方法 回顾总结我科2006年9月至2014年9月,18例先心病婴幼儿术后并发急性肾功能衰竭行腹透治疗的临床资料,其中男性10例、女性8例,年龄3~16个月,体重4.5~15.0 kg。体外循环下行根治手术11例,姑息手术7例。腹透导管在超声引导下经皮穿刺放置至盆腔最低点。腹透期间动态检测血气分析、电解质、血清肌酐、血尿素氮等变化。结果 全组死亡3例(病死率 16.7%),其中1例尿量已经恢复(每小时尿量>1 ml/kg),但肾功能尚未完全恢复。治愈15例,患儿住院期间尿量和肾功能恢复正常。将死亡组与治愈组相关数据进行比较,治愈组和死亡组在腹膜透析治疗后,肾功能均有改善,但死亡组行腹膜透析时间较晚,并且腹透效果不理想。结论 先心病术后患儿并发急性肾功能衰减时,需早期行腹透治疗。经皮穿刺留置腹透导管行腹膜透析治疗的疗效肯定,操作方便,并发症少,可降低病死率。
腹膜透析;肾功能衰竭;先天性心脏病
急性肾功能衰竭(acute renal failure,ARF)是婴幼儿先天性心脏病(先心病)术后常见的并发症,可引起钠水潴留、代谢性酸中毒、高钾血症等[1-3]。其单纯药物疗效差、死亡率高,是先心病术后严重并发症。目前婴幼儿ARF治疗中,仍以腹膜透析为主,但常规开放式置管创伤大、护理困难、并发症多。本研究对我院2006年9月至2014年9月,18例行经皮穿刺留置腹透管的患儿资料进行总结,分析经皮穿刺置管法对婴幼儿腹膜透析治疗的临床效果。
1 资料与方法
1.1 一般资料 2006年9月至2014年9月,我科共18例先心病患儿术后行腹膜透析治疗,男性10例,女性 8 例,年龄 3~16 个月,体重 4.5~15.0 kg。术前左心室射血分数(LVEF)42%~58%。患儿一般临床资料见表1。
表1 18例腹透患儿一般临床资料(±s)
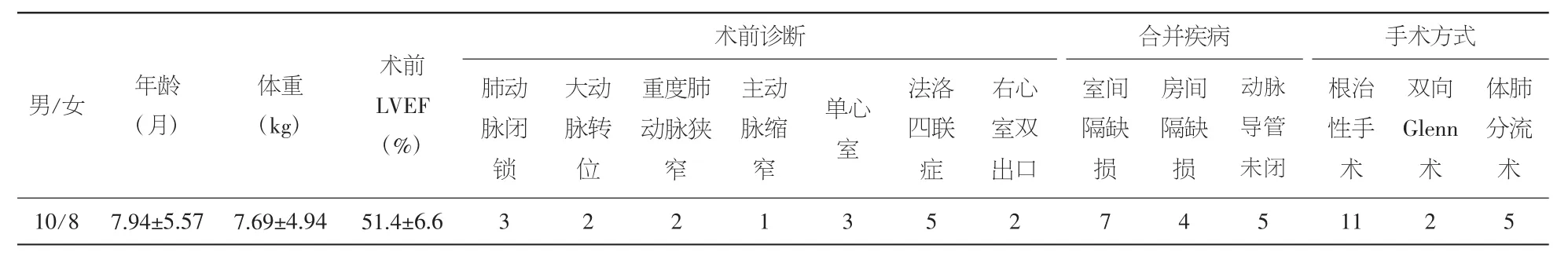
表1 18例腹透患儿一般临床资料(±s)
术前诊断 合并疾病 手术方式男/女 年龄(月)体肺分流术10/8 7.94±5.57 7.69±4.94 51.4±6.6 3 2 2 1 3 5 2 7 4 5 11 2 5体重(kg)术前LVEF(%)肺动脉闭锁大动脉转位重度肺动脉狭窄主动脉缩窄单心室法洛四联症右心室双出口室间隔缺损房间隔缺损动脉导管未闭根治性手术双向Glenn术
1.2 治疗方法
1.2.1 腹膜透析指征及方法 ①术后持续少尿(每小时尿量<1 ml/kg,持续时间≥4 h),经利尿剂及正性肌力药物联合治疗无效;②血清肌酐(Cr)、血尿素氮(BUN)进行性增高并出现持续代谢性酸中毒、高钾血症(血K+>5.5 mmol/L)。凡符合上述条件任一者,且无明显腹膜透析禁忌的患儿均予以腹膜透析治疗。
经皮穿刺置管法:操作前予以床旁超声检查并定位,常规消毒铺单,穿刺点取脐与髂前上嵴连线的中外1/3交界,穿刺针进针方向指向盆腔最低点,保持负压进针,有落空感并抽得腹腔积液后,沿穿刺针头植入导丝,沿导丝扩张皮肤并植入舒贝康14 G单腔中心静脉导管(佛山特种医用导管有限责任公司),放置深度5~8 cm。利用床边超声调整导丝和导管位置,使导管尽量接近直肠膀胱陷凹或直肠子宫陷凹。首次置管且无明显腹腔积液的患儿,可先灌入50~100 ml生理盐水后再行穿刺。
腹透液选择2000 ml/袋的2.5%低钙腹膜透析液(中国广州百特医疗用品公司)。为防止腹透导管堵塞,每2000 ml腹透液中加入肝素钠100~200 U/kg。一般首次透析时间为2 h,单次腹膜透析量为20~30 ml/kg,腹透时将该腹透液量置入精密滴壶中。腹透液滴入时间一般为10 min,腹腔保留时间为45~90 min,开放引流时间为60 min。记录每次腹透时间、每次腹透所得透析液量、总的腹透时间和尿量恢复情况。每4 h监测动脉血气分析,复查血常规、凝血常规、肾功能、尿24 h肌酐、透析液生化和细菌培养。当患儿尿量逐渐增加而肾功能尚未完全恢复时,需将腹透液浓度降至1.5%,同时延长腹透液腹腔保留时间,减低腹透频率。当患儿循环稳定,尿量恢复至≥1 ml·h-1·kg-1,肾功能恢复正常,血气及电解质正常时,可停止腹膜透析。
1.2.2 综合治疗 腹膜透析同时,加强心功能支持,维持血流动力学稳定,尽可能使MBP维持在60 mm Hg(1 mm Hg=0.133 kPa)以上。联合使用强心药(多巴胺、肾上腺素、米力农等)、利尿药(呋塞米)、扩血管药(酚妥拉明、硝酸甘油等),以改善肾脏血流灌注,促进肾功能恢复。腹膜透析期间,因患儿肠道功能不全,需予以静脉高营养治疗。同时加强预防和控制感染治疗,根据患儿血常规、痰培养、血培养和超滤液培养的结果,及时调整抗感染治疗方案。
1.3 统计学方法 根据手术及ICU病历记录患儿的一般资料,腹膜透析开始时间,持续时间,腹膜透析开始前及后血 K+、血 BUN、血 Cr、LVEF 等值,所得数据采用SPSS 19.0统计软件进行统计学分析。计量资料以±s表示,采用配对t检验分别比较治愈组与死亡组腹膜透析前后的血K+、血BUN、血Cr、LVEF。P<0.05为差异有统计学意义。
2 结果
所有患儿均在明确诊断为ARF后3~48(22.4±13.1)h开始接受腹膜透析治疗。死亡组3例,其中2例在尿量尚未出现前死亡,1例死于多功能脏器衰竭,另外1例死于反复室性心动过速;另有1例患儿尿量已经恢复(尿量>1 ml/kg),但肾功能尚未完全恢复,死亡原因为呼吸衰竭。死亡组腹膜透析时间(12.0±2.0)d,平均透出液体(18±9)ml·kg-1·d-1,腹透期间血K+、BUN、Cr有不同程度好转。治愈组15 例,腹膜透析 3~10(6.1±2.4)d,平均透出液体(42±18)ml·kg-1·d-1,腹透后血 K+、BUN、Cr明显好转,至出院前患儿肾功能已完全正常。经皮穿刺置管法导管相关并发症共7例,治愈组4例,血凝块堵塞;死亡组3例,2例为血凝块堵塞,1例为腹腔感染。死亡组和治愈组围术期相关指标比较情况见表2,经皮穿刺置管法导管相关并发症见表3。
表2 18例患儿腹膜透析数据比较(±s)

表2 18例患儿腹膜透析数据比较(±s)
注:K+:钾;BUN:尿素氮;Cr:肌酐。 与腹透前比较,aP<0.01,bP<0.05;与治愈组比较,cP<0.05,dP<0.01
组别血K+(mmol/L)血BUN(mmol/L)血Cr(mmol/L)LVEF(%)腹透开始时间(h)总腹透时间(d)腹透前 腹透后 腹透前 腹透后 腹透前 腹透后 腹透前 腹透后平均透出液体(ml·kg-1·d-1)治愈组 5.50±0.58 3.77±0.48a 17.34±6.40 5.94±2.19a 108.05±58.14 35.45±26.55a 52.9±8.0 66.0±4.5a 6.66±3.21 42±18 6.1±2.4死亡组 5.48±0.31 4.42±0.27a 29.75±12.95c19.54±8.35b 165.50±55.23d120.33±35.67b 42.5±1.5 45.0±3.5 25.6±12.82d 18±9 12.0±2.0

表3 经皮穿刺留置腹透导管相关并发症(例)
3 讨论
3.1 婴幼儿复杂型先天性心脏病术后ARF的发病原因 随着先天性心脏病的外科治疗技术和术后监护条件的提高,许多先心病患儿在婴儿期甚至新生儿期就进行手术矫治。但是由于婴幼儿本身解剖生理等缺陷,不能完全耐受麻醉、体外循环、手术的打击,以及术后血管解剖的改变,术后会出现一系列并发症。对于行根治性手术的患儿,一方面由于体外循环导致一些炎性介质的释放引起无菌性炎性反应;此外术前或术后出现右心功能不全,导致心排血量下降,从而引起全身组织器官灌注不足,出现ARF、肝功能衰竭、脑损伤等严重并发症[4,5]。对于行姑息性手术的患儿,因病变没有得到根治,加之心脏畸形复杂,术后心律失常、血流动力学不稳等,导致肾灌注不足,肾功能受损、尿量减少。本组18例均为低龄、复杂型的先心病患儿,术后均易发生ARF[6-9]。
3.2 腹膜透析在婴幼儿先心病术后的临床价值和现状 腹膜透析是利用人体腹膜作为半透膜,腹腔作为交换空间,通过弥散和对流作用,使腹膜毛细血管静水压和腹腔渗透压间形成压力差从而进行滤过。腹膜透析可以清除体内过多水分、代谢产物和毒素,最终达到体液和电解质平衡。目前婴幼儿并发ARF时,仍以腹膜透析为主要替代方式[10]。
但目前国内外小儿腹膜透析置管的方式仍无统一的标准术式,腹膜透析导管也有不同类型。当前主流仍是开放式置管方式,即在术中或术后行腹壁切开,植入5 mm左右的腹透管。这种方法植入的腹透管管径较粗,因此能够保障腹膜透析顺利进行。但目前研究已证明,这种方式对婴幼儿创伤较大,并且易引起腹透管周渗漏、大网膜堵塞,因此这种开放置管的方式,致使腹膜透析的患儿住院时间延长,住院费用增加[11]。目前也有研究报道这种开放式置管方式易造成腹腔感染、腹腔出血等严重并发症,因此并不能降低行腹膜透析治疗ARF患儿的死亡率[12,13]。
3.3 经皮穿刺置管法的治疗经验 本研究中我们采用微创经皮穿刺方法,取代原来的开发式置管。这种方式不仅创伤小、操作简单,同时与透析管相关并发症及感染少。本研究无论治愈组还是死亡组,经腹膜透析治疗后,心功能、肾功能均有不同程度改善。因此经皮穿刺留置腹透导管行腹膜透析,是一种微创、安全、有效的方法,能有效降低并发ARF患儿的死亡率。
对于应用经皮穿刺留置腹透导管行腹透治疗婴幼儿ARF,我们有以下体会:①把握腹膜透析时机,尽早保护存活的肾脏组织。本研究死亡组患儿行腹透时间较晚,腹透前BUN、Cr值高于治愈组。由于BUN、Cr升高,往往较肾功能受损时间滞后,因此进行性少尿、顽固性代谢性酸中毒和高血钾症经药物治疗无效,血流动力学不稳定且容量超负荷时,需尽早实施腹膜透析治疗。研究中我们发现,死亡组血BUN、Cr及LVEF改善效果不明显,因此我们认为,当腹膜透析效果不理想时,不能有效缓解心功能、肾功能的恶化,会增加患儿死亡的可能,此时若及时更改为血液透析治疗可能预后更佳。②导管引流障碍是影响腹透效果最棘手的问题。置管前,需用无菌刀片增加导管前端侧孔数;置管时,穿刺针要指向盆腔最低点,同时在床边超声引导下,调整导管位置后拔出指引导丝,这样才能使导管接近直肠膀胱陷凹或直肠子宫陷凹。在腹透管接引流袋后,需将与腹透管和引流袋相连的导管内空气排尽,从而利用虹吸效果,使引流充分。研究早期我们并未在腹透液里加入肝素钠,因此常出血凝块堵塞导管;常规加入肝素钠后,腹透管堵塞的情况大大改善。此外在腹透管闲置期,需用肝素钠25 U加入10 ml生理盐水定期冲洗封管以防堵塞。预防引流障碍还应做到:定时翻身,改变体位,注意排空肠道避免腹胀等。③ARF时婴幼儿抵抗力低下,极易合并各种感染,腹腔感染是腹膜透析最危险的并发症,同时也是ARF婴幼儿最主要的死亡原因。因此在腹膜透析期间,一般我们隔日做血常规、透析液常规和透析液培养,每隔一周将腹透置管更换至腹腔对侧。在细菌培养和药敏试验未获得时,可经验性采用三代头孢菌素类作为首选方案,待相关细菌培养和药敏试验结果明确后,及时更换敏感抗生素。在我们研究中,死亡组1例患儿在腹透期间出现腹腔感染(体温升高、透析液混浊、透析液白细胞数>100×106/L、中性粒细胞>0.5,但细菌培养阴性),予以升级抗生素为碳青霉烯类抗生素,更换腹透管,同时用腹透液连续腹腔冲洗3~5次,透析液转为清亮,患儿体温恢复正常。④腹膜透析治疗期间极易发生胃肠道功能紊乱和菌群失调,因此营养支持显得尤为重要。本研究中我们根据患儿当天出入量、血常规、电解质等指标,精确量化患儿每日静脉营养量。在患儿尿量和肾功能恢复期,根据患儿病情,调整肠内营养入量和种类,为腹膜透析患儿提供足够的营养支持。⑤在腹膜透析期间,由于肾脏功能衰竭、药物代谢及清除障碍,因此在药物选择时,一方面要尽量避免肾毒性药物,另一方面需根据新生儿肌酐清除率计算药物剂量。⑥早期的肾功能不全往往伴有腹腔积液。研究中我们发现,早期的肾功能不全,尿量减少伴腹腔积液,行腹腔穿刺引流后,尿量明显增加。考虑腹腔积液时患儿腹内压增加,腹膜毛细血管静水压和腹腔渗透压间形成压力差增加,从而使肾脏滤过降低,尿量减少。因此,及早对此类患儿行腹腔引流,可降低腹内压力,从而增加肾脏灌注,避免肾功能进一步恶化及ARF的发生。
[1]Mishra J,Dent C,Tarabishi R,et al.Neutrophil gelatinase-associated lipocalin(NGAL)as a biomarker for acute renal injury after cardiac surgery.Lancet,2005,365:1231-1238.
[2]Baskin E,Saygili A,Harmanci K,et al.Acute renal failure and mortality after open-heart surgery in infants.Ren Fail,2005,27:557-560.
[3]Brown KL,Ridout DA,Goldman AP,et al.Risk factors for long intensive care unit stay after cardiopulmonary bypass in children.Crit Care Med,2003,31:28-33.
[4]Allan CK,Newburger JW,McGrath E,et al.The relationship between inflammatory activation and clinical outcome after infant cardiopulmonary bypass.Anesth Analg,2010,111:1244-1251.
[5]Mahle WT,Matthews E,Kanter KR.Inflammatory response after neonatal cardiac surgery and its relationship to clinical outcomes.Ann Thorac Surg,2014,97:950-956.
[6]Grayson AD,Khater M,Jackson M,et al.Valvular heart operation is all independent risk factor for acute renal failure.Ann Thorac Surg,2003,75:1829-1835.
[7]Cribbs RK,Greenbaum LA,Heiss KF.Risk factors for early peritoneal dialysis catheter failure in children.J Pediatr Surg,2010,45:585-589.
[8]陆佳华,俸勇强.新生儿先天性心脏病慢性心力衰竭与神经内分泌激活的研究.中国心血管病研究,2014,12:1100-1102.
[9]陈瑞,智喜强,杨晋明,等.新生儿和小婴儿危重先天性心脏病急诊手术.中国心血管病研究,2008,6:510-511.
[10]魏丹,刘迎龙,贺彦.腹膜透析在小儿先天性心脏病术后的应用.心肺血管病杂志,2014,33:544-547.
[11]WrightMJ, BeleedK, JohnsonBF, etal.Randomized prospective comparison of laparoscopic and operative peritoneal dialysis catheter insertion.Perit Dial Int,1999,19:372-375.
[12]Jwo SC,Chen KS,Lee CC,et al.Prospective randomized study forcomparison ofopen surgery with laparoscopic-assisted placement of Tenckhoff peritoneal dialysis catheter——a single center experience and literature review.J Surg Res,2010,159:489-496.
[13]Napoil M,Russo F,Mastrangelo F.Placement of peritoneal dialysis catheter by percutaneous method with the Veress needle.Adv Perit Dial,2000,16:165-169.
Placement of peritoneal dialysis catheter by percutaneous method in children after congenital heart surgery
HE Yi,MEI JÜ,YIN Hang,et al.Department of Cardiothoracic Surgery,Xinhua Hospital,School of Medicine,Shanghai Jiaotong University,Shanghai 200092,China
MEI Ju,E-mail:ju_mei63@126.com
ObjectiveTo summarise the experiences from application of peritoneal dialysis catheters placement by percutaneous puncture in infants and children after congenital heart surgery.MethodsThe clinical records of 18 children,aged 3-16 months and weight 4.5-15.0 kg,who had undergone heart surgery from September 2006 to September 2014 were reviewed.The catheters were placed by percutaneous puncture,with the help of bedside echocardiography,and closed to cavitas pelvis.The clinical and laboratory variables were recorded during the therapy.ResultsOf the 18 patients,3 died,with the overall mortality rate of 16.7%.15 patients were cured,with normal urinary volume,serum BUN and serum creatinine level during hospital stay.The variables were compared between the survivor and non-survivor groups.The time to execute peritoneal dialysis was too late and the curative effect was inferior in the non-survivors,when compared with survivors.ConclusionThe application of peritoneal dialysis catheters placement by percutaneous puncture in children after congenital heart surgery is a safe and effective method for managing patients with acute renal failure.
Peritoneal dialysis;Renal failure;Congenital heart disease
梅举,E-mail:ju_mei63@126.com
10.3969/j.issn.1672-5301.2015.06.019
R654.2
B
1672-5301(2015)06-0556-04
2015-03-05)

