感染性标志物预测血流感染早期诊断价值的分析
钟倩怡, 李招云, 卢国光, 缪蕾蕾
(1. 台州市中心医院,浙江 台州 318000; 2.浙江省台州医院,浙江 临海 317000)
感染性标志物预测血流感染早期诊断价值的分析
钟倩怡1,李招云1,卢国光2,缪蕾蕾1
(1. 台州市中心医院,浙江 台州 318000; 2.浙江省台州医院,浙江 临海 317000)
摘要:目的探讨6种感染性标志物[白细胞(WBC)、中性粒细胞(NEU)、中性粒细胞淋巴细胞比率(NLR)、血小板(PLT)、C反应蛋白(CRP)、降钙素原(PCT)]在预测血流感染早期诊断中的价值。方法回顾性分析6种感染性标志物在150例血培养阳性组与138例血培养阴性组之间的差异。结果血培养阳性组6种感染性标志物与血培养阴性组比较差异均有统计学意义(P均<0.05)。PLT的受试者工作特征(ROC)曲线下面积(AUC)最低,为0.58(95%CI:0.47~0.69),诊断效能最低。NLR在血常规的4个参数(WBC、NEU、NLR、PLT)中AUC最高,为0.69(95%CI:0.59~0.78),敏感性、阳性预测值、阴性预测值也为4个参数中最高,分别为58.67%、81.13%、52.94%;CRP有较好的敏感性(72.00%),但特异性在6个指标中最低(52.17%);PCT的敏感性、特异性、阳性预测值、阴性预测值和AUC均为最高,分别为85.33%、93.48%、95.52%、79.25%和0.89(95%CI:0.83~0.96)。结论感染性标志物可作为诊断血流感染的有效补充,有助于临床早期诊断。
关键词:白细胞;中性粒细胞;中性粒细胞淋巴细胞比率;血小板;C反应蛋白;降钙素原;血流感染
血流感染(bloodstream infection,BSI)是一个潜在的、危及生命的疾病[1],有高达30%的致死率[2],但及时、正确的治疗能显著降低致死率[3-4]。由于BSI起病隐匿、症状缺乏特异性,故早期诊断较为困难。因此,寻找早期且特异性高的感染性标志物对于早期诊断和及时治疗BSI至关重要。为此,我们探讨了6种感染性标志物[白细胞(white blood cell, WBC)、中性粒细胞(neutrophil, NEU)、中性粒细胞淋巴细胞比率(neutrophie-to-lymphocyte ratio, NLR)、血小板(platelet, PLT)、C反应蛋白(C reative protein, CRP)、降钙素原(procalcitonin, PCT)]为BSI血培养阳性预测指标的价值。
材料和方法
一、临床资料
对2013年7月至2014年7月期间浙江省台州市中心医院疑似BSI的住院患者进行筛选,排除既往肝功能异常、肾功能不全、恶性肿瘤、器官移植、血液系统疾病、自身免疫性疾病、慢性阻塞性肺炎(chronic obstructive pulmonary disease, COPD)、使用化疗药物或糖皮质激素率药物的患者。剔除:(1)年龄低于18周岁;(2)数据不完整;(3)阳性血培养分离到的凝固酶阴性葡萄球菌或不常见的环境细菌。共纳入150例血培养阳性的BSI患者(BSI组),其中男90例、女60例,年龄24~91岁。选取同期血培养阴性的138例住院患者作为对照组,其中男72例,女66例,年龄22~86。2组在年龄、性别、基础疾病等方面差异无统计学意义(P>0.05)。
二、仪器与试剂
血培养使用美国BD公司BACEC FX全自动血培养仪及其配套血培养瓶。PCT采用法国梅里埃公司提供的mini-VIDAS全自动免疫荧光分析仪和VIDAS-BRAHMAS PCT试剂盒测定,以PCT≥0.5 ng/mL为阳性。CRP由贝克曼库尔特公司的IMMAGE800全自动特定蛋白分析仪及原装配套试剂测定,以CRP≥10.0 ml/L为阳性。WBC、NEU、淋巴细胞(lymphocyte, LYM)、PLT由日本希森美康公司的Sysxem XE2100血液分析仪及配套试剂测定,NLR、血小板淋巴细胞比率(platelet-to-lymphocyte ratio, PLR)由计算而得。
三、统计学方法
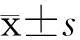
结果
一、BSI组和对照组6种感染性标志物的比较
BSI组WBC、NEU、NLR、PLT、CRP和PCT水平与对照组比较差异均有统计学意义(P均<0.05),而2组之间LYM和PLR差异无统计学意义(P>0.05)。见表1。

表1 BSI组和对照组各感染性标志物的比较
二、WBC、NEU、NLR、PLT、CRP、PCT对BSI的诊断价值比较
采用ROC曲线分析法分析,以较大检测值为检测方向。PLT诊断BSI的ROC曲线下面积(AUC)为0.42(95%CI:0.31~0.53),说明PLT检测结果越小,该研究对象是BSI的可能性越大;其余标志物诊断BSI的AUC均>0.5。见图1。PCT诊断BSI的效能最大,AUC为0.89(95%CI:0.83~0.96)。各指标两两比较,除WBC与NEU、WBC与NLR、CRP与NLR的AUC差异无统计学意义(P>0.05)外,其余各指标之间差异均有统计学意义(P<0.05)。因LYM和PLR在两组间差异无统计学意义,故未对两者进一步分析。
三、WBC、NEU、NLR、PLT、CRP和PCT对BSI诊断的效能比较
各指标的敏感性、特异性、阳性预测值、阴性预测值见表2。6种感染性标志物中PCT的敏感性和特异性最高,分别为85.33%和93.48%。CRP的敏感性较高,达72.00%,但特异性最低(52.17%)。血常规各参数中NLR的敏感性最高(58.67%),特异性WBC最高(80.43%)。PLT以<160×109/L为截断值,求AUC时应以较小检测值为检测方向,求得AUC为0.58(98%CI:0.47~0.69)。

注:以较大检测值为检测方向

图1 6种感染性标志物的ROC曲线
讨论
血培养作为诊断BSI的金标准,由于培养周期长、易受影响(包括抗菌药物的使用),给BSI的早期诊断和治疗带来了障碍[5-6]。近来研究表明,感染性标志物的表达与BSI存在显著相关性,可作为判断是否感染的指标。
目前,广泛应用的非特异性指标包括WBC、NEU%、CRP、红细胞沉降率(erythrocyte sedimentation rate, ESR)等。由于血常规、CRP的检测方便快捷、价格低廉,是目前国内最常用的感染性指标。免疫系统在应激情况下常有中性粒细胞数增加、淋巴细胞数相对减少的特征,因此,早在2001年ZAHOREC等[7]就将NLR作为重症监护病房(ICU)评价感染的一个标志物。COMELIS等[8]报道在评估ICU患者BSI的感染性指标中,NLR比LYM、WBC、NEU、CRP有更高的预测价值,在截断值>10.0时,其敏感性、特异性、阳性预测值、阴性预测值分别为72.2%、63.0%、67.6%、73.4%。而本研究NLR截断值为>11.5,高于COMELIS等[8]的研究,造成一定差异;且本研究中LYM在BSI组与对照组之间无差异(P=0.105),这与COMELIS等[8]的报道存在较大差异,可能与COMELIS等选取的病例均为ICU重症病患,而本研究选取的病症较轻有关。血常规的4个参数(WBC、NEU、NLR、PLT)诊断价值均较低,AUC均在0.5~0.7之间,其中NLR的AUC最高,达0.69(95%CI:0.59~0.78),其敏感性、阳性预测值、阴性预测值为4个参数中最高。
近年来多数研究发现感染时期PLT会发生改变。本研究发现PLT是6个感染性指标中唯一一个与预测结果呈负相关的指标,与国内外大多数文献报道[9-10]相同。本研究显示PLT在血常规4个参数中具有较低的诊断价值,以较小检测结果表示检测方向为ROC检验方向,AUC为0.58(95%CI:0.47~0.69)。PLR多数用于预测各类癌症的预后[11],而研究发现癌症与炎症反应存在密切的联系。本研究结果显示BSI组与对照组之间PLR无明显差异(P=0.725)。
CRP作为最常用的一种急性时相反应蛋白,是目前临床辅助诊断BSI的常用检测指标,一般在细菌感染后12~18 h升高。PCT是目前研究较为广泛的一种临床指标,在区分血流感染和血流污染方面表现出较好的诊断性能[12],且PCT水平还与BSI的严重程度有一定相关性。本研究结果显示BSI组CRP水平明显高于对照组(P<0.01),对BSI的预测价值明显低于PCT(AUC:CRP为0.72,PCT为0.89,P<0.05)。CRP有较好的敏感性(72.00%),但特异性是6个指标中最差的(52.17%),这可能使CRP产生大量的假阳性结果。PCT的敏感性、特异性、阳性预测值和阴性预测值远高于其他5种标志物,AUC显著高于其它标志物(P均<0.05),但AUC<0.9,诊断价值中等。
综上所述,虽然6个感染性标志物在BSI组和对照组之间有明显差异,但没有1种指标AUC达到0.9、敏感性和特异性达到95%以上。因此,仅通过1种指标无法对BSI进行准确的判定,但可通过多个指标联合检测提高敏感性和特异性,为快速诊断BSI提供依据。
参考文献
[1]VINCENT JL. Clinical sepsis and septic Shock-definition, diagnosis and management principles[J]. Langenbecks Arch Surg,2008,393(6):817-824.
[2]LEIBOVICI L, GREENSHTAIN S, COHEN O, et al. Bacteremia in febrile patients. A clinical model for diagnosis[J]. Arch Intern Med,1991,151(9):1801-1806.
[3]DELLINGER RP, LEVY MM, CARLET JM, et al. Surviving Sepsis Campaign:international guidelines for management of severe sepsis and septic shock[J]. Intensive Care Med,2008,34(1):17-60.
[4]LEVY MM, DELLINGER RP, TOWNSEND SR, et al. The Surviving Sepsis Campaign:results of an international guidelinebased performance improvement program targeting severe sepsis[J]. Intensive Care Med,2010,36(2):222-231.
[5]NUUTILA J, LILIUS EM. Distinction between bacterial and viral infections[J]. Curr Opin Inect Dis,2007,20(3):304-310.
[6]LUTFIYYA MN, HENLEY E, CHANG LF, et al. Diagnosis and treatment of community-acquired pneumonia[J]. Am Fam Physician,2006,73(3):442-450.
[7]ZAHOREC. Ratio of neutrophil to lymphocyte counts-rapid and simple parameter of systemic inflammation and stress in critically ill[J]. Bratisl Lek Listy,2001,102(1):5-14.
[8]CORNELIS PC, PAUL TL, REJIV B, et al. Lymphocyopenia and neutrophil-lymphocte count ratio predict bacteremia better than conventional infection markers in an emergency care unit[J]. Critical Care,2010,14(5):R192.
[9]蒋燕, 巨容. 新生儿败血症患者血小板变化的临床意义[J]. 川北医学院学报,2012,27(5):496-499.
[10]SHARMA R, TEPAS JJ, HUDAK ML, et al. Neonatal gut barrier and multiple organ failure:role of endotoxin and proinflammatory cytokines in sepsis and necrotizing enterocolitis[J]. J Pedia Surg,2007,42(3):454-461.
[11]SMITH RA, BOSONNET L, RARATY M, et al. Preoperative platelet-lymphocyte ratio is an independent significant prognostic marker in resected pancreatic ductal adenocarcinoma[J]. Am J Surg,2009,197(4):466-472.
[12]侯伟伟,肖倩茹,江涟,等. 血清降钙素原作为菌血症预示因子临床价值的研究[J].检验医学, 2014,29(8):802-805.
(本文编辑:范基农)

收稿日期:(2014-11-07)
中图分类号:
文章编号:1673-8640(2015)05-0522-03R446.11
文献标志码:ADOI:10.3969/j.issn.1673-8640.2015.05.026
通讯作者:李招云,联系电话:0576-88526238
作者简介:钟倩怡,女,1981年生,学士,主管技师,主要从事临床检验工作。

