不同亚型分水岭脑梗死的发病机制及临床特点分析
黄 伟,孟庆伟
不同亚型分水岭脑梗死的发病机制及临床特点分析
黄伟,孟庆伟
首都医科大学良乡教学医院(北京 102488),E-mail:liang66688@sina.com
摘要:目的探讨不同亚型分水岭脑梗死的发病机制和临床特点。方法回顾性分析58例分水岭脑梗死病人的临床资料(包括28例皮层型及30例皮层下型)。结果皮层型颅内外动脉严重狭窄或闭塞9例(32.1%),颈动脉易损斑块形成19例(67.9%);皮层下型颅内外动脉严重狭窄或闭塞病人23例(76.7%),颈动脉易损斑块形成7例(23.3%)。皮层型与皮层下型比较差异有统计学意义(P<0.05)。皮层型2例(7.1%)于入院第1周病情出现恶化,皮层下型15例(50.0%)出现恶化,皮层型与皮层下型比较差异有统计学意义(P<0.05)。结论颅内外动脉重度狭窄或闭塞是皮层下型分水岭梗死的重要危险因素,血流动力学障碍是其发病机制,颈动脉易损斑块是皮层型分水岭梗死的重要危险因素,微栓塞在其发病过程中起重要作用。皮层下型病情更严重,恶化几率更高,预后更差,临床医师应重视对此型病人的识别和处理。
关键词:分水岭脑梗死;不同亚型;发病机制;临床特点
分水岭脑梗死(watershed infarcts,WSI)又称边缘带脑梗死,是指发生于脑内的2条或2条以上主要动脉分布区交界处的脑梗死,国内报道其发病率占全部脑梗死的10%[1],传统上将其分为皮层型分水岭梗死(CWSI,亦称外分水岭梗死)和皮层下型分水岭梗死(IWSI,亦称内分水岭梗死)。WSI在疾病的发生机制有其特殊性,多数学者认为WSI的发病机制为低灌注和/或血栓清除下降,微栓塞多个因素相互影响,部分研究认为CWSI和 IWSI的发病机制存在差异,为进一步加深对不同亚型WSI的认识。本研究总结我院收治的58例不同亚型WSI的临床资料,进一步探讨其发病机制及临床特点。
1资料与方法
1.1研究对象2011年2月—2013年8月我院神经内科收治的58例经头颅磁共振成像(MRI)证实为急性WSI的病人,男40例,女18例,年龄53岁~78岁,平均69岁,均为急性起病,主要临床表现为偏瘫,偏身感觉障碍,偏盲,言语障碍及认知功能障碍。诊断标准符合全国第四届脑血管病会议制定的标准[2];排除心房颤动、风湿性心脏病和心脏瓣膜置换引发的心源性脑栓塞病人。
根据头颅MRI对WSI病人分型,CWSI:为大脑前动脉(ACA)、中动脉(MCA)、后动脉(PCA)皮质支交界区的脑梗死,病灶呈楔形改变,尖端向侧脑室,底部向软脑膜,由前向后呈C型分布。IWSI:ACA前动脉与Heubner折返动脉之间,MCA皮质支与豆纹动脉或脉络膜动脉之间,位于放射冠区及半卵圆中心,沿侧脑室外侧分布,本研究中CWSI组28例,IWSI组30例。
1.2既往病史及发病诱因既往高血压病史40例,糖尿病史30例,高脂血症32例,短暂性脑缺血发作(TIA)病史8例,冠心病病史18例,吸烟史32例;发病诱因:IWSI组中病前发生心源性休克2例,失血性休克1例,腹泻3例,窦性心动过缓1例,全麻手术后发病2例,过度降压10例(血压降低大于平时的30%)。
1.3方法采用回顾性研究方法,所有入选病例均为头颅MRI+磁共振扩散加权成像(DWI)确诊的急性脑梗死病人,采用美国国立卫生研究院脑卒中量表(NIHSS)评分确定病情,分别于入院后第1天及第7天测量NIHSS评分,比较确定临床病情变化,改善:NIHSS评分下降大于2分;稳定:NIHSS评分不变或下降小于2分;恶化:NIHSS评分增加[3]。颈动脉彩超筛查颈部不稳定斑块,头颈部CTA筛查颅内外动脉严重狭窄(>70%)或闭塞。
1.4统计学处理采用SPSS13.0软件分析数据,病变分布情况采用χ2检验,临床特征表现采用Mann-Whitney U 秩和检验,P<0.05为差异有统计学意义。
2结果
2.1颈部易损斑块及颅内外动脉严重病变分布情况CWSI、IWSI颈部易损斑块及重度血管狭窄或闭塞发生率比较差异有统计学意义(P<0.05)。详见表1。

表1 颈部易损斑块及颅内外动脉
2.2NIHSS评分变化皮层型2例(7.1%)于入院第1周病情出现恶化,皮层下型15例(50.0%)出现恶化,皮层型与皮层下型比较差异有统计学意义(P<0.05)。详见表2。
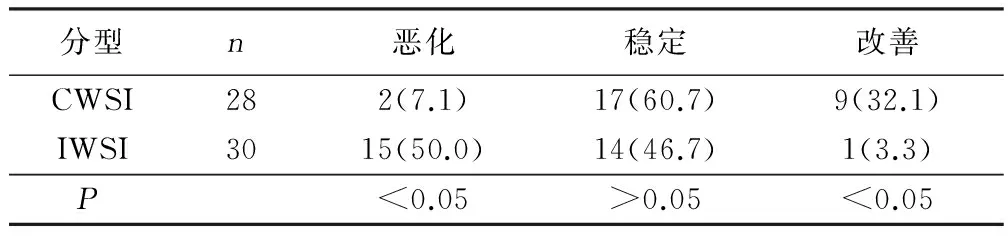
表2 NIHSS评分变化 例(%)
3讨论
3.1发病机制随着影像技术的发展,近年来有关WSI发病机制的研究有了新的进展。部分研究认为,CWSI和IWSI的发病机制存在差异,Yong等[4]研究发现IWSI主要为血流动力学异常所致,而栓塞是CWSI的主要发病机制,Momjian-Mayor等[3]发现IWSI与血流动力学因素密切相关,动脉栓塞可能在单纯皮质型分水岭梗死中起重要作用。本研究发现IWSI组中发病前有19例分别出现过休克、腹泻、心动过缓、过度降压等低灌注、低血压情况,且IWSI组颅内外血管重度狭窄或闭塞发生率为76.7%,明显高于CWSI组(32.1%),均提示IWSI可能是在血管狭窄的基础上由低灌注诱发,当颈内动脉或大脑中动脉高度狭窄(>70%)或闭塞时,其远端的分水岭区易受血压降低等血流动力学异常及血黏度升高等血液流变学异常的影响,而导致相邻动脉交界区灌注不足[5]。从而证明血流动力学障碍在IWSI中起重要作用。本研究中CWSI组存在颈部易损斑块19 例(67.9%),明显高于IWSI组(23.3%),提示颈动脉易损斑块是CWSI的重要危险因素,颈动脉易损斑块是微栓塞的重要来源,因而证明了微栓塞可能在CWSI中起着更重要的作用。Moriwaki等研究19例通过单光子发射计算机断层扫描、正电子发射计算机断层显像和尸检证实,许多CWSI由微栓子引起,其梗死灶周围的血流灌注并无明显降低,与本研究结果一致。
3.2临床特点除了发病机制的不同,两组的临床特点也有所不同。近年来国内外对分水岭梗死的研究表明,与CWSI相比,IWSI病情更严重,恶化几率更高,预后更差。提示更应重视对IWSI病人的识别和处理。本研究显示:CWSI和IWSI在入院7 d内的临床病程经过显著不同,CWSI组病人中只有7.1%在第1周症状恶化,其余多为稳定或改善,而IWSI组中有50.0%在入院第1周症状出现恶化,证明IWSI多为进展性脑梗死。原因可能与皮层血液供应丰富,侧支循环容易建立,而皮层下深部血供为深穿支动脉供应,其多为终末动脉,侧支循环代偿较差有关。
3.3治疗和预防充分认识不同亚型脑分水岭梗死的发病机制和临床特点,及时选择恰当的脑血管检查方法尤为重要,颅内外动脉重度狭窄或闭塞是IWSI的重要危险因素,血流动力学障碍是IWSI的重要发病机制,颈动脉不稳定斑块是CWSI的重要危险因素,微栓塞在CWSI中起重要作用。因此对IWSI在及时给予抗血小板、补液扩容的同时更应认真进行脑血管检查以筛查血管病变,必要时给予血管内治疗,而对于CWSI病人除一般治疗外,应积极的给予降脂稳定斑块治疗。
参考文献:
[1]Torvik A.The pathogenesis of watershed infarcts in the brain [J].Stoke,1984,15(2):221-223.
[2]中华医学会神经科学会.各类脑血管病诊断要点[J].中华神经科杂志,1996,12(29):379-380.
[3]Momjian-Mayor I,Baron JC.The pathophysiology of watershed infarction in intermal carotid artery disease [J].Stroke,2005,36:567-577.
[4]Yong SW,Bang OY,Lee PH,et al.Internal and cortical border-zone infarction:clinical and diffusion-weighted imaging features[J].Stroke,2006,37(3):841-846.
[5]Maki T,Wakita H,Mase M,et al.Watershed infarcts in a multiple microembolic model of monkey[J].Neurosci Lett,2011,499:80-83.
(本文编辑郭怀印)
中图分类号:R743.1R255.2
文献标识码:B
doi:10.3969/j.issn.1672-1349.2016.02.029
文章编号:1672-1349(2016)02-0191-02
(收稿日期:2015-06-08)

