双水平气道及经鼻持续气道正压通气联合肺泡表面活性物质治疗早产儿呼吸窘迫综合征疗效观察
淡 云,王亚萍
(1.咸阳市中心医院新生儿科,陕西 咸阳 712000;2.咸阳市第一人民医院新生儿科,陕西 咸阳 712000)
双水平气道及经鼻持续气道正压通气联合肺泡表面活性物质治疗早产儿呼吸窘迫综合征疗效观察
淡云1,王亚萍2
(1.咸阳市中心医院新生儿科,陕西 咸阳712000;2.咸阳市第一人民医院新生儿科,陕西 咸阳712000)
摘要:目的探讨双水平气道正压通气(DuoPAP)与经鼻持续气道正压通气(NCPAP)联合肺泡表面活性物质(PS)在新生儿呼吸窘迫综合征(RDS)治疗中的价值。方法 选取胎龄30~37周之间,生后24 h内,确诊为RDS患儿60例,全部患儿按照随机原则分为DuoPAP组及NCPAP 组,并予以PS替代治疗,分别观察两组患儿的临床疗效、相关并发症的发生及预后。结果两种通气方式均可改善PaO2,PaCO2,OI,但DuoPAP较NCPAP能迅速改善氧和提高PaO2,降低PaCO2,减少二氧化碳潴留。DuoPAP组再次插管有创呼吸支持率及气胸发生率低于NCPAP组,DuoPAP可减少用氧时间,呼吸支持时间及医疗花费,减轻了患儿的家庭经济负担,减少了患儿氧暴露时间。结论两种通气方式治疗RDS均有效,但DuoPAP较NCPAP相比可迅速改善氧合,减少用氧时间及降低再次插管有创呼吸支持率,值得临床应用。
关键词:呼吸窘迫综合征,新生儿;肺表面活性剂;连续气道正压通气;间歇正压呼吸;间歇正压通气;治疗结果
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,RDS) 是指由于肺泡表面活性物质(PS)缺乏或不足引起的以呼气性呻吟、进行性呼吸困难、发绀和呼吸衰竭为主要临床表现的一种新生儿早期严重的呼吸系统疾病[1]。目前PS替代治疗和呼吸支持的应用使90%以上的RDS患儿存活。近年来经鼻持续气道正压通气(NCPAP )、双水平气道正压通气(DuoPAP )是临床上应用比较广泛的两种通气模式。本研究拟通过对DuoPAP联合PS与NCPAP联合PS治疗RDS两种方式进行比对研究,为临床工作提供更多依据。
1资料与方法
1.1一般资料选择2013年10月至2015年10月期间入住我院新生儿科并诊断为RDS患儿为研究对象。诊断依据邵肖梅主编的《实用新生儿学》第 4 版的诊断标准[1]。DuoPAP组28例,包括男13 例,女15例,胎龄(33.00±2.02)周,出生体质量 (2.15±0.54)kg,出生时间(6.05±5.90)h,NCPAP 组32例,包括男14例,女18例,胎龄(33.13±2.12)周,出生体质量(2.11±0.56)kg,出生时间(5.55±4.64)h。以上两组在性别、胎龄、年龄、体质量等差异无统计学意义(P>0.05),具有可比性。
1.2纳入标准(1)胎龄在30~37周,生后24 h内。(2)入院临床表现和胸部X线证实为RDS,均需使用PS替代治疗。(3)应用PS替代治疗后使用鼻导管吸氧(氧流量>1 L·min-1)时仍有呼吸困难表现,并且SaO2不能维持在 88%~93%之间。
1.3排除标准(1)先天性呼吸道畸形、先天性膈疝、气管-食管瘘等先天畸形。(2)生后存在严重感染性疾病、新生儿重度窒息、胎粪吸入综合征、肺出血、气漏、湿肺。(3)存在Ⅱ型呼吸衰竭(血气标准:PaO2<60 mmHg,PaCO2>50 mmHg,pH<7.25)。
1.4治疗方法患儿入院后随机给予DuoPAP及NCPAP治疗,完善相关检查后立即气管插管给予滴注PS,给药后继续原通气模式。患儿病情平稳,逐渐下调参数、撤机、鼻导管吸氧,若不能维持,重新气管插管使用有创呼吸机。NCPAP组直接上有创呼吸机,不经过DuoPAP过渡,撤有创呼吸机后,全部使用 NCPAP 模式过渡,逐渐停氧。
1.5观察指标上机6、12、24、48和72 h行动脉血气分析,记录PaO2、PaCO2、记录生后72 h内创有呼吸支持发生的情况及结局,BPD气胸的发病率、总用氧时间、医疗花费、死亡、住院时间等。

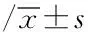
表1 两组 PaO2比较

表2 两组 PaCO2比较
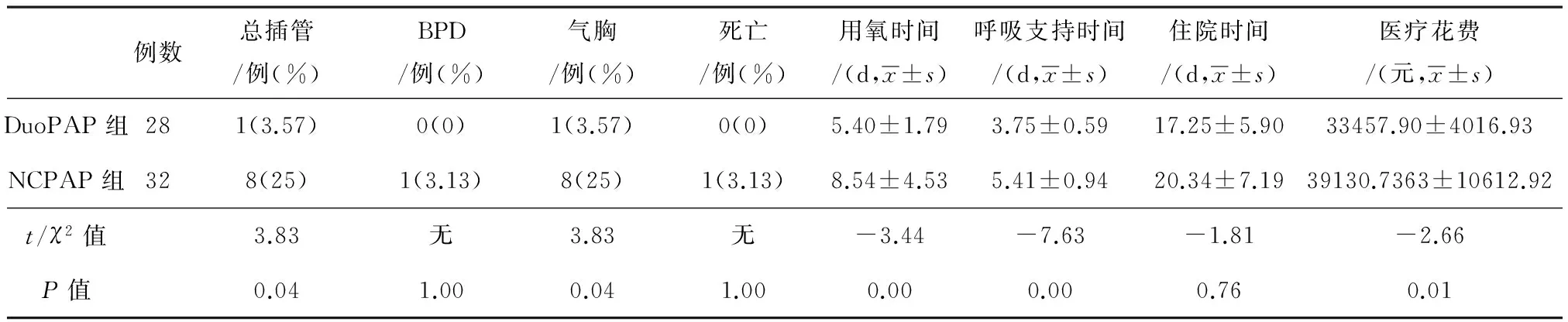
表3 插管率等指标比较
2结果
DuoPAP组血气PaO2在6、12、24、48、72 h均高于NCPAP组,差异有统计学意义(P﹤0.05),见表1。DuoPAP组血气PaCO2在6、12、24、48、72 h均低于Ncpap组差异有统计学意义(P﹤0.05),见表2。DuoPAP组再次插管有创呼吸支持率、气胸的发生率、用氧时间、呼吸支持时间及医疗花费均低于NCPAP组,差异有统计学意义(P﹤0.05),见表3。DuoPAP组及NCPAP组在BPD,死亡的发生率,住院时间上差异无统计学意义(P>0.05),见表3。
3讨论
目前PS替代治疗和呼吸支持的应用,使得大多数RDS患儿存活。无创通气能改善氧合,解决肺泡萎陷并减少了机械通气造成的相关并发症,如呼吸机相关性肺炎,肺损伤,气漏等[2]。NCPAP 及DuoPAP已成为目前临床上应用比较广泛的两种通气形式。DuoPAP可以看成是NCPAP的一种增强,疗效优于NCPAP,而且研究表明,早期使用DuoPAP 较NCPAP治疗RDS 可有效降低机械通气的使用率[3]。
本研究结果显示,两组均可迅速提高氧分压,降低二氧化碳分压,改善氧合,但DuoPAP优于NCPAP。NCPAP能提供正压,但为了保证充足的潮气量,正压需要足够大,而气道压力过大会引起呼吸困难,从而导致二氧化碳潴留[4]。DuoPAP在NCPAP水平上增加了另一路吸气正压,既具有无创的特点,又具有机械通气的特点[5-6],吸气时高的正压可扩张塌陷的气道,保障潮气量,增加肺泡通气量,呼气时相对较低的压力可对抗呼气末正压,防止肺泡萎陷的发生,从而改善通气及换气功能。故DuoPAP可使患儿动脉氧分压上升,血循环中氧含量的增加使得二氧化碳的含量逐渐减少,从而减轻患儿呼吸性酸中毒的发生,纠正低氧血症和二氧化碳潴留,并减少了呼吸暂停、呼吸性酸中毒等导致重新插管因素的发生[7],使得机械通气率下降,本研究中与国内外报道一致[8]。
DuoPAP组中患儿机械通气率下降,氧合迅速改善,减少了呼吸支持时间及用氧时间故节省了医疗花费,对患儿家庭减轻经济负担,对患儿减少氧暴露时间。
无创通气的使用,使得BPD的发病率得到下降也已得到认可[9]。Ramanathan等[10]研究结果均显示无创呼吸机的使用可减少RDS的插管率从而降低BPD的发病率,特别是极低出生体重儿。本研究显示DuoPAP虽可降低再次插管机械通气率,降低吸氧浓度,但BPD的发生率两组无统计学意义,原因可能为入组的样本量偏小及极低出生体重儿的人数偏少所致,尚需多中心大样本进一步研究。
综上所述,DuoPAP在治疗RDS上可迅速改善氧合并减少二氧化碳潴留,从而达到早撤机,减少用氧时间,降低插管率、气胸的发生,节省了患者花费,值得推广。
参考文献
[1]邵肖梅.新生儿呼吸窘迫综合征//实用新生儿学[M].4版.北京:人民卫生出版社,2011:395-396.
[2]祝伟,张成云,张念陪.NICU常规机械通气相关并发症临床分析[J].中国煤炭工业医学杂志,2013,16(10):1628-1631.
[3]孔令凯,孔祥永,李丽华,等.双水平正压通气和持续气道正压通气在早产儿呼吸窘迫综合征中应用的比较[J].中华实用儿科临床杂志,2012,14(12):888-892.
[4]刘丽芳,李晓东,蔡琳,等.经鼻间歇正压通气与经鼻持续气道正压通气治疗新生儿呼吸窘迫综合征疗效分析[J].中国新生儿科杂志,2013,28(2):96-98.
[5]O’Brien K,Campbell C,Brown L,et al.Infant flow biphasic nasal continuous positive airway pressure (BP- NCPAP) vs.infant flow NCPAP for the facilitation of extubation in infants′≤1 250 grams:a randomized controlled trial[J].Bmc Pediatrics,2012,12(1): 43.
[6]Shifang T,Jinning Z,Jie S,et al.Nasal intermittent positive pressure ventilation versus nasal continuous positive airway pressure in neonates: a systematic review and meta-analysis[J].Indian Pediatrics,2013,50(4):371-376.
[7]周广玲,高翔羽,严艺.双水平无创正压通气在新生儿呼吸衰竭的应用[J/CD].中华妇幼临床医学杂志(电子版),2013,9(2):206-208.
[8]戴立英,张健,王琍琍.双水平正压通气在早产儿呼吸窘迫综合征治疗中的应用[J].临床儿科杂志,2014,32(8):732-735.
[9]Vikramaditya D,Veronika N,Vineet B.Type and timing of ventilation in the first postnatal week is associated with bronchopulmonary dysplasia/death[J].American Peri,2011,28(4):321-330.
[10] Ramanathan R.Nasal respiratory support through the nares: its time has come[J].Journal of Perinatology Official Journal of the California Perinatal Association,2010,30(Suppl):67-72.
doi:10.3969/j.issn.1009-6469.2016.05.043
(收稿日期:2016-01-25,修回日期:2016-03-08)

