经胸微创封堵与传统修补术治疗婴幼儿室间隔缺损的临床效果比较
陈健,刘建实
经胸微创封堵与传统修补术治疗婴幼儿室间隔缺损的临床效果比较
陈健1,刘建实2△
摘要:目的比较经胸微创封堵术与传统修补术在治疗婴幼儿室间隔缺损(VSD)方面的临床效果。方法回顾分析2013年10月—2015年2月天津市胸科医院心外科91例6岁以下VSD患者的资料。按照手术方式分为经胸微创VSD封堵术组(封堵组)13例和传统体外循环(CPB)下直视VSD修补术组(修补组)78例。术前心脏超声确定VSD类型、VSD边缘与主动脉瓣及三尖瓣的距离、肺动脉压以及合并其他心脏畸形等情况,术中及术后监测输血量、瓣膜反流、机械通气时间、重症监护室(ICU)停留时间、住院时间及费用等情况。术后定期随访,收集心律失常、溶血、瓣膜反流及VSD残余分流的情况。结果全部91例患者无手术死亡,封堵组中1例中转为CPB下修补术。封堵组ICU停留时间及住院时间明显少于修补组[(13.2±11.7)h vs.(77.2±55.8)h,(10.0±3.2)d vs.(15.8±6.7)d],封堵组采用全胸骨切开及CPB 1例(7.7%),修补组全部采用全胸骨切开及CPB,封堵组输注悬浮红细胞、血浆量及机械通气时间均少于修补组(P<0.05)。术后近期以及随访期间心律失常、VSD残余分流、瓣膜反流、溶血等并发症的发生率及住院费用2组间差异无统计学意义(P>0.05)。结论经胸微创封堵术较传统修补术治疗婴幼儿VSD的近期临床疗效更好,远期疗效有待进一步观察随访。
关键词:心脏缺损,先天性;室间隔缺损;外科手术,微创性;婴幼儿
作者单位:1天津市滨海新区大港医院胸心外科(邮编300270);2天津市胸科医院心外科
作者简介:陈健(1973),男,硕士,副主任医师,主要从事胸心外科相关研究
△
通讯作者E-mail:jianshiliu@aliyun.com
室间隔缺损(Ventricular septal defect,VSD)是先天性心脏畸形中最常见的一种,约占先天性心脏病的20%,除部分VSD可自然“闭合”外,大多数仍需手术治疗[1]。VSD手术方法分为体外循环(Cardiopulmonary bypass,CPB)下传统修补术、经周围血管介入封堵术及近年来开展的经胸微创VSD封堵术。这3种方法各自有对应的适应证。国内很多学者认为经胸微创VSD封堵术解决了低体质量儿无可供选择的介入导管问题,也避免了放射损伤发生,是融合介入技术与传统手术的杂交技术,超过5 000例的多中心临床试验证实其疗效明显优于传统VSD修补术[2]。但美国对膜周部VSD的介入封堵治疗仅处于Ⅰ期临床试验阶段,目前的结论认为:技术可行,体质量超过8 kg的儿童似乎相当安全,可以继续进行临床试验以评估长期安全性和有效性[3]。Michel-Behnke等[4]报道了德国、奥地利和瑞士11家医学中心2001—2009年间20例VSD经胸封堵的经验,认为该术式疗效与传统手术修补相当。由此可见,欧美国家对经胸VSD封堵术的态度十分谨慎,这与国内部分学者的观点不同。本文回顾性分析天津市胸科医院收治的91例VSD患者资料,分别采用经胸微创封堵术和CPB下传统修补术治疗,旨在对两种术式的临床效果进行评价。
1 对象与方法
1.1研究对象收集2013年10月—2015年2月天津市胸科医院心外科经心脏超声第一诊断为VSD的91例患者资料,其中男52例,女39例,年龄12 d~6岁,中位年龄12.1 (10.8,13.3)个月,肺动脉压(40.0±9.1)mmHg(1 mmHg= 0.133 kPa)。包括术前喂养困难28例,缺氧发作13例,生长发育滞后27例。VSD解剖分型:膜周部57例,嵴下型23例,肌部1例,干下型8例,嵴内型1例,多发型1例。合并房间隔缺损(ASD)33例,合并其他心脏疾患包括:卵圆孔未闭、动脉导管未闭、三尖瓣关闭不全、二尖瓣关闭不全、肺静脉狭窄、肺动脉瓣狭窄等。患者入院后均行胸部X线片、心脏超声及相关化验检查评估。
1.2纳入标准及分组经胸微创封堵术(封堵组)的纳入标准:(1)血流动力学异常的膜周部或肌部VSD,且VSD直径4~8 mm。(2)不合并需同时CPB下手术的其他心脏疾患。(3)VSD上边缘距离主动脉瓣下缘>2 mm,无中度以上主动脉瓣或三尖瓣反流。(4)告知国内外治疗方法的不同,同意经胸封堵VSD并签署知情同意书者。最终纳入13例,其余78例采用传统CPB下直视VSD修补术(修补组)。
1.3手术方法
1.3.1经胸微创VSD封堵术患者气管插管、全身麻醉,胸骨中下段部分切开。经食管心脏超声(transesophageal echocardiography,TEE)多切面观察,再次确定VSD的位置、大小,是否合并膜部瘤,与三尖瓣隔瓣及主动脉右冠瓣之间的距离,VSD分流方向,是否合并其他畸形,并确定右心室前壁穿刺点的位置(通常选择在右室流出道裸区),确保输送鞘管置放角度合适。预定穿刺点外周预制全层“双荷包”线,给予肝素1 mg/kg,使用套管针穿刺,置放导丝入右心室并经VSD进入左心室,去除穿刺针,沿导丝送入穿刺鞘管,妥善固定后撤导丝,输送系统排气后,经鞘管将封堵器送入心腔,推出左室侧封堵伞,回拉,使其与VSD左室侧紧贴,推出右室侧封堵伞,TEE确定封堵器位置合适,是否影响邻近瓣膜活动,有否残余有血流动力学意义的分流,满意后释放封堵伞。收紧“荷包”,置放心包引流,常规关胸。
1.3.2传统CPB下直视VSD修补术患者气管插管、全身麻醉,全胸骨切开。取自体心包备用,戊二醛处理。结扎动脉导管,建立CPB,给予肝素3 mg/kg,主动脉阻断,心脏停跳。根据VSD的部位做相应心脏切口,探查VSD情况及是否合并其他畸形需同期矫治。缝合修补VSD,鼓肺排气,关闭心脏切口,排气,心脏复跳,循环稳定后停CPB,中和肝素,止血,引流,常规关胸。
1.4监测指标 (1)术中指标:手术切口情况、CPB、心肌阻断、术中失血量及心律变化等。(2)围手术期指标:血红蛋白(Hb)、血氧饱和度(SaO2)、左室射血分数(LVEF)、左室舒张末期内径(LVEDd)、输入血液制品量、瓣膜反流、VSD残余分流、心律失常、溶血、机械通气时间、重症监护室(ICU)停留时间、住院时间和费用等。
1.5随访术后2周,1、3、6、12、18个月分别随访,方式分为定期门诊复查或者电话随访。内容包括超声心动图,心电图,血、尿常规,了解有无心律失常、VSD残余分流、瓣膜反流及溶血等情况。
1.6统计学方法采用SPSS 17.0统计软件进行统计学分析。正态分布计量资料以均数±标准差(±s)表示,2组间比较采用独立样本t检验,手术前后的比较采用配对t检验。非正态分布计量资料采用M(P25,P75)表示,组间比较采用秩和检验。计数资料以例(%)表示,组间比较采用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.12组一般临床资料比较2组的年龄、性别、身高、体质量、早产儿、气促、肺炎、合并ASD、VSD直径、膜周或肌部VSD比例、Hb、SaO2、LVEF等差异无统计学意义(P>0.05)。修补组生长发育滞后比例、肺动脉压高于封堵组,LVEDd低于封堵组(P< 0.05),见表1。
2.22组间术中及术后情况比较全部91例患者无手术死亡及切口感染。封堵组中1例因术中TEE发现合并其他心内畸形而中转为传统开胸手术,封堵成功率92.3%(12/13)。2组患者术后心律失常、VSD残余分流、瓣膜反流、溶血发生率及住院费用差异无统计学意义,封堵组术中CPB、心肌阻断、输注悬浮红细胞、血浆、机械通气时间、ICU停留时间、住院时间均少于修补组(P<0.01),见表2。
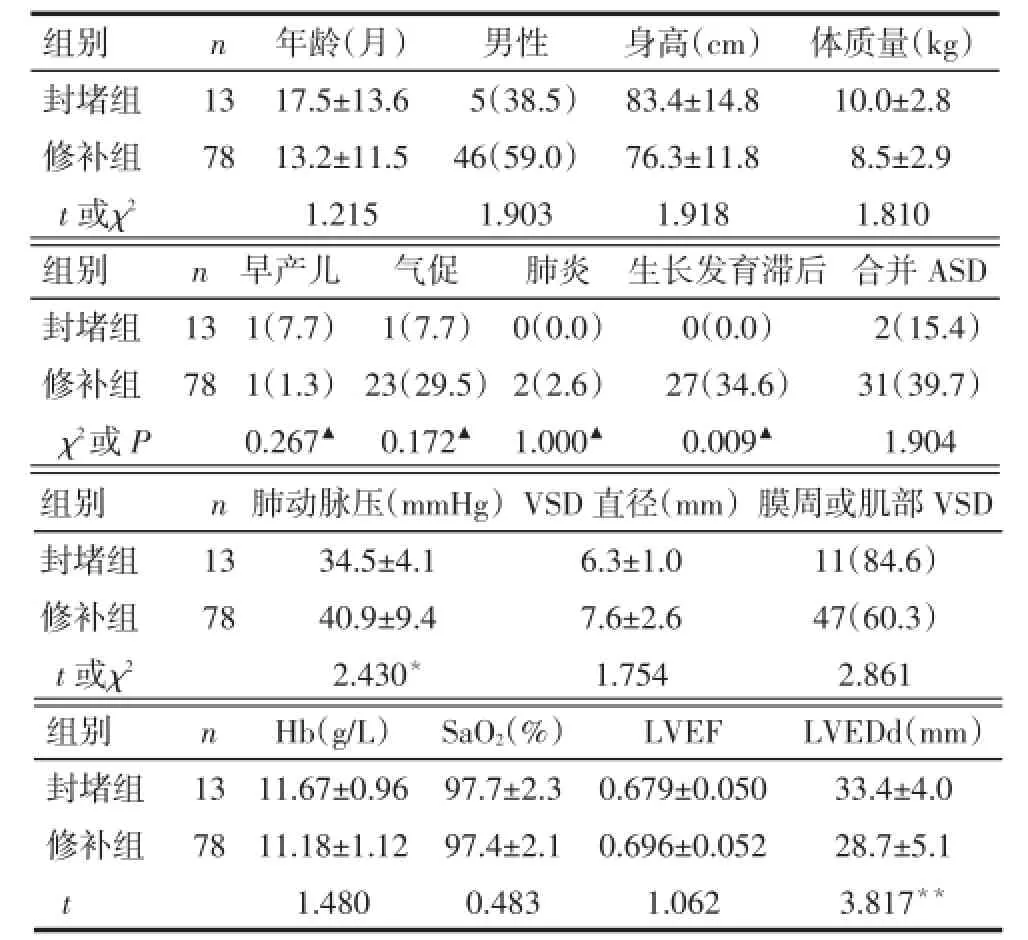
Tab.1 Comparison of general data of patients between two groups表1 2组患者一般资料比较
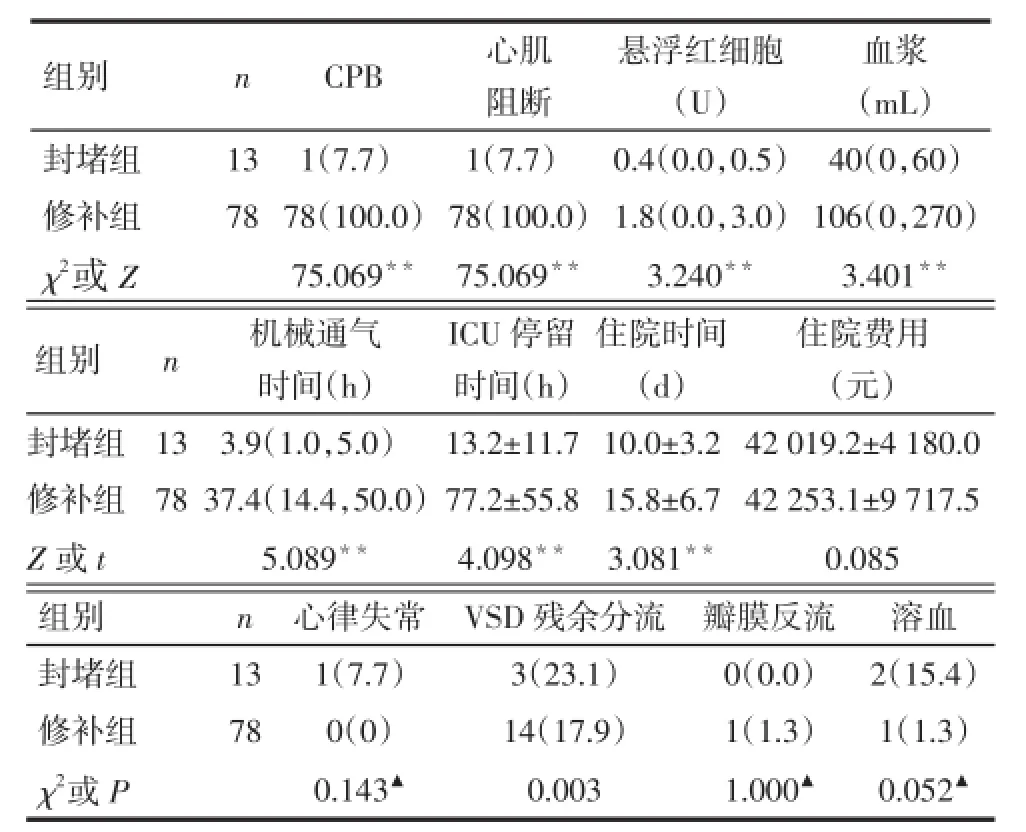
Tab.2 Comparison intraoperative and postoperative conditions between two groups表2 2组患者术中及术后情况比较
2.3随访情况所有患者均获得随访,随访时间12~28个月。术后2周随访1例患者发生Ⅲ度房室传导阻滞,经激素治疗后未见复发。术后2周、1个月及3个月超声随访,封堵组与修补组VSD残余分流分别为2例(15.4%)和9例(11.5%),6个月时修补组有1例VSD残余分流,封堵组无残余分流,12个月及以上随访2组均无残余分流。2组术后随访期间均无溶血及轻度以上瓣膜反流。
3 讨论
3.1VSD的手术时机与手术指征VSD患者出现主动脉反流、三尖瓣反流、肺动脉高压、发育迟缓,甚至发生紫绀者均应积极早期手术。Correia Martins等[5]报道,新生儿期完成VSD的修补有利于患者术后的生长发育,如果推迟到婴幼儿期甚至更晚的时间再做VSD矫治手术,可能加重今后出现代谢综合征、肥胖以及心血管病的风险。本研究中患者术前喂养困难28例,缺氧发作13例,生长发育滞后27例,肺动脉压(40.0±9.1)mmHg,具有明确的手术指征,手术时年龄最小者12 d,且无围手术期死亡发生,印证了VSD早期手术的必要性和安全性。2组间肺动脉压及LVEDd差异有统计学意义,考虑与非随机分组及封堵组入组条件严格有关,符合本研究验证性手术的初衷。
3.22种手术对术后ICU停留及住院时间的影响术后合理的ICU停留时间对减少婴幼儿心脏手术后并发症的发生有至关重要的意义,反映了患者的快速康复过程。婴幼儿期手术的患者VSD直径较大,肺动脉压偏高,继发气促、喂养困难、生长发育滞后较明显,可能反复发作上呼吸道感染,这些均是导致术后并发症的原因。CPB及心肌阻断本身对患者肝、肾、肺、脑等脏器及血液系统的损伤也是难以避免的,这些也增加了患者术后并发症的发生率;从而增加了ICU停留及住院时间,是影响心脏手术后恢复及死亡的危险因素[6]。本研究中封堵组CPB及心肌阻断均仅1例,术后ICU停留、住院时间均明显短于修补组,提示经胸微创封堵术在婴幼儿VSD治疗的术后恢复时间上优于传统CPB下直视VSD修补术。
3.3国内外开展经胸微创VSD封堵术情况Kang等[7]报道了英国2005—2013年10例婴幼儿肌部VSD行微创封堵术的情况,除1例因术后出现渐进性的三尖瓣反流而手术取出封堵器外,无封堵器栓塞、心律失常、显著瓣膜关闭不全等严重并发症;随访0.9~8.4年发现,4例存在无血流动力学意义的少量残余分流,认为经胸肌部VSD封堵术治疗婴幼儿的肌部VSD有效,可以避免CPB和常规手术的并发症,且没有晚期并发症。Yang等[8]报道了使用对称伞及偏心伞行VSD封堵术的患者,其封堵总成功率为94.37%(889/942),1例(0.1%)发生了主动脉瓣关闭不全;随访18个月,3例(0.32%)出现阿-斯综合征,但不能确定其为严重心律失常所致。本研究中也有1例患者术后2周发生Ⅲ度房室传导阻滞,经激素治疗后痊愈,原因可能为封堵器对VSD边缘的刺激导致周围组织发生水肿,影响到房室束的生物电传导,经激素脱水治疗3 d后缓解,随访未见复发。本研究是在吸收国内外经验基础上的探索,在封堵的成功率上与文献的结论一致。然而远期疗效如何,暂时未见随访10年甚至更长期的报道,这也将是本研究未来的关注点。
3.4VSD封堵术后并发症Wang等[9]报道了61例膜周部VSD的封堵经验,未出现有血流动力学意义的VSD残余分流,发生室早1例,术后随访1~21个月心功能稳定,未发现轻度以上的三尖瓣反流及主动脉瓣关闭不全,无完全性房室传导阻滞、封堵器血栓或者位置偏移。Ou-Yang等[10]报道了179例VSD封堵患者中6例(3.4%)发生不完全性右束支传导阻滞,1例术后第4天发生间歇性完全性房室传导阻滞,5 d后恢复;VSD残余分流的发生率为4.5%。本研究中封堵组心律失常的发生率为7.7%,术后近期VSD残余分流23.1%,结果明显差于以上两项研究结果,分析原因与定义标准有关,本研究中的心律失常指术后发生的全部心律失常,而没有特指右束支或房室传导阻滞的情况,且未将无血流动力学意义的残余分流患者剔除。Zhang等[11]报道的膜周部VSD患者行经胸封堵术(265例)与右侧腋下切口CPB下修补术(265例)的对比研究结果显示,封堵器放置的成功率为96.23%,中转CPB下手术10例(3.77%),术后短期心律失常30例(11.76%),残余分流18例(7.06%),本研究的结果与之相似;但其封堵术组治疗费用少于CPB组,与本研究不同。
3.5经胸微创VSD封堵术的病例选择VSD分型及其直径对选择手术方式有明确的指导作用,主要依赖经验丰富的超声医师术中密切配合。Wan等[12]介绍了95例VSD封堵术的治疗经验,其术后未发生Ⅲ度房室传导阻滞及残余分流等并发症,认为把握经胸VSD封堵术的适应证是提高手术成功率的关键,且对于VSD边缘距离主动脉瓣<1.5 mm的干下型VSD者选用偏心伞封堵能有效避免术后主动脉瓣的反流。Zhang等[13]报道了利用偏心伞封堵双动脉瓣下VSD的经验,封堵成功率为87.2%(75/ 86),认为术前主动脉瓣脱垂是手术失败的主要危险因素。本研究中对于偏心伞的使用经验不多。
3.6封堵术后并发症及随访结果评价目前,国内外对于VSD经胸封堵术的开展存在争议,主要是因为术后并发症及远期随访资料的缺失。本研究中2组术后近期心律失常、溶血、残余分流及瓣膜反流的发生率无差异,且术后随访也未见差异,说明经胸微创VSD封堵术治疗VSD是安全可靠的。该术式无需CPB及心脏停跳,手术切口小,输血量少,住院时间短,ICU停留及呼吸机使用时间均短;2组的住院费用虽然未见差异,但相信随着封堵术开展数量的增加,封堵器的价格会逐渐降低,其费用优势将显现。
综上所述,对有明确手术指征的婴幼儿VSD患者,早期手术能够使其受益,并且不增加手术风险。经胸微创封堵术较传统修补术近期临床疗效更好,远期疗效有待进一步观察随访。
参考文献
[1]He Q.Ventricular septal defect[M]//Zhu XD,Zhang BR.Cardiac Surgery.Beijing:People’s Medical Publishing House,2007:421-422.[何强.心室间隔缺损[M]//朱晓东,张宝仁.心脏外科学.北京:人民卫生出版社,2007:421-422].
[2]Chinese Association of Cardiovascular Surgery.The consensus on minimally invasive transthoracic device closure of ventricular septal defect of Chinese experts[J].Chin J Thoracic Cardiovascular Surg,2011,27(9):516-518.[中国医师协会心血管外科医师分会.经胸微创室间隔缺损封堵术中国专家共识[J].中华胸心血管外科杂志,2011,27(9):516-518].doi:10.3760/cma.j.issn.1001-4497.2011.09.002.
[3]Fu YC,Bass J,Amin Z,et al.Transcatheter closure of perimembranous ventricular septal defect using the new Amplatzer membranous VSD occluder:results of the U.S:phase I trial[J].J Am Coll Cardiol,2006,47(2):319-325.doi:10.1016/j.jacc.2005.09.028.
[4]Michel-Behnke I,Ewert P,Koch A,et al.Device closure of ventricular septal defects by hybrid procedures:a multicenter retrospective study[J].Catheter Cardiovasc Interv,2011,77(2):242-251.doi:10.1002/ccd.22666.
[5]Correia Martins L,Lourenço R,Cordeiro S,et al.Catch-up growth in term and preterm infants after surgical closure of ventricular septal defect in the first year of life[J].Eur J Pediatr,2016,175 (4):573-579.doi:10.1007/s00431-015-2676-4.
[6]Lou S,Ding F,Long C,et al.Risk factors for short-term adverse events in infants receiving open heart surgery[J].Chin J Clin Thorac Cardiovasc Surg,2011,18(3):222-226.[楼松,丁凡,龙村,等.影响婴儿心脏手术后近期预后的危险因素分析[J].中国胸心血管外科临床杂志,2011,18(3):222-226].
[7]Kang SL,Tometzki A,Caputo M,et al.Longer-term outcome of perventricular device closure of muscular ventricular septal defects in children[J].Catheter Cardiovasc Interv,2015,85(6):998-1005.doi:10.1002/ccd.25821.
[8]Yang Y,Gao L,Xu X,et al.Echocardiographic assessment and guidanceinminimallyinvasivesurgicaldeviceclosureof perimembranous ventricular septal defects[J].Heart Surg Forum,2014,17(4):E206-211.doi:10.1532/HSF98.2014340.
[9]Wang S,Zhuang Z,Zhang H,et al.Perventricular closure of perimembranous ventricular septal defects using the concentric occluder device[J].Pediatr Cardiol,2014,35(4):580-586.doi:10.1007/s00246-013-0823-0.
[10]Ou-Yang WB,Li SJ,Wang SZ,et al.Echocardiographic guided closure of perimembranous ventricular septal defects[J].AnnThorac Surg,2015,100(4):1398-1402.doi:10.1016/j. athoracsur.2015.05.036.
[11]Zhang X,Xing Q,Wu Q.Treatment of perimembranous ventricular septal defect in children weighing less than 15 kg:minimally invasive periventricular device occlusion versus right subaxillary small incision surgical repair[J].Thorac Cardiovasc Surg,2015,63 (5):409-418.doi:10.1055/s-0035-1546297.
[12]Wan L,Yu BT,Wu QC,et al.Transthoracic closure of atrial septal defect and ventricular septal defect without cardiopulmonary bypass[J].Genet Mol Res,2015,14(2):3760-3766.doi:10.4238/2015. April.22.4.
[13]Zhang S,Zhu D,An Q,et al.Minimally invasive perventricular device closure of doubly committed sub-arterial ventricular septal defects:single center long-term follow-up results[J].J Cardiothorac Surg,2015,10:119.doi:10.1186/s13019-015-0326-6.
(2016-01-27收稿2016-06-22修回)
(本文编辑李鹏)
中图分类号:R654.23
文献标志码:A
DOI:10.11958/20160038
Comparison of clinical efficacy of minimally invasive transthoracic device closure and traditional repair with ventricular septal defect in infants
CHEN Jian1,LIU Jianshi2△
1 Department of Cardiothoracic Surgery,Binhai New Area Dagang Hospital of Tianjin,Tianjin 300270,China;
2 Department of Cardiac Surgery,Tianjin Chest Hospital
△Corresponding AuthorE-mail:jianshiliu@aliyun.com
Abstract:ObjectiveTo compare the treatment effects between minimally invasive transthoracic device closure and traditional surgery on ventricular septal defect(VSD)in infants.MethodsData of 91 infants of VSD,who were less than 6 years old,were retrospectively analyzed from October 2013 to February 2015 in the department of cardiac surgery in Tianjin Chest Hospital.According to the operation mode,patients were divided into minimally invasive transthoracic device closure of VSD (closure)group(n=13)and traditional VSD repair under cardiopulmonary bypass(CPB,repair group,n=78)group.The preoperative cardiac ultrasound was used to determine the type of VSD,the distance from the margin of VSD to aortic and tricuspid valve, pulmonary artery pressure and other cardiac malformations.The intraoperative and postoperative monitoring included blood transfusion volume,valve regurgitation,mechanical ventilation time,intensive care unit(ICU)residence time,hospitalization time and hospitalization cost.The patients were followed up regularly after surgery to collect data including arrhythmia,hemolysis, valve regurgitation and residual shunt of VSD.ResultsThere was no operative mortality in 91 patients.In closure group 1 case was converted to traditional repair surgery under CPB.There were significantly less values in ICU residence time and hospitalization time in closure group than those of the repair group[(13.2±11.7)h vs.(77.2±55.8)h,and(10.0±3.2)d vs.(15.8± 6.7)d,P<0.05].In closure group 1 case(7.7%)underwent median sternotomy and CPB.All cases in repair group underwent median sternotomy and CPB.The infusion amount of suspended red blood cells,plasma and the time of mechanical ventilation were less in closure group than those in repair group(P<0.05).There were no significant differences in the incidence of complications during early postoperative and the follow-up period,including arrhythmia,VSD residual shunt,valve regurgitation, hemolysis,and the cost of hospitalization between two groups(P>0.05).ConclusionIn the comparison of the recent or shortterm clinical curative effect of VSD treatment in infants,the minimally invasive transthoracic VSD device closure is better than the traditional VSD repair treatment.Long term effects need to be further observed and followed up.
Key words:heart defects,congenital;heart septal defects,ventricular;surgical procedures,minimally invasive;infant

