不同类型肥胖与骨质疏松症的研究
聂义珍 燕巍 闫朝岐
哈尔滨医科大学附属第二医院,黑龙江 哈尔滨 150086
体重指数(body mass index, BMI)虽然和全身脂含量间存在较好的相关性,但并不能准确反映体脂在全身的分布情况,而腰围(waist circumference,WC)却能衡量脂肪在腹部蓄积程度。我国人群体脂分布与西方人群不同,以中心性肥胖为特点;在同等BMI情况下,中心性肥胖人群体脂含量高于全身性肥胖人群,故中心性肥胖对我国人群体内代谢水平的影响不容忽视。传统观念认为,肥胖具有抗骨质疏松的作用,但是随着研究的深入,人们发现仅通过体重指数(BMI)定义的肥胖来研究BMD值的差别,却忽视了不同类型肥胖对于骨质疏松的影响。为了进一步了解不同肥胖类型与骨质疏松的关系,本研究对1192例体检者进行双能X线骨密度检测,了解不同肥胖类型及各年龄组中骨质疏松的发病情况,同时研究骨质疏松与代谢异常的情况,为骨质疏松的早期预防和干预提供依据。
1 材料和方法
1.1 研究对象
收集2014年1月至2015年1月在哈尔滨医科大学附属第二医院体检中心体检人群共3954例,排除MS代谢组部分资料缺失、乙型肝炎标志物阳性、过量饮酒及合并严重感染疾病患者、甲状腺及甲状旁腺功能异常疾病、肝肾功能不全、尿蛋白阳性患者、血液系统病、肿瘤、长期卧床或活动障碍患者、营养不良和胃肠疾病、服用糖皮质激素、免疫抑制剂等影响骨代谢的药物的患者,共 1192例纳入研究,年龄25~87 岁,平均 55岁,男性689例,女性503例。
1.2 调查内容与方法
1.2.1调查内容:临床指标检测:身高、体重、血压分别由哈尔滨医科大学附属第二医院体检中心固定的3位医务人员进行检测。体重指数(BMI)=体重(kg)/身高2(m2)。生化指标检测:被检者至少空腹8 h,次日上午抽血测定甘油三酯(triglyceride,TG)、总胆固醇(total cho-lesterol,TC)、低密度脂蛋白(low density lipoprotein,LDL/LDL-C)、高密度脂蛋白(high density lipoprotein,HDL/HDL-C)、空腹血糖(fast blood glucose,FBG)、谷丙转氨酶(alanine aminotransferase,ALT)、尿酸(uricacid,UA)、外周血白细胞计数(white blood cell counts,WBCC)。乙肝:酶联免疫法。骨密度测定:采用美国Hologic公司生产的双能X线骨密度检测仪(Hologic Discovery A型),扫描双侧股骨及腰椎,经仪器配备计算机软件分析,获得骨密度T值,以最低值为准。T值≤-2.5为骨质疏松。
1.2.2调查方法:测量身高、体质量时脱鞋、帽,身高精确到0.1 cm,体质量精确到0.1 kg。WC测量为研究对象肚脐上缘1 cm处,精确到0.1 cm;各指标均测3 次,取平均值。测量血压前静坐5 min,采用欧姆龙血压计测血压,测3 次,取平均值。告知研究对象空腹,并于次日采外周静脉血,初步处理后-70 ℃保存,用以检测血糖及血脂等。
1.2.3诊断标准:中心性肥胖:WC≥90 cm(男)/80 cm(女);全身性肥胖:BMI≥28 kg/m2且WC<90 cm(男)/80 cm(女);复合型肥胖:BMI≥28 kg/m2和WC≥90 cm(男)/80 cm(女)。高血糖:Glu≥6.1 mmol/L。高血压:收缩压(pSB)≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压(pDB)≥90 mmHg。血脂异常:TC≥5.72 mmol/L,TG≥1.58mmol/L,HDL<0.9 mmol/L(男)/1.04 mmol/L(女),LDL≥3.6 mmol/L,任何一个指标出现异常即认为是血脂异常。
肥胖亚型包括:代谢正常肥胖(metabolically healthy obese,MHO)、肥胖伴单个代谢异常(包括:肥胖伴糖代谢异常、肥胖伴高血压、肥胖伴血脂紊乱)和肥胖伴代谢综合征(metabolic syndrome, MS)。代谢正常肥胖(MHO),即肥胖但代谢正常者,需同时符合下列4项标准:①BMI≥25 kg/m2;②既往无糖尿病病史,未使用降糖药物,且空腹血糖浓度≤6.1 mmol/L;③既往无高血压病病史,未使用降压药物,且血压<140/90;④既往无高脂血症病史,未使用调脂药物,且空腹血甘油三酯浓度<1.7 mmol/L,及空腹血高密度脂蛋白浓度>10.9 mmoL/L(男)或≥1.0 mmol/L(女)。
肥胖伴MS:即肥胖且合并MS者。
代谢异常性疾病包括:糖代谢异常,高血压,血脂紊乱,MS。
肥胖伴单个代谢异常及代谢异常性疾病中代谢异常的标准:采用MS定义中关于高血糖、高血压、血脂紊乱的标准。
正常对照:即体重正常(18.5 kg/m2≤BMI<23 kg/m2)且未合并MS者。
1.3 统计学处理
2 结果
2.1 不同年龄组骨质疏松症检出情况分析
表1为不同年龄组骨质疏松症检出情况。在男性群体中50~59岁年龄组骨质疏松症检出率明显升高(12.06%),80~89岁组达到最高(16.67 %);女性群体中随年龄增长骨质疏松症检出率有所增加,而70~79岁组骨质疏松的检出率最高为54.55%。

表1 不同年龄组骨质疏松症检出情况分析[n(%)]Table 1 Comparison the detection rate of osteoporosis among different age groups[n(%)]
2.2 骨质疏松症与代谢异常检出情况分析
在骨量正常组、骨量减少组及骨质疏松组3组中空腹血糖、甘油三酯和低密度脂蛋白胆固醇组间比较有差异(见表2),且具有统计学意义(P<0.05)。
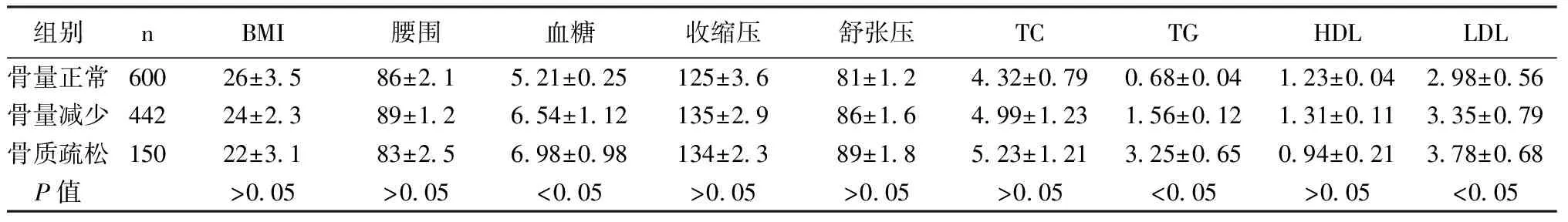
表2 OP与各检测指标的情况分析Table 2 Analysis of the relationship between osteoporosis and some detection indexes
2.3 代谢异常与骨质疏松症相关性研究
表3列出了代谢异常与骨质疏松的相关性。合并一种代谢异常与骨质疏松的研究中,一种代谢异常检出率在骨量正常组较高(41%),高血糖、血脂异常合并骨质疏松组间比较差异显著,有统计学意义(P<0.05);两种代谢异常合并骨质疏松组间比较差异显著,有统计学意义(P<0.05);3种代谢异常合并骨质疏松组间比较差异不显著,无统计学意义(P>0.05)。
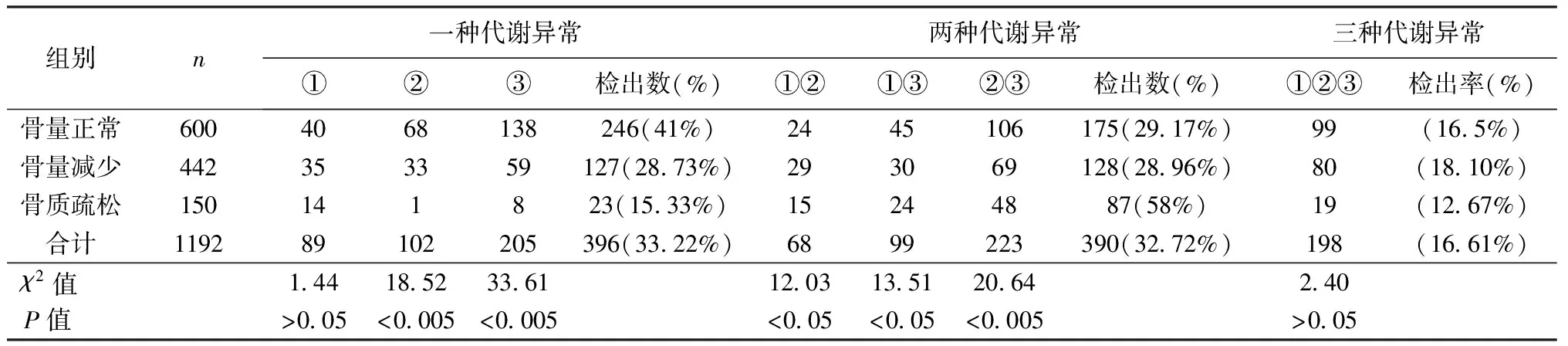
表3 OP与代谢异常的相关性[n(%)]Table 3 Correlation between metabolic abnormalities and osteoporosis[n(%)]
注:①高血压; ②高血糖;③血脂异常
2.4 不同肥胖亚型与骨质疏松症相关性的研究
复合型肥胖、中心性肥胖合并骨质疏松组间比较差异显著,有统计学意义(P<0.05);全身性肥胖合并骨质疏松组间比较差异不显著,无统计学意义(P>0.05)。
3 讨论
骨质疏松症是一种以低骨量和骨组织微结构破坏为特征,导致骨骼脆性增加和易发生骨折的全身性疾病。骨质疏松症的发病率在慢性病中已跃居第7位,是一个重要的公共健康问题。不同年龄组骨质疏松检出情况。在男性群体中50~59岁年龄组骨质疏松检出率明显升高(12.06%),80~89岁组达到最高(16.67 %);女性群体中随年龄增长骨质疏松检出率有所增加,而70~79岁组骨质疏松的检出率最高为54.55%。这与以往研究结果一致,随着年龄的增长,骨髓基质细胞向成骨细胞方向分化受到抑制,成骨细胞分裂增殖缓慢及骨形成因子合成代谢受阻,破骨细胞分化、成熟和骨吸收活跃,导致骨质疏松的发生。但是女性80~89岁组骨质疏松症的检出率为20%,可能因为此次研究群体80~89岁人群较少。20~29岁年龄组和30~39岁年龄组均有骨量减少和骨质疏松的发生,可能是因为年轻人缺乏运动,喜爱喝咖啡、碳酸饮料,饮食不平衡,导致钙的吸收不足及丢失增多。

表4 OP与不同肥胖亚型相关性的研究[n(%)]Table 4 Analysis of the relationship between obesity and osteoporosis[n(%)]
多代谢异常是由遗传和环境因素共同作用产生的一组临床疾病,主要包括高血压、高血糖、血脂异常、超重或肥胖等。有研究发现代谢异常能够导致动脉硬化,促进心脑血管疾病发生[1]。该研究中肥胖人群占总体检人群的59.48%,其中中心性肥胖人群较多为47.32%,这高于以往研究结果。2005年,中国营养与健康状况调查公布我国居民超重和肥胖患病率之和为23.2%。我国人群体脂分布与西方人群不同,以中心性肥胖为特点,现在我国人群超重和肥胖症呈上升趋势。再加上该研究人群多数为黑龙江省地区企事业单位职工,人群生活条件较好,高脂饮食,缺乏运动加之生活工作压力大等不良生活方式同时该人群主要集中40~,50~和60~岁人群,这部分人群相比于年轻人来说处于事业的发展期,日常生活锻炼减少,压力大和生活不规律同时增龄引起的基础代谢率和激素值下降,都是导致肥胖人群所占比例增大的原因。
大多数临床报道提示血脂的各种成分与BMD存在相关关系,但也不完全一致。Tarakida[2,3]等研究表明绝经后妇女高胆固醇血症不依赖于细胞因子,本身就可以加速骨量的丢失。本研究显示一种代谢异常中血脂异常和高血糖在骨量正常组中所占比例较高,且组间比较有统计学意义。在一种代谢异常合并骨质疏松症的研究方面,有些学者认为胰岛素缺乏或作用消失、微血管病变、糖基化终末产物的增加使骨质疏松症的患病率增加。但在全美3次健康及营养调查中发现不论是白人还是其他人种,无论女性还是男性,2型糖尿病比非2型糖尿病有更高的BMD[4]。本研究中骨质疏松组中合并两种代谢异常所占比例较高,而骨质疏松合并3种代谢异常所占比例又相对较少。关于骨质疏松症与代谢异常方面的研究结果可能由于不同的代谢异常对于骨代谢的作用不同,对于骨代谢的作用相互间可能出现协同作用或拮抗作用,又或者骨质疏松与高危人群主要的危险因素为钙摄入不足,运动量减少,过量饮酒和女性绝经等有关与高血压、血脂异常等代谢异常的发生有着一些共同的危险因素,可能会导致骨质疏松跟这些代谢异常的发生有一定的聚集性。
肥胖与骨质疏松症的关联性错综复杂,较多证据表明,体重增加对预防骨质疏松症的发生有保护作用,降低骨折风险[5]。高体重承受的负荷较大,骨骼负重可以转化为机械应力,刺激骨形成,抑制骨吸收。肥胖形成过程中的许多激素如瘦素、雌激素、脂联素等与骨量变化有关[6,7]。但是也有一些研究发现,过度脂肪组织增加并不能预防骨折的发生。不同体脂比例条件下,体脂与骨量形成呈现不同的关联。目前认为脂肪组织的特征在不同种类中、相同种类不相同部位中都显示出差别。并且脂肪细胞的每个增殖分化阶段分泌的细胞因子也不尽相同,而这些脂肪因子对于骨代谢的作用也是不同的[8-11]。因此,关于肥胖与骨质疏松症关系的研究不能一概而论,本研究显示复合型肥胖、中心性肥胖合并骨质疏松组间比较差异显著,有统计学意义(P<0.05);全身性肥胖合并骨质疏松组间比较差异不显著,无统计学意义(P>0.05)。可见不同的肥胖类型对于骨质疏松症的发生产生了不同的影响。目前关于脂肪分布与 BMD 关系还不是很清楚。有研究指出不同部位的脂肪组织(中心性躯干脂肪组织)独立于全身脂肪总量与 BMD 密切相关,具体原因有待进一步研究。

