急性阑尾炎术后并发症发生与平均住院时间延长的相关因素分析
徐逸昕,谭玉林,王一波,丁蔚,徐学忠
急性阑尾炎术后并发症发生与平均住院时间延长的相关因素分析
徐逸昕,谭玉林,王一波,丁蔚,徐学忠
(江苏大学附属武进医院 普外科二,江苏 常州 213002)
目的 探讨急性阑尾炎术后并发症发生与平均住院时间延长的相关因素。方法 采用回顾性病例分析方法。收集1 693例行阑尾切除术患者的临床病理资料。发生术后并发症患者为220例。以中位住院时间为截点,选取住院时间≥6 d的定义为住院时间延长组(626例),<6 d定义为非住院时间延长组(1 067例)。分析性别、年龄、预防性使用抗生素、手术方式、炎症严重程度对术后并发症及平均住院时间之间的影响。结果 单因素分析显示:预防性抗生素、手术方式、炎症严重程度是发生术后并发症的危险因素(χ2=47.939,7.191,33.031,P<0.05);年龄、手术方式、炎症严重程度是平均住院时间延长的危险因素(χ2=41.443,26.847,29.944,P<0.05)。多因素结果分析显示:不预防性使用抗生素、复杂性阑尾炎是影响患者发生术后并发症的独立危险因素(OR=2.378,1.422,95%可信区间1.593~3.551,1.008~2.007,P<0.05);高龄、开腹手术、复杂性阑尾炎是影响患者平均住院时间延长的独立危险因素(OR=1.666,2.072,1.411,95%可信区间1.166~2.381,1.498~2.866,1.076~1.805,P<0.05)。结论 不预防性使用抗生素、复杂性阑尾炎与患者发生术后并发症密切相关,高龄、开腹手术、复杂性阑尾炎与患者平均住院时间延长密切相关。术前应详细了解患者的一般情况以及炎症严重程度,个体化治疗,减少术后并发症,缩短住院时间。
急性阑尾炎;并发症;住院时间;危险因素
急性阑尾炎是普外科急腹症中最常见的疾病,跟年龄、季节、糖尿病等相关[1-3]。随着时代的进步、社会的发展以及人民生活水平的提高,要求我们在新技术(小切口阑尾切除术、单孔腹腔镜阑尾切除术、ERAT[4]等)的帮助下,贯彻快速康复的治疗理念,进一步减少术后并发症、缩短住院时间。本次研究,我们通过回顾性研究分析影响急性阑尾炎术后并发症及平均住院时间的因素。
1 资料与方法
1.1 临床资料 回顾2012年1月~2016年1月在本院行阑尾切除术的急性阑尾炎患者共1693例,其中男961例,女732例。年龄4~88岁,中位年龄37岁(≥60岁237例,<60岁1 456例)。预防性使用抗生素942例。开腹手术病例1 446例、腹腔镜手术247例。术后病理分为:急性单纯性阑尾炎(382例);急性化脓性阑尾炎伴阑尾周围炎(786例);急性化脓性阑尾炎伴坏疽或者穿孔(525例)。将急性单纯性阑尾炎、急性化脓性阑尾炎定义为非复杂性阑尾炎,将伴有坏疽、穿孔的急性阑尾炎定义为复杂性阑尾炎。术后并发症220例,包括伤口感染、腹腔脓肿、小肠梗阻、小肠损伤以及肠瘘、术后出血、阑尾残端漏、阑尾残株炎。平均住院时间(6.2±2.5)d,中位住院时间6.3 d。
1.2 纳入标准和排除标准 纳入标准:①术中探查、术后病理均证实为急性阑尾炎。②治疗方式为开腹或腹腔镜阑尾切除术。③具有完整的病例资料。
排除标准:①入院时有合并症。②保守治疗患者。③同期行其他手术。④术后发生与手术非直接相关并发症者。⑤临床资料缺失者。
1.3 观察指标 年龄、性别、预防性抗生素、手术方式、炎症严重程度,分析观察指标对于术后并发症和平均住院时间的影响。
1.4 随访 术后采用门诊以及电话方式进行随访,观察患者的预后情况,随访截止至2016年3月。
1.5 统计学方法 应用SPSS20.0统计软件进行分析。计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“x±s”表示,组间比较采用t检验;多因素分析采用Logistic回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 术后并发症和平均住院时间的单因素分析 单因素分析情况显示:预防性抗生素、手术方式、炎症严重程度是影响术后并发症发生率的危险因素(P<0.05),年龄、性别不是其危险因素;年龄、手术方式、炎症严重程度是影响手术患者平均住院时间的危险因素(P<0.05),性别、预防性抗生素不是其危险因素。见表1。

表1 发生术后并发症和平均住院时间延长的单因素分析Table 1 Univariate analysis of occurrence of postoperative complications and prolongation of hospitalization time
2.3 发生术后并发症的多因素分析 发生术后并发症的多因素分析结果:不预防性使用抗生素、复杂性阑尾炎是术后并发症发生的独立危险因素(P<0.05)。见表2。
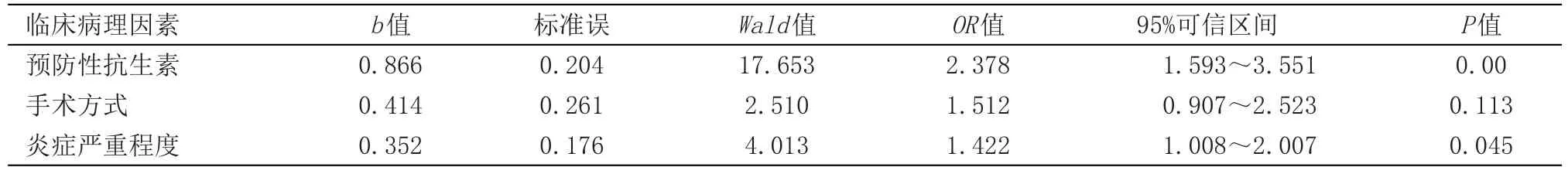
表2 发生术后并发症的多因素分析Table 2 Multivariate analysis of occurrence of postoperative complications
2.4 平均住院时间延长的多因素分析 手术患者平均住院时 间的多因素分析结果:年龄、手术方式、炎症严重程度是手术患者平均住院时间延长的独立危险因素(P<0.05)。见表3。

表3 平均住院时间延长的多因素分析Table 3 Multivariate analysis of prolongation of hospitalization time
3 讨论
急性阑尾炎具有起病急、病程快的特点,同时还需要与右侧卵巢囊肿破裂、卵巢囊肿蒂扭转、急性盆腔炎[5]以及盲肠憩室破裂、上消化道穿孔[6]等疾病进行鉴别。实验室检查有血常规、体温、CRP[7]、降钙素原(PCT)和 D-二聚体(DD)[8-10]。体格检查包括结肠充气试验、腰大肌试验、闭孔内肌试验和按压疼痛加剧试验,最近证实呼吸疼痛试验对明确诊断也有很大帮助[11]。器械检查检查有:腹部B超、CT、MRI。其中,腹部B超诊断急性阑尾炎的敏感性为44%~100%,特异性为47%~100%。但由于大量因素干扰,使腹部B超在诊断时容易出现假阳性、假阴性[12]。相比腹部B超,CT可以将诊断准确率提高6~8倍[13],同时将诊断的假阳性率从24%降到3%[14]。MRI在儿童以及怀孕妇女中应用较广泛,对急性阑尾炎诊断的敏感性为96.5%,特异性为96.1%[15-16]。
3.1 急性阑尾炎的保守治疗与手术 目前,关于急性阑尾炎首选保守还是手术治疗,仍然存在着巨大的争议。Leonardo等[17]报道相比手术治疗患者,虽然有60%的保守治疗患者有更快的恢复速度、更短的禁食时间和更低的并发症发生率,但是有26.6%的保守治疗患者在治疗过程中需要改为手术。并且,保守治疗患者随访1年,有20%因急性阑尾炎再次入院。相比之下,手术治疗具有成功率高(99.6%)和重复入院率低的特点。两种治疗方式在平均住院时间上无明显统计学差异。但在治疗阑尾脓肿时,保守治疗也有一定的优势,有文献报道保守治疗比手术更加安全、有效[18]。本研究中,同期有291例保守治疗患者,其平均住院时间(3.8±0.1)d与手术治疗患者平均住院时间(6.2±2.5)d相比差异无统计学意义(P=0.860)。总之,除了阑尾脓肿以外,阑尾切除术还是治疗急性阑尾炎的金标准。
3.2 影响手术患者并发症发生率的相关因素 阑尾切除术后的并发症发生率约为23.5%,主要有伤口感染、腹腔脓肿、小肠梗阻、小肠损伤以及肠瘘、术后出血、阑尾残端漏、阑尾残株炎,其中伤口感染约12.5%[19-22]。如何改进治疗方案来减少并发症一直是外科医生关心的问题。预防性抗生素是影响阑尾切除术后并发症发生率的相关因素。Anderson等[23]通过回顾性分析多中心的9 576例行阑尾切除术患者的临床资料,发现不预防性使用抗生素是影响阑尾切除术后并发症发生的独立危险因素。术前三十分钟或者于麻醉诱导时预防性使用抗生素能明显减少阑尾切除术后伤口感染、腹腔脓肿的发生率。单独在术后使用抗生素并不能降低伤口感染的发生率。同时,炎症严重程度也与术后并发症的发生率密切相关。有文献报道复杂、严重的炎症是术后并发症发生的独立危险因素。与单纯、化脓性阑尾炎相比,坏疽、穿孔性阑尾炎更容易在术后发生切口感染、腹腔脓肿以及肠瘘[24-25]。另外,手术方式也是术后并发症发生率的相关影响因素。Sauerland等[26]报道腹腔镜手术在减少术后伤口感染、肠梗阻、肠瘘等的发生率方面要明显优于开腹手术。
本研究发现不预防性使用抗生素、复杂性阑尾炎是术后并发症发生的独立危险因素。而相比开腹手术,腹腔镜手术能减少术后并发症发生,但差异无统计学意义(P=0.113)。我们考虑可能由于近年来小切口阑尾切除术、快速康复理念、切口保护器、优质引流管、高档抗生素的使用,使得开腹阑尾切除术的术后并发症大为减少。
3.3 影响手术患者平均住院时间的相关因素 Pokharel等[27]收集200例阑尾切除术患者的临床资料,发现≥60岁患者的平均住院时间为5.3 d,<60岁患者的平均住院时间为2.2 d,两组相比差异有统计学意义(P<0.05)。同时,在穿孔性阑尾炎患者中,≥60岁患者平均住院时间为9.5 d,<60岁患者为5.4 d,两组相比差异有统计学意义(P<0.05)。另外,刘东生[28]分析625例阑尾切除术患者的病例资料,发现年龄、复杂阑尾炎、阑尾周围脓肿、合并症是延长手术患者平均住院时间的独立危险因素,腹腔镜手术是缩短平均住院时间的独立保护因素。本研究结果显示:高龄、开腹手术、复杂性阑尾炎是手术患者平均住院时间延长的独立危险因素。因此,不管医疗还是护理,应该给予老年、炎症较重患者足够的重视。
3.4 总结 急性阑尾炎患者术后并发症发生与预防性抗生素、炎症严重程度密切相关,平均住院时间与患者年龄、手术方式、炎症严重程度密切相关。因此,术前需要充分明确炎症严重程度以及患者的一般情况,制定个体化治疗方案。同时,规范抗生素的使用、提高阑尾切除术的微创率也将是我们今后工作的重点。
[1] Oguntola AS,Adeoti ML,Oyemolade TA.Appendicitis:trends in incidence,age,sex,and seasonal variations in South-Western Nigeria[J].Annals of African Medicine,2010,9(4):213-217.
[2] Sulu B,Günerhan Y,Palanci Y,et al.Epidemiological and demographic features of appendicitis and influences of several environmental factors[J].Ulus Travma Acil Cerrahi Derq,2010,16(1):38-42.
[3] Alomran M,Mamdani MM,Mcleod R.Epidemiologic features of acute appendicitis in Ontario,Canada[J].Canadian Journal of Surgery Journal Canadien De Chirurgie,2003,46(4):263-268.
[4] Bouhaidar DS,Bawany MZ,Schubert ML.ERAT:A New ERA for Appendicitis Therapy?[J].Digestive Diseases&Sciences,2016,61(11):3099-3101.
[5] Pagesbouic E,Millet I,Currosdoyon F,et al.Acute pelvic pain in females in septic and aseptic contexts[J]. Diagnostic & Interventional Imaging,2015,96(10):985-995.
[6] 李秀禹.胃十二指肠溃疡穿孔误诊为急性阑尾炎25例临床分析[J].医师进修杂志(外科版),2005,28(6):42.
[7] 赵曦,张子通,王斌,等.超敏C反应蛋白、白细胞计数与阑尾炎病情的相关性分析[J].广东医学院学报,2011,29(5):485-487.
[8] 包翔宁,陈涛,张宗权.多项指标联合检测在急性阑尾炎诊疗中的价值探讨[J].国际检验医学杂志,2016,37(5):668-670.
[9] 朱秋良.D‐二聚体,降钙素原和C反应蛋白在急性阑尾炎中的评价[J].国际检验医学杂志,2013,34(17):2248-2249.
[10]Markogiannakis H,Memos N,Messaris E,et al.Predictive value of procalcitonin for bowel ischemia and necrosis in bowel obstruction[J]. Surgery,2011,149(3):394-403.
[11]高明,陈青山,龚瑾,等.按压疼痛加剧试验和呼吸疼痛试验对早期急性阑尾炎的诊断价值[J].中华胃肠外科杂志,2014,17(12):1220-1222.
[12]Pinto F,Pinto A,Russo A,et al.Accuracy of ultrasonography in the diagnosis of acute appendicitis in adult patients: review of the literature[J].Critical Ultrasound Journal,2013,5(1):1-3.
[13]Park G,Lee SC,Choi BJ,et a1.Stratified computed tomography findings improve diagnostic accuracy for appendicitis[J]. World J Gastroenterol, 2014, 20(38):13942-13949.
[14]Raman SS,Osuagwu FC,Kadell B,et a1.Effect of CT on false positive diagnosis of appendicitis and perforation[J].N Engl J Med,2008,358(9):972-973.
[15]Moore MM,Kulaylat AN,Hollenbeak CS,et al.Magnetic resonance imaging in pediatric appendicitis:a systematic review[J].Pediatric Radiology,2016,46(6):928-939.
[16]Theilen LH,Mellnick VM,Longman RE,et a1.Utility of magnetic resonance imaging for suspected appendicitis in pregnant women[J].Am J Obstet Gynecnl,2015,213(2):345,l-6.
[17]Rocha LL,Rossi FM,Pessoa CM,et al.Antibiotics alone versus appendectomy to treat uncomplicated acute appendicitis in adults:what do meta-analyses say?[J].World J Emerg Surg,2015,10(1):51.
[18]Simillis C,Symeonides P,Shorthouse AJ,et al.A meta-analysis comparing conservative treatment versus acute appendectomy for complicated appendicitis(abscess or phlegmon)[J]. Surgery, 2010, 147(6):818-829.
[19]Lau DH, Yau KK, Chung CC, et al.Comparison of needlescopic appendectomy versus conventional laparoscopic appendectomy:a randomized controlled trial[J].Surg Laparosc Endosc Percutan Techn,2005,15(2):75-79.
[20]Andersson RE.Small bowel obstruction after appendicectomy[J].Br J Surg,2001,88(10):1387-1391.
[21]Mehrabi Bahar M,Jangjoo A,Amouzeshi A,et al.Wound infection incidence in patients with simple and gangrenous or perforated appendicitis[J].Arch Iran Med,2010,13(1):13-16.
[22]Guller U,Hervey S,Purves H,et al.Laparoscopic versus open appendectomy:outcomes comparison based on a large administrative database[J]. Ann Surg,2004,239(1):43-52.
[23]Clinician B A,Kallehave F L,Clinician H A.Antibiotics versus placebo for prevention of postoperative infection after appendectomy[J].Cochrane Database of Systematic Reviews,2001,3(3):CD001439.
[24]Fleming FJ,Kim MJ,Messing S,et al.Balancing the risk of postoperative surgical infections:a multivariate analysis of factors associated with laparoscopic appendectomy from the NSQIP database[J].Ann Surg,2010,252(6):895-900.
[25]Galli R,Banz V,Fenner H,et al.Laparoscopic approach in perforated appendicitis:increased incidence of surgical site infection?[J].Surg Endosc,2013,27(8):2928-2933.
[26]Sauerland S,Jaschinski T,Neugebauer EA.Laparoscopic versus open surgery for suspected appendicitis[J]. Cochrane Database of Systematic Reviews,2010,6(10):CD001546.
[27]Pokharel N,Sapkota P,Kc B,et al.Acute appendicitis in elderly patients:a challenge for surgeons[J].Nepal Medical College Journal Nmcj,2011,13(4):285-288.
[28]刘冬生.急性阑尾炎患者住院天数的影响因素分析[J].中国卫生统计,2016,33(2):315-316.
Relevant factors analysis for the occurrence of postoperative complications and the prolongation of average hospitalization time in patients with acute appendicitis
Xu Yi-xin,Tan Yu-lin,Wang Yi-bo,Ding Wei,Xu Xue-zhong
(Department of general surgery,Wujin HospitalAffiliated to Jiangsu University,Changzhou,Jiangsu,213002,China)
Objective To investigate the related factors of the postoperative complications and the prolongation of average hospitalization time in patients with acute appendicitis.Methods The clinical and pathological data of 1693 patients undergoing appendectomy were collected by using the retrospective case analysis.220 patients suffered postoperative complications.Median hospitalization time was served as a cut-off point,626 patients with hospitalization time≥6 days and 1067 patients with hospitalization time<6 days were allocated into the long time group and short time group,respectively.The influence of gender,age,prophylactic use of antibiotics,the mode operation,the severity of inflammation on postoperative complications and average hospitalization time were analyzed.Results The univariate analysis showed that the prophylactic use of antibiotics,the mode of operation and the severity of inflammation were the factors affecting the occurrence of postoperative complications(χ2=47.939,7.191,33.031,P<0.05).The age,the mode of operation and the severity of inflammation were factors affecting the prolongation of the average hospitalization time(χ2=41.443,26.847,29.944,P<0.05).The multivariate analysis showed that the lack of prophylactic antibiotics and complicated acute appendicitis were independent risk factors affecting the occurrence of postoperative complications(OR=2.378,1.422 95%CI 1.593-3.551,1.008-2.007,P<0.05).The advanced age,traditional open surgery and complicated acute appendicitis were independent risk factors affecting the prolongation of the average hospitalization time(OR=1.666,2.072,1.411 95%CI 1.166-2.381,1.498-2.866,1.076-1.805,P<0.05).Conclusion The postoperative complications are closely associated with The lack of prophylactic antibiotics and complicated acute appendicitis.The prolongation of the average hospitalization time is closely associated with advanced age,traditional open surgery and complicated acute appendicitis.We should detailedly acquaint the general situation of the patients and the severity of inflammation before surgery.Then,the Individualized treatment plan can be made.Through these,the postoperative complications and the prolongation of hospitalization time will be reduced.
Acute appendicitis;Postoperative complications;Hospitalization time;Risk factors
10.3969/j.issn.1009-4393.2017.27.009
徐学忠,Email:xxz197001@sina.com

