心房颤动合并急性冠脉综合征患者抗栓治疗出血风险预测模型的研究进展
华参 综述 田海涛 朱晓法 审校
(中国人民解放军海军总医院干部病房心血管内科,北京 100048)
心房颤动和冠心病都是临床常见的心血管疾病,二者常并存。根据2004年中国的调查数据,心房颤动的总体患病率为0.77%,年龄>75岁人群可达10%[1]。Garfield研究显示中国心房颤动合并冠心病的比例为32.4%[2]。随着中国人口进入老龄化,心房颤动和冠心病发病率仍有上升趋势,心房颤动合并冠心病这一特殊人群基数会进一步增加,尤其是心房颤动合并急性冠脉综合征(ACS),其治疗上矛盾比较突出,血栓栓塞、出血及病死率均增加,需更多的关注。
根据目前的证据及指南,ACS患者推荐双联抗血小板治疗,而心房颤动患者存在脑卒中的高风险,推荐根据CHA2DS2-VASc评分评估卒中风险选择抗凝治疗。但心房颤动合并ACS人群抗栓策略目前临床证据不足存在争议,2016年ESC心房颤动指南建议联合CHA2DS2-VASc和HAS-BLED评分制定抗血小板联合口服抗凝药三联治疗的方案和疗程。如何平衡栓塞和出血风险是这一特殊人群临床面临的难题,建立有效的预测模型筛选出血高危人群有助于做出临床决策规避风险。下文回顾了现有基于ACS或心房颤动人群的出血风险预测模型,部分模型也尝试用于心房颤动合并ACS人群。
1 ACS抗栓治疗出血风险预测模型
目前基于ACS人群大型临床研究建立的出血风险预测模型主要有CRUSADE[3]、ACUITY-HORIZONS[4]、ACTION[5]三个评分系统。
1.1 CRUSADE评分
CRUSADE研究共纳入了美国485个中心89 134例非ST段抬高型急性心肌梗死(NSTEMI)的患者,排除了不稳定型心绞痛、既往口服华法林、入院48 h死亡患者。这项研究随机将80%的患者共71 277例纳入建模队列,20%的患者17 857例纳入外验证队列,评估NSTEMI院内短期的主要出血风险。其主要出血定义为颅内出血,证实的腹膜后出血、红细胞比容比基线下降≥12%及住院期间输注红细胞。最终模型共纳入基线红细胞比容、肌酐清除率、心率、性别、心力衰竭体征、既往血管疾病、糖尿病、收缩压8项指标。评分≤20分为极低危组,出血风险为3.1%;21~30分为低危组,出血风险为5.5%;31~40分为中危组,出血风险8.6%;41~50分为高危组,出血风险为11.9%;≥51分为极高危组,出血风险在19.5%。反映预测能力C值在建模队列中为0.72,外验证队列中为0.71。
1.2 ACUITY-HORIZONS评分
ACUITY-HORIZONS评分来自于ACUITY 研究和HORIZONS-AMI研究,共纳入17 421例ACS患者,其中13 819例来源于ACUITY研究,主要为不稳定型心绞痛和NSTEMI人群,3 602例来源于HORIZONS-AMI研究,为ST段抬高型急性心肌梗死(STEMI)人群。评估STEMI和NSTEMI人群30 d内的主要出血风险。其主要出血定义为颅内或眼内出血、需干预的穿刺部位出血、不明部位出血血红蛋白下降40 g/L、或明确出血部位血红蛋白下降30 g/L、因出血再次手术、输注红细胞。最终性别、年龄、血清肌酐清除率、白细胞计数、贫血、心肌梗死类型、肝素联合血小板糖蛋白Ⅱb/Ⅲa拮抗剂、单用比伐卢定等因素纳入模型,其中比伐卢定为保护性因素。评分≤10分为低危组,出血风险1.9%;10~14分为中危组,出血风险3.3%;15~19分为高危组,出血风险6.9%;≥20分为极高危组,出血风险为12.4%。反映预测能力C值在此建模队列中为0.74。
1.3 ACTION评分
ACTION研究共纳入美国251个中心90 273例STEMI和NSTEMI患者,也包括了部分既往口服华法林的患者。这项研究随机将80%的患者共72 313例纳入建模队列,20%的患者17 960例纳入外验证队列,主要评估STEMI和NSTEMI人群院内短期的主要出血风险。其主要出血定义为血红蛋白比基线下降40 g/L、颅内出血、证实或可疑的腹膜后出血、基线血红蛋白<90g/L的红细胞输注。最终模型纳入了心率、基线血红蛋白、女性、基线肌酐清除率、年龄、心电图改变、心力衰竭或卒中、糖尿病、外周血管疾病、体重、收缩压、华法林使用共12个影响因素,评分≤20分为极低危组,出血风险3.9%;21~30分为低危组,出血风险7.3%;31~40分为中危组,出血风险16.1%;41~50分为高危组,其出血风险29%;≥51分为极高危组出血风险在39.8%,反映预测能力C值在建模队列中为0.73,外验证队列中为0.71。
1.4 ACS人群出血评分模型的比较
Abu-Assi等[6]在一组4 500例ACS患者的回顾性队列中比较了ACTION、CRUSADE和ACUITY-HORIZONS三个评分的预测价值,结果显示ACTION和CRUSADE 模型无论在STEMI还是在NSTACS人群中预测价值优于ACUITY-HORIZONS,经校正后ACTION的预测价值下降劣于CRUSADE模型。Flores-Rios等[7]在1 391例STEMI行经皮冠脉介入术干预的队列中做了类似研究,显示CRUSADE和ACTION 危险评分优于ACUITY-HORIZONS、CRUSADE和ACTION,二者间无明显差异,基于CRUSADE更简便及以上研究,2015年ESC的ACS指南推荐CRUSADE作为ACS人群短期出血风险的评估。
这三项评分系统都是基于大型观察性和前瞻性研究队列做事后分析,病例数比较庞大,但人群选择存在偏倚,均为欧美人群,都排除了院内48 h死亡的患者数据,同时口服华法林或其他抗凝剂只在ACTION研究有部分纳入。另外,这三项研究的主要观察终点是院内及短期内出血风险,且三者的主要出血定义并不统一,导致出血风险统计也存在较大差异。这三项评分模型的参数均较繁杂,临床实用性不佳,且反映预测能力的C值均在0.7左右。因此借助中国ACS人群的有效数据建立适合中国人群简便的短期、中长期出血风险预测模型有现实意义。
2 心房颤动人群抗凝药物治疗出血风险预测模型
心房颤动人群是卒中的高发人群,需长期口服抗凝药物预防栓塞事件,目前常用的有华法林和新型口服抗凝剂,出血风险不雷同于ACS人群。早期基于使用华法林人群建立了数个出血风险模型,包括mOBI[8]、Kuijer[9]、Kearon[10]、 RIETE[11]评分等。随后基于心房颤动人群大型队列研究建立了HEMORR2HAGES[12]、Shireman[13]、HAS-BLED[14]、ATRIA[15]、ORBIT[16]、ABC[17]等评分系统。
2.1 早期华法林相关出血风险模型
早期华法林相关出血风险模型主要是基于深静脉血栓人群建立的,部分为心房颤动人群,其发表时间、建模队列的特征、病例数、主要出血定义、随访时间、纳入模型的出血危险因素、出血危险分层、出血发生率等主要内容详见表1。这些出血风险模型为以后基于心房颤动人群口服抗凝药物治疗出血风险模型的建立提供了有益的参考。
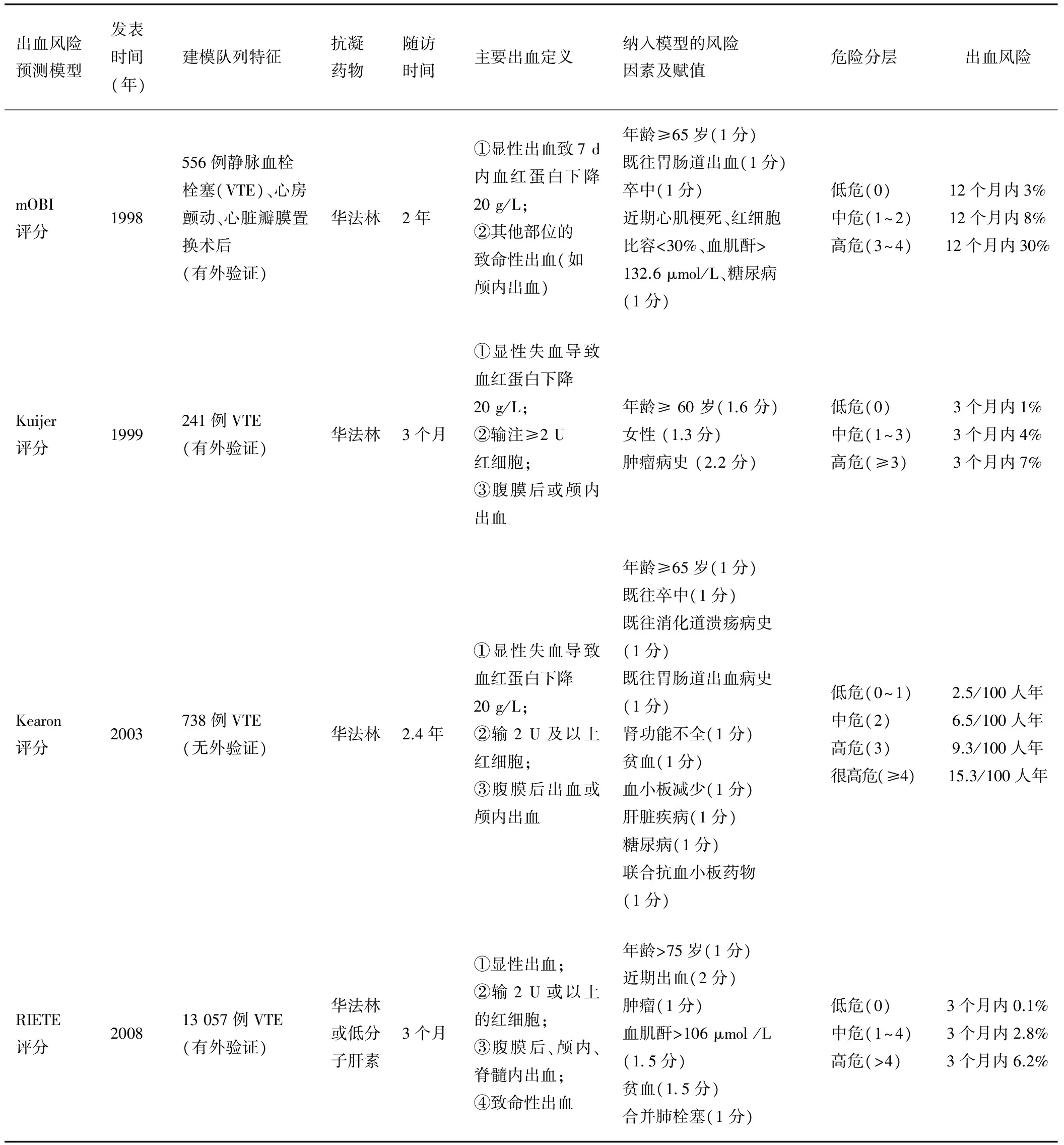
表1 早期华法林相关出血风险模型
2.2 基于心房颤动人群的出血风险预测模型
基于心房颤动人群大型队列研究先后建立了HEMORR2HAGES、Shireman、HAS-BLED、ATRIA、ORBIT、ABC等评分系统。其发表时间、建模队列的特征、病例数、主要出血定义、随访时间、纳入模型的出血危险因素、出血危险分层、出血发生率等主要内容详见表2。
ABC评分是Hijazi等[17]基于口服新型口服抗凝剂的心房颤动大型临床研究队列最新建立的联合生物标志物的出血预测模型,发表在2016年《Lancet》。其建模队列来源于阿哌沙班ARISTOTLE研究中14 537例心房颤动患者,平均随访1.7年,选择达比加群RE-LY试验中8 468例患者作为外验证队列,平均随访1.9年。其主要出血定义为血红蛋白下降≥20 g/ L,输注≥2 U红细胞,致命性或发生在重要脏器的出血包括颅内、脊髓内、眼球内、心包、关节腔内、并发肌间隙综合征的肌肉出血、腹膜后出血等。其分析了临床因素及生长分化因子15(GDF-15)、胱抑素C、肾小球滤过率、高敏肌钙蛋白T(cTnT-hs)、高敏肌钙蛋白I、血红蛋白、红细胞比容、人脑利钠肽前体等生物标志物对出血的影响。最后模型纳入了GDF-15、cTnT-hs、血红蛋白3个标志物与年龄及既往出血病史组成了ABC出血评分[ A=age、B=biomarkers(GDF-15、cTnT-hs、血红蛋白)、C=clinical history(既往出血病史) ],具体赋值及出血风险如图1[17]。在此建模队列里ABC评分的C值0.68,高于HAS-BLED评分(C值0.61)和ORBIT评分(C值0.65),同样在外验证队列中显示类似优势。另外,该模型突出的优势是第一个纳入观察新型口服抗凝药达比加群和阿哌沙班人群的出血预测模型。
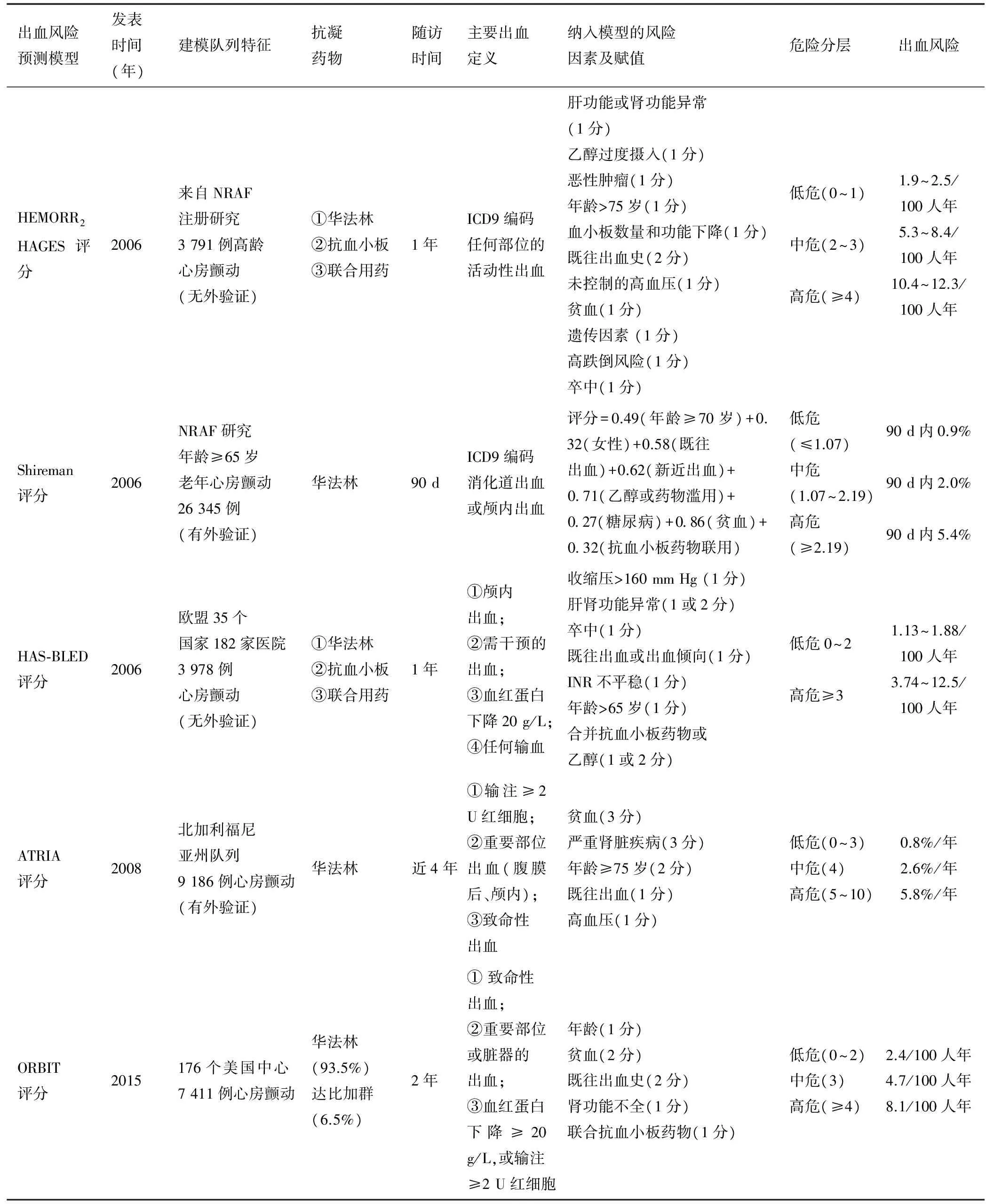
表2 基于心房颤动人群的出血风险预测模型
注:1 mm Hg=0.133 3 kPa
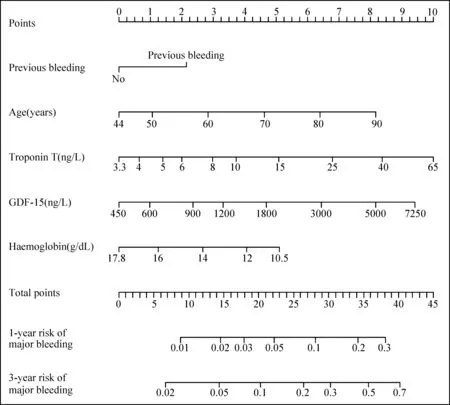
注:points:分值;previous bleeding:既往出血史;age(year):年龄(年);troponin T:肌钙蛋白T;haemoglobin:血红蛋白;total point:总分;1-year risk of major bleeding:1年主要出血风险;3-year risk of major bleeding:3年主要出血风险
图1 ABC出血评分图
2.3 心房颤动人群抗凝药物治疗出血风险预测模型的比较
Olesen等[18]在一个来自丹麦的共计118 584例心房颤动患者的大型真实世界队列里比较了HEMORR2HAGES和HAS-BLED评分,随访1年的主要出血事件,结果显示二者都有很好的预测能力且相当,无论在口服抗凝剂还是未口服抗凝剂人群中C值均>0.75,但HAS-BLED更简单便于临床实践。Lip等[19]在SPORTIF Ⅲ和Ⅴ期临床试验共7 329例心房颤动的队列中比较和验证了Shireman、HEMORR2HAGES、Beyth、Kuijer和HAS-BLED等评分模型,显示HAS-BLED简便且优于其他评分系统。Friberg等[20]在瑞典一个共纳入182 678例心房颤动的队列里平均随访了1.5年,比较了HEMORR2HAGES、HAS-BLED出血风险的预测价值,显示二者相似,C值约0.6;但HAS-BLED更简便实用。Fauchier等[21]基于法国国家医院数据库(PMSI),共纳入533 044例心房颤动患者,其中53.2% 年龄≥80岁,7 013例(1.3%)住院期间发生了出血事件,其中1 785例发生颅内出血。在此队列比较了HAS-BLED、HEMORR2HAGES、ATRIA三者的预测能力,结果显示三者在年龄>80岁组预测能力较弱,C值在0.53~0.54,在年龄<80岁组HAS-BLED略优于HEMORR2HAGES、ATRIA,其C值在0.59,提示目前仍缺乏一个有效的出血预测模型。Senoo等[22]在AMADEUS 研究中,纳入2 293例接受华法林抗凝治疗的队列中比较了 HAS-BLED、ATRIA和ORBIT评分的预测价值,结果显示仅HAS-BLED能预测临床任何出血,但三者均能预测主要出血,且HAS-BLED最佳。但AMADEUS的研究人群出血风险相对较低,因其排除了既往有大出血病史的患者。Senoo等[23]在AMADEUS 研究中一个使用达肝素钠抗凝的2 283例心房颤动患者的队列中比较了HAS-BLED和ORBIT,结果同样显示HAS-BLED预测出血事件更优。Esteve-Pastor等[24]在一组406例经受电转复的心房颤动队列和来自FANTASIIA注册研究的1 276例阵发性和持续性心房颤动队列中比较了ORBIT和HAS-BLED评分在预测主要出血和全因死亡的价值,显示ORBIT并不优于HAS-BLED。
现有的心房颤动抗凝治疗出血风险预测模型也存在局限性,这些评分系统的建模人群是在已抗凝治疗的人群中建立,可能会低估实际的出血风险。另外这些评分系统对部分变量的定义并不一致,比如主要出血的定义、既往出血病史的定义等,导致出血风险的差异。这些评分系统同样存在使用不便和预测价值有限的问题,尤其在高龄人群中。
3 心房颤动合并ACS特殊人群抗栓治疗出血预测模型
心房颤动合并ACS患者是一个特殊群体,抗栓方案由于缺少大样本数据目前意见不统一,如何平衡栓塞事件和出血风险是重要的课题。在心房颤动人群和ACS队列中建立的出血评分系统是否适合这一特殊群体并不清楚。Kiviniemi等[25]在一个929 例心房颤动合并ACS并行经皮冠脉介入术干预的队列,随访1年,比较HAS-BLED、ATRIA、mOBRI、REACH评分对主要出血和全因死亡的预测价值,结果显示这几个评分在此高危出血风险人群中的预测能力是不足的。
Kobayashi等[26]2016年发表了第一个心房颤动合并药物涂层支架行三联抗栓治疗队列的出血评分模型DAIGA。纳入了227例心房颤动合并药物支架植入行三联抗栓治疗的患者,口服抗凝剂为华法林,排除了新型口服抗凝剂患者。出血定义参考BARC,以2型以上的出血为研究的主要终点,平均随访(3.2±2.1)年,共发生58例出血事件,其中胃肠道出血最多占55%,其次是颅内出血24%。最终双联抗血小板治疗(D:赋值2分)、年龄(A:赋值1分)、INR>2.2(I:赋值2分)、胃肠道溃疡病史(G:赋值1分)、贫血(A:赋值1分)纳入模型,0~1分为低危组,出血风险17.8%;2~3分为中危组,出血风险55.5%;4~7分为高危组,出血风险83%。这项研究有其局限性如建模队列的样本数偏少、无外验证队列、双联抗血小板持续时间超出了目前指南推荐的疗程。
综上,虽然目前心房颤动和ACS人群抗栓治疗的出血风险预测模型仍存在一定的局限性,尤其是心房颤动合并ACS这一特殊群体还缺乏一个基于大型队列或真实世界数据的高效简便的出血风险预测模型;但是仍倡议积极应用现有的评分工具,评估每一位应用抗栓治疗患者的出血风险,尤其是积极调整一些可控的出血高危因素,降低出血发生率,获得抗栓治疗的临床净获益。
[1] 周自强,胡大一,陈捷,等.中国心房颤动现状的流行病学研究[J].中华内科杂志,2004,43(7): 491-494.
[2] Kakkar AK,Mueller I,Bassand JP,et al.International longitudinal registry of patients with atrial fibrillation at risk of stroke:Global Anticoagulant Registry in the FIELD (GARFIELD)[J].Am Heart J,2012,163(1):13-19.
[3] Subherwal S,Bach RG,Chen AY,et al. Baseline risk of major bleeding in non-ST-segment-elevation myocardial infarction: the CRUSADE(Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the ACC/AHA Guidelines) Bleeding Score[J]. Circulation,2009,119(14):1873-1882.
[4] Mathews R,Peterson ED,Chen AY,et al. In-hospital major bleeding during ST-elevation and non-ST-elevation myocardial infarction care: derivation and validation of a model from the ACTION Registry-GWTG[J]. Am J Cardiol,2011,107(8):1136-1143.
[5] Mehran R,Pocock SJ,Nikolsky E,et al. A risk score to predict bleeding in patients with acute coronary syndromes[J]. J Am Coll Cardiol,2010,55(23):2556-2566.
[6] Abu-Assi E,Raposeiras-Roubin S,Lear P.Comparing the predictive validity of three contemporary bleeding risk scores in acute coronary syndrome[J]. Eur Heart J Acute Cardiovasc Care,2012,1(3):222-231.
[7] Flores-Rios X,Couto-Mallon D,Rodriguez-Garrido J,et al.Comparison of the performance of the CRUSADE,ACUITY-HORIZONS,and ACTION bleeding risk scores in STEMI undergoing primary PCI:insights from a cohort of 1 391 patients[J]. Eur Heart J Acute Cardiovasc Care,2013,2(1):19-26.
[8] Beyth RJ,Quinn LM,Landefeld CS,et al. Prospective evaluation of an index for predicting the risk of major bleeding in outpatients treated with warfarin[J]. Am J Med,1998,105(2):91-99
[9] Kuijer PM,Hutten B,Prins M,et al. Prediction of the risk of bleeding during anticoagulant treatment for venous thromboembolism[J]. Arch Intern Med,1999,159(5):457- 460.
[10] Kearon C,Ginsberg JS,Kovacs MJ,et al. Comparison of low-intensity warfarin therapy with conventional-intensity warfarin therapy for long-term prevention of recurrent venous thromboembolism[J].N Engl J Med,2003,349(15):631-639.
[12] Gage BF,Yan Y,Milligan PE,et al. Clinical classification schemes for predicting hemorrhage: results from the National Registry of Atrial Fibrillation(NRAF) [J]. Am Heart J,2006,151(3):713-719.
[13] Shireman TI,Mahnken JD,Howard PA,et al. Development of a contemporary bleeding risk model for elderly warfarin recipients[J]. Chest,2006,130(5):1390-1396.
[14] Pisters R,Lane DA,Nieuwlaat R,et al. A novel user-friendly score(HAS-BLED) to assess 1-year risk of major bleeding in patients with atrial fibrillation:the Euro Heart Survey[J]. Chest,2010,138(5):1093-1100.
[15] Fang MC,Go AS,Chang Y,et al. A new risk scheme to predict warfarin-associated hemorrhage: The ATRIA (Anticoagulation and Risk Factors in Atrial Fibrillation) study[J]. J Am Coll Cardiol,2011,58(4):395-401.
[16] O’Brien EC,Simon DN,Thomas LE,et al. The ORBIT bleeding score: a simple bedside score to assess bleeding risk in atrial fibrillation[J]. Eur Heart J,2015,36(46):3258-3264.
[17] Hijazi Z,Oldgren J,Lindback J,et al. The novel biomarker-based ABC (age,biomarkers,clinical history)-bleeding risk score for patients with atrial fibrillation: a derivation and validation study[J].Lancet,2016,387(10035):2302-2311.
[18] Olesen JB,Lip GY,Hansen PR,et al. Bleeding risk in real world patients with atrial fibrillation:comparison of two established bleeding prediction schemes in a nationwide cohort[J]. J Thromb Haemost,2011,9(8):1460-1467.
[19] Lip GY,Frison L,Halperin JL,et al Comparative validation of a novel risk score for predicting bleeding risk in anticoagulated patients with atrial fibrillation: the HAS-BLED(Hypertension,Abnormal Renal/Liver Function,Stroke,Bleeding History or Predisposition,Labile INR,Elderly,Drugs/Alcohol Concomitantly) score[J]. J Am Coll Cardiol,2011,57(2):173-180.
[20] Friberg L,Rosenqvist M,Lip GY.Evaluation of risk stratification schemes for ischaemic stroke and bleeding in 182 678 patients with atrial fibrillation: the Swedish Atrial Fibrillation cohort study[J]. Eur Heart J,2012,33(12):1500-1510.
[21] Fauchier L,Chaize G,Gaudin AF,et al.Predictive ability of HAS-BLED,HEMORR2HAGES,and ATRIA bleeding risk scores in patients with atrial fibrillation. A French nationwide cross-sectional study[J]. Int J Cardiol,2016,217(2016):85-91.
[22] Senoo K,Proietti M,Lane DA,et al.Evaluation of the HAS-BLED,ATRIA,and ORBIT bleeding risk scores in patients with atrial fibrillation taking warfarin[J].Am J Med,2016,129(6):600-607.
[23] Senoo K,Lip GY.Predictive abilities of the HAS-BLED and ORBIT bleeding risk scores in non-warfarin anticoagulated atrial fibrillation patients: an ancillary analysis from the AMADEUS trial[J].Int J Cardiol,2016,221(2016):379-382.
[24] Esteve-Pastor MA,Garcia-Fernandez A,Macias M,et al.Is the ORBIT bleeding risk score superior to the HAS-BLED score in anticoagulated atrial fibrillation patients? [J]. Circ J,2016,80(10):2102-2108.
[25] Kiviniemi T,Puurunen M,Schlitt A,et al.Performance of bleeding risk-prediction scores in patients with atrial fibrillation undergoing percutaneous coronary intervention[J]. Am J Cardiol,2014,113(12):1995-2001.
[26] Kobayashi N,Yamawaki M,Nakano M,et al.A new scoring system(DAIGA) for predicting bleeding complications in atrial fibrillation patients after drug-eluting stent implantation with triple antithrombotic therapy[J].Int J Cardiol,2016,223:985-991.

