腹腔镜胆囊切除术对慢性胆囊炎伴胆囊结石患者细胞因子及氧化应激反应的影响
慢性胆囊炎是临床常见的消化系统疾病之一,病因多为急性胆囊炎治疗不彻底、反复发作引起,且多数患者合并胆囊结石[1]。目前,临床对慢性胆囊炎伴胆囊结石的治疗常采用由传统开腹手术改进而来的小切口胆囊切除术(minicholecyslictomy,MC),且取得了较好的治疗效果。但有文献[2]指出,该术式术野不清晰,术中可能损伤胆囊,不利于术后康复。随着微创外科技术的不断发展,胸腔镜手术已逐渐开始应用于肝胆疾病的治疗。研究[3]证实,腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)仅通过一个小的入镜切口与两个或三个端口切口进行,可借助腹腔镜获得更为清晰的术野,操作不易损伤胆囊,对病情恢复有积极作用。外科手术作为一种强烈的应激源,可导致机体出现相应应激反应及免疫功能异常。目前,有关腹腔镜切除术对应激反应和免疫功能异常影响尚存在异议。基于此,本研究分析小切口胆囊切除术与腹腔镜胆囊切除术两种术式对慢性胆囊炎伴胆囊结石患者血清细胞因子及免疫功能的影响,现报道如下。
1 资料与方法
1.1一般资料选取皖北煤电集团总医院2015年12月至2017年2月收治的慢性胆囊炎伴胆囊结石患者84例为研究对象,纳入标准[4]:①符合手术治疗指征,且经B超、CT等影像学检查确诊为慢性胆囊炎伴胆囊结石;②无合并心、肝、肾等重要脏器功能障碍者;③能够耐受开腹手术;④患者及其家属知情同意。排除标准:①既往有腹部手术史的患者;②处于妊娠期或哺乳期的妇女;③合并严重免疫系统、精神系统及血液系统疾病者;④术前1个月内曾接受过激素、抗氧化剂治疗者;⑤伴有严重内分泌疾病或恶性肿瘤者。采用随机数字表法将患者分为观察组和对照组,每组各42例。对照组男性19例,女性23例;年龄27~68岁,平均(46.71±7.78)岁;病程1~7年,平均(4.06±1.38)年;单发结石30例,多发结石12例。观察组男性20例、女性22例;年龄28~67岁,平均(46.31±7.39)岁;病程1~8年,平均(4.22±1.42)年;单发结石32例,多发结石10例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2手术方法两组患者均取仰卧位,术野消毒铺单,气管插管静吸复合全身麻醉。对照组行MC:于右上腹直肌或右肋缘下部取纵行手术切口,长约5 cm,逐层切开腹壁,分离相应组织以暴露术野,解剖出胆囊管和胆囊动脉,逐步离断结扎胆囊管、胆囊动脉,如有结石酌情处理,采用顺逆结合法于胆囊浆膜纤维组织间切除胆囊,后用电凝刀止血,逐层缝合伤口,术后常规引流。观察组行LC:于脐孔下缘取一处切口,置入Veres气腹针,CO2填充气腹(术中压力维持在12~15 mmHg),缓慢置入腹腔镜,对胆囊三角、胆囊及胆总管等进行探查,于内镜监视下分别在脐周、腹正中剑突下方右侧2 cm、腋前线入针,解剖Calot三角区,使用电凝钩分离胆囊管与血管,对胆囊管及胆囊动脉进行处理,剑突下穿刺孔将胆囊切除并取出,操作完毕后释放气腹,胆囊创面电凝止血,逐层缝合切口,并根据情况留置腹腔引流管。
1.3观察指标及检测方法①血清炎性因子水平。分别于术前及术后1天抽取患者空腹外周静脉血10 mL,静置20 min后,以3 000 r/min转离心6 min,分离血清、血浆,分装2管,并置于-20℃冰箱待测。采用免疫比浊法测定血清中C反应蛋白(C-reactive protein,CRP)水平,酶联免疫吸附试验法测定白介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平。②免疫球蛋白水平。采用ELISA法测定血清IgA、IgG、IgM水平。③氧化应激水平。采用羚胺法测定血浆中超氧化物岐化酶(superoxide dismutase,SOD)活力水平,采用5,5'-二硫代双(2-硝基苯甲酸)[5,5'-dithiobis (2-nitrobenzoic acid),DTNB]直接显色法测定还原型谷胱甘肽过氧化物酶(glutathione peroxidase,GSH-Px)活性,采用硫代巴比妥酸法测定血浆中丙二醛(malondialdehyde,MDA)含量。④T淋巴细胞亚群水平。采用流式细胞术测定患者血清中CD4+、CD8+水平,同时计算CD4+/CD8+比值。试剂盒为美国BD公司产品,检测仪器为BD公司生产的FACSCalibur流式细胞仪。⑤肝功能水平。采用美国贝克曼库尔特有限公司生产的全自动血细胞分析仪测定血清总胆红素(total bilirubin,TBIL)、谷氨酰转肽酶(glutamyl transpeptidase,GGT)、天冬氨酸转氨酶(aspartate aminotransferase,AST)及丙氨酸转移酶(alanine aminotransferase,ALT)水平。
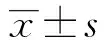
2 结果
2.1两组患者术前、术后血清炎性因子水平比较两组患者术前CRP、IL-6、TNF-α水平比较,差异无统计学意义(P>0.05);术后1天,两组患者CRP、IL-6、TNF-α水平均较术前上升,但观察组低于对照组,差异有统计学意义(P<0.05)。详见表1。
2.2两组患者术前、术后免疫球蛋白比较术前,两组患者IgA、IgG、IgM水平比较,差异均无统计学意义(P>0.05);术后1天,观察组IgA、IgG、IgM水平较术前下降程度低于对照组,差异有统计学意义(P<0.05)。详见表2。
2.3两组患者术前、术后氧化应激水平比较两组术前SOD、GSH-Px及MDA水平比较,差异均无统计学意义(P>0.05);术后1天,观察组MDA较术前的升高程度及SOD、GSH-Px较术前下降程度均低于对照组,差异有统计学意义(P<0.05)。详见表3。
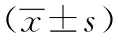
表1 两组患者术前、术后血清炎性因子水平比较
注:CRP为C反应蛋白、IL-6为白介素-6、TNF-α为肿瘤坏死因子-α
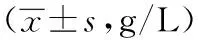
表2 两组患者术前、术后免疫球蛋白水平比较
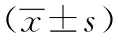
表3 两组患者术前术后氧化应激水平比较
注:SOD为超氧化物岐化酶、GSH-Px为还原型谷胱甘肽过氧化物酶、MDA为丙二醛
2.4两组患者术前、术后T淋巴细胞亚群比较术前,两组CD4+、CD8+及CD4+/CD8+比较,差异无统计学意义(P>0.05);术后1天,观察组CD4+、CD8+及CD4+/CD8+较术前的下降程度均低于对照组,差异有统计学意义(P<0.05)。详见表4。
2.5两组患者术前、术后肝功能水平比较术前两组TBIL、GGT、AST、ALT水平比较,差异无统计学意义(P>0.05);与术前相较,两组TBIL、GGT、AST、ALT水平升高差异有统计学意义(P<0.05),但观察组低于对照组,差异有统计学意义(P<0.01)。详见表5。
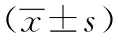
表4 两组患者术前术后免疫细胞水平比较
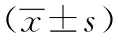
表5 两组患者术前术后肝功能水平比较
3 讨论
慢性胆囊炎伴胆结石是胆囊慢性炎症发展的普遍过程,该过程中患者常伴有腹胀、恶心、呕吐等症状,严重影响其生活质量。胆囊切除手术是目前临床治疗胆囊疾病的常用手段,其中,MC是在传统开腹手术基础上改进而来,该术式操作切口由原先的10~15 cm缩短为5 cm左右[5],能有效减小手术创面,降低感染风险。但该术式术野狭小,不适用于肥胖型患者。近年来,以腹腔镜手术为代表的微创手术已广泛应用于胆囊结石的诊断与治疗。较MC而言,腹腔镜下手术术野清晰,切口较小,具有封闭性,故对肌肉神经及周边器官影响小,患者术后疼痛程度明显轻于开腹手术者,利于患者预后。
多项研究[8-9]表明,手术患者因各种刺激可产生大量活性氧,以致机体处于氧化应激状态。SOD为机体防御新陈代谢和其他生命活动中氧自由基损伤和破坏的抗氧化酶[10],存在于氧代谢细胞中,能够有效清除氧自由基;GSH-Px为过氧化物分解酶,可将过氧化物还原为羟基化合物,进而发挥抗氧化作用;MDA为反应脂质过氧化的终产物,可对组织中自由基含量和脂质过氧化损伤程度进行反馈。本研究结果显示,观察组MDA较术前升高程度、SOD和GSH-Px较术前下降程度均低于对照组,差异有统计学意义(P<0.05),说明LC对机体氧化应激各项指标的影响更小。目前,LC的优势及价值已得到多数学者认可,但其对慢性胆囊炎伴胆囊结石患者肝功能的影响仍存在争议[11]。有学者[12]认为,LC术中需CO2填充气腹,改变了肝脏血流动力学,导致肝动脉、门静脉血流减少,会对肝功能造成一定影响;且腹腔气压越高,对肝脏血液循环影响越大,肝脏受损越严重。本研究对比两组患者肝功能指标发现,观察组术后1天的TBIL、GGT、AST、ALT水平均低于对照组(P<0.05),表明MC和LC均会造成不同程度肝功能损伤,但LC的影响小于MC(P<0.05)。笔者认为,这与术中将气腹压维持在12~15 mmHg,对肝功能影响较小有关。
既往研究[13]认为,机体免疫功能会因外科手术创伤而受到抑制,加之手术应激作用、患者自身免疫功能低下,常会诱发全身炎症反应等症状。本研究对两组患者手术前后血清炎性因子水平进行检测发现,与对照组相比,观察组术后1天的血清CRP、IL-6、TNF-α较低(P<0.05),提示手术会对机体造成创伤,但LC对机体产生的创伤小,炎症反应轻。研究[14]表明,细胞免疫在免疫应答中起核心作用,其中,T淋巴细胞亚群的变化可反映手术后患者细胞免疫状况。CD4+系辅助T细胞,可于活化状态下分泌抑炎性细胞因子,缓解机体高炎症状态,CD8+系细胞毒性T细胞,可于CD4+辅助下活化清除病毒感染细胞,但其对CD4+具有调节性抑制作用,而CD4+/CD8+的失衡可导致免疫病理的发生[15]。,本研究结果显示,两组患者CD4+、CD8+水平及CD4+/CD8+比值均较术前降低,但观察组下降程度低于对照组,差异有统计学意义(P<0.05),说明手术创伤对患者免疫功能虽有抑制作用,但LC能够更好地保护机体细胞免疫功能。
综上所述,LC治疗慢性胆囊炎伴胆囊结石对患者机体炎症反应、免疫功能及氧化应激的影响较小,且不易损伤肝脏功能,值得临床推广使用。
[1]刘文玉. 中西医结合治疗慢性胆囊炎合并胆结石疗效观察[J].陕西中医, 2013, 34(4):444-446.
[2]桑畅野, 王燕鹏. 腹腔镜胆囊切除术治疗伴胆囊颈部结石嵌顿的急性胆囊炎的临床体会[J].医学研究杂志, 2015, 44(9):149-151.
[3]PARK M S, LEE S M. Laparoscopic cholecystectomy is a safe and effective treatment for acute cholecystitis in patients with a history of gastrectomy[J].Surg Laparo Endo Per, 2014, 23(5):474-480.
[4]闻天学, 王郝. 腹腔镜胆囊切除术对老年慢性胆囊炎伴胆囊结石患者炎症因子及免疫球蛋白的影响[J].海南医学院学报, 2016, 22(20):2431-2433.
[5]李士涛, 王利荣, 刘二平,等. 腹腔镜胆囊切除术与小切口胆囊切除术治疗胆结石的临床对照研究[J].现代消化及介入诊疗, 2017,23(4):543-545.
[6]倪宏, 李长江, 项系青. 腹腔镜胆囊切除术对机体炎症反应、氧化应激及细胞免疫功能的影响[J].海南医学院学报, 2016, 22(2):160-162.
[7]CARMICHAEL S P 2nd, ZWISCHENBERGER B A, BERNARD A C. Late reoperation for retained gallstone after laparoscopic cholecystectomy[J].Surg Laparo Endo Per, 2014, 24(1):27-29.
[8]田文玲. 腹腔镜胆囊切除术与开腹胆囊切除术对机体应激及免疫功能的影响[J].山东医药, 2015,16(29):74-75.
[9]孙少华, 沈丰, 周文波,等. 腹腔镜胆囊切除术对急性化脓性胆囊炎患者血清SOD,MDA及肝功能的影响[J].现代生物医学进展, 2017, 17(14):2736-2739.
[10]沈旦, 郭庆渠, 吴育连. 腹腔镜胆囊切除术对急性结石性胆囊炎患者炎症因子及血清淀粉酶水平的影响[J].肝胆胰外科杂志, 2016, 28(3):232-234.
[11]陆文清. 腹腔镜胆囊切除术对于急性结石性胆囊炎患者胃肠功能以及 C-反应蛋白的影响分析[J].河北医学, 2014,10(8):1346-1348.
[12]闫长红, 许艳春. 胆囊结石行腹腔镜胆囊切除术对肝功能及应激反应的影响[J].长春中医药大学学报, 2016, 32(1):171-173.
[13]ASPINEN S, KINNUNEN M, HARJU J, et al. Inflammatory response to surgical trauma in patients with minilaparotomy cholecystectomy versus laparoscopic cholecystectomy:a randomised multicentre study[J].Scand J Gastroenterol, 2016, 51(6):1-3.
[14]LI X. Comparative study of laparoscopic cholecystectomy and open cholecystectomy in acute cholecystitis[J].Clinical Medicine, 2017,31(7):234-236.
[15]李承钢. 胆结石胆囊切除术式选择对患者免疫及应激反应的影响[J].海南医学院学报, 2016, 22(21):2538-2540.

