血浆脑钠肽联合氨基末端脑钠肽前体与常规心功能指标对心脏外科瓣膜置换术患者预后的预测价值研究
谭今,于涛,黄克力*,刘科,杨倩
目前,心脏外科瓣膜置换术的长期疗效逐渐引起临床上极大关注。虽然心脏外科瓣膜置换术的成功率逐渐提高,患者心功能显著改善,但患者术后可能会出现人工瓣膜衰坏、瓣周漏、人工瓣膜性心内膜炎等并发症,从而导致患者需进行二次换瓣或死亡[1]。王寅等[2]研究报道心脏外科瓣膜置换术后并发症发生的风险与患者年龄、术前心功能分级等因素有关。有研究结果显示左心室舒张末期内径(LVEDD)、左心室收缩末期内径(LVESD)等常规心脏超声检测指标可以预测心脏外科瓣膜置换术后患者并发症发生的风险[3]。但测定常规心功能指标的方法(如超声心动图、核素心血池显像及有创的左心室造影等)均存在一定缺陷。血浆脑钠肽(BNP)和氨基末端脑钠肽前体(NT-proBNP)均是心脏神经内分泌肽激素,具有t1/2长、个体变异小、易于准确测量等优点,成为近年心脏外科生化指标的研究热点[4]。大量研究报道血浆BNP水平与左心室射血分数(LVEF)存在明显的相关性,可以用来评价左心室功能;亦有临床研究显示血浆BNP在预测心肌梗死患者的远期预后方面有重要的临床意义[5-6]。李春芝等[7]研究表明血浆NT-proBNP对于心瓣膜病患者恶性心律失常具有良好的预测价值。但是,有关血浆BNP和NT-proBNP预测心脏外科瓣膜置换术患者预后的研究鲜有报道。因此,本研究探索血浆BNP和NT-proBNP对心脏外科瓣膜置换术患者预后的预测价值,并将其与常规心功能指标的预测能力进行比较,以期为临床提供更有价值的预测指标。
1 对象与方法
1.1 研究对象 选取2014年8月—2016年2月四川省人民医院心脏外科心瓣膜病患者138例为研究对象,均由风湿性心脏病引起。其中男75例,女63例;年龄10~63岁,平均年龄(39.8±5.6)岁;纽约心脏病学会(NYHA)心功能分级Ⅱ级49例、Ⅲ级56例、Ⅳ级33例;体质指数(BMI)为(25.2±3.0)kg/m2。本研究经本院伦理委员会批准。患者均签署知情同意书。
1.2 纳入与排除标准 纳入标准:(1)主要为左房室、主动脉瓣受累,符合心脏外科瓣膜置换术指征[8];(2)初次实施心脏外科瓣膜置换术。排除标准:(1)入院期间发生急性心肌梗死、恶性心律失常;(2)合并其他心血管疾病如高血压、冠心病;(3)患有心力衰竭;(4)免疫功能异常;(5)溶血性贫血。
1.3 研究方法
1.3.1 一般临床资料收集 入院时,测量并记录患者性别、年龄、NYHA心功能分级、BMI等一般临床资料。
1.3.2 手术方式 患者均行常规心脏停跳体外循环心脏外科瓣膜置换术。术中灌注冷心肌停跳液并于心肌表面放置冰屑进行心肌保护,阻断时间为39~97 min,平均阻断时间为(66.3±30.9)min,体外循环时间为55~184 min,平均体外循环时间(83.4±35.0)min,人工瓣膜安装成功后行间断缝合术。术后行常规抗凝及抗生素治疗,服用抗凝剂华法林。
1.3.3 术后检查指标 术后1周内进行常规检查,其LVEDD、LVESD、左心房内径(LAD)、LVEF采用超声心动图或左心室造影法进行检测;常规心功能生化指标如肌酸激酶同工酶MB(CK-MB)、乳酸脱氢酶1(LDH-1),分别采用琼脂糖凝胶电泳法和赖氏比色法测定。血浆BNP和NT-proBNP分别采用放射免疫法和酶联免疫吸附试验法测定。
1.3.4 随访及分组 对患者进行为期18个月的随访,首次随访时间为患者出院后1个月,之后每1个月随访1次,采用电话随访或门诊复查。随访时,记录随访期间发生不良预后的例数、删失例数、医生诊断结果等。终点事件为患者随访期间发生的不良预后事件,其包括:人工瓣膜衰坏、瓣周漏、人工瓣膜性心内膜炎、二次手术、再次换瓣、出血(如脑出血、胃出血、牙龈出血等)、血栓栓塞、恶性心律失常以及上述事件导致的死亡等。删失定义为患者失访、拒绝访问、中途退出、死于其他与研究无关的原因。随访期间发生预后不良事件的患者为预后不良组,患者治疗后好转为预后良好组。随访结束后,整理可能影响两组患者随访结果的因素。
1.4 统计学方法 采用SPSS 20.0统计软件进行数据分析。符合正态分布的计量资料采用()表示;采用Kaplan-Meier法绘制生存曲线;采用单因素、多因素Cox回归分析分析心脏外科瓣膜置换术患者预后的影响因素;根据受试者工作特征(ROC)曲线下面积评估各指标预测心脏外科瓣膜置换术患者预后的价值。以P<0.05为差异有统计学意义。
2 结果
2.1 随访结果及心脏外科瓣膜置换术患者的生存曲线分析 随访终止时,138例患者中有14例删失,其余124例中有73例预后良好(即预后良好组),51例预后不良(即预后不良组)。预后不良组中,恶性心律失常21例、出血17例、血栓栓塞5例、人工瓣膜性心内膜炎3例、人工瓣膜衰坏2例、死亡2例、瓣周漏1例。患者不良预后发生率为41.1%(51/124,见图1)。

图1 心脏外科瓣膜置换术患者生存曲线Figure 1 Survival curve of the patients with heart valve replacement surgery
2.2 心脏外科瓣膜置换术患者预后影响因素的单因素Cox回归分析 以生存结局为因变量(赋值:1=出现终点事件,2=未出现终点事件及失访),以性别(赋值:1=男,2=女)、年龄(赋值:实测值)、NYHA心功能分级(赋值:1=Ⅱ级,2=Ⅲ级,3=Ⅳ级)、BMI(赋值:实测值)、LVEDD(赋值:实测值)、LVESD(赋值:实测值)、LAD(赋值:实测值)、LVEF(赋值:实测值)、CK-MB(赋值:实测值)、LDH-1(赋值:实测值)、血浆BNP(赋值:实测值)、NT-proBNP(赋值:实测值)为自变量,进行单因素Cox回归分析,结果显示,NYHA心功能分级、LVEDD、LVEF、CK-MB、血浆BNP、NT-proBNP是心脏外科瓣膜置换术患者预后的影响因素(P<0.05,见表1)。
2.3 心脏外科瓣膜置换术患者预后影响因素的多因素Cox回归分析 以生存结局为因变量(赋值:1=出现终点事件,2=未出现终点事件及失访),NYHA心功能 分 级、LVEDD、LVEF、CK-MB、 血 浆 BNP、NT-proBNP为自变量(NYHA心功能分级赋值为1=Ⅱ级,2=Ⅲ级,3=Ⅳ级,其余变量赋值为实测值),进行多因素Cox回归分析,结果显示,LVEDD、血浆BNP和NT-proBNP是心脏外科瓣膜置换术患者预后的影响因素(P<0.05,见表 2)。

表1 心脏外科瓣膜置换术患者预后影响因素的单因素Cox回归分析Table 1 Univariate Cox regression analysis of the factors associated with postoperative prognosis of patients with heart valve replacement surgery

表2 心脏外科瓣膜置换术患者预后影响因素的多因素Cox回归分析Table 2 Multivariate Cox regression analysis of the factors associated with postoperative prognosis of patients with heart valve replacement surgery
2.4 LVEDD、血浆BNP、NT-proBNP预测心脏外科瓣膜置换术患者预后的临床价值 LVEDD、血浆BNP和NT-proBNP预测心脏外科瓣膜置换术患者预后的ROC曲线下的面积分别为0.774、0.814、0.80(见图2)。血浆BNP联合NT-proBNP 预测心脏外科瓣膜置换术患者预后的ROC曲线下面积为0.856,其特异度为78.9%,灵敏度为83.6%(见图3)。
3 讨论
心脏外科瓣膜置换术是治疗严重瓣膜病的方法,临床应用广泛,能明显延长患者的生存期并提高其生活质量[1]。目前,临床根据患者病情常采用机械瓣膜或生物瓣膜,生物瓣膜适于55岁以上老年人,虽具有良好的血流动力学特性,但其寿命较短,大部分患者可能面临二次手术;而机械瓣膜结实、耐久性好、寿命长,但患者需终身抗凝且存在潜在血栓栓塞和出血风险。但瓣膜材料、病情严重程度、患者自身体质等多种复杂原因致使患者行心脏外科瓣膜置换术后常有瓣膜结构性衰坏、瓣膜血栓、瓣周漏、永久性瓣膜相关损害等并发症,给患者带来极大负担[9-10]。基于此,心脏外科瓣膜置换术患者的远期随访及预后预测的研究备受关注。目前,超声心动图测量指标可反映患者心功能状况,在一定程度上能较好地评价术后左心功能受损或恢复的程度,但其仅能观察现状,尚不足以预测术后远期不良事件的发生。ZHANG等[11]研究提示,CK-MB、LDH-1与心瓣膜病患者术后转归存在联系,可作为判断患者预后的辅助指标,然而其受多种心脏疾病、炎性感染影响,特异度不高。因此,本研究通过心脏超声检测与实验室检查相结合,对患者术后的心功能指标进行检测、评价,并构建预测模型来探讨哪些指标对患者心脏外科瓣膜置换术后并发症发生具有较好的预测价值,以期为临床上早期采取相应干预措施、降低术后并发症的发生风险、提高患者的生命质量提供依据。
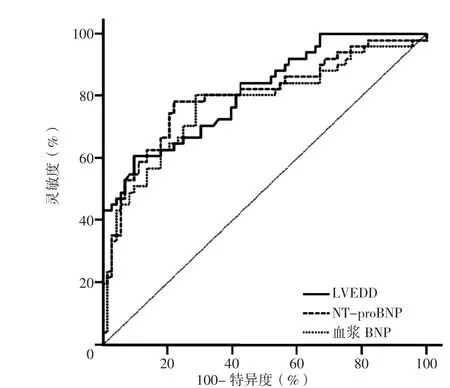
图2 LVEDD、血浆BNP、NT-proBNP预测心脏外科瓣膜置换术患者预后的ROC曲线Figure 2 ROC curve of LVEDD,plasma BNP and NT-proBNP in predicting the prognosis of patients with heart valve replacement surgery
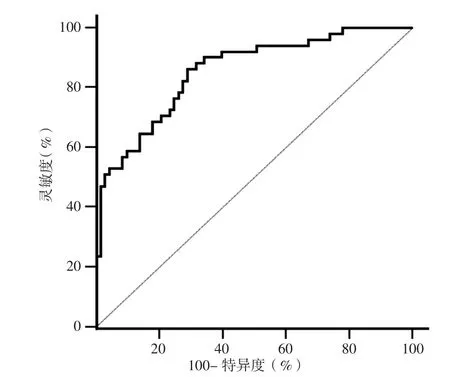
图3 血浆BNP联合NT-proBNP预测心脏外科瓣膜置换术患者预后的ROC曲线Figure 3 ROC curve of plasma BNP combined with NT-proBNP in predicting the prognosis of patients with heart valve replacement surgery
本研究对138例患者进行随访的结果显示,患者不良预后多见于恶性心律失常与出血,与文献报道一致[12]。预后不良率为41.1%,提示预后不良率较高。分析可能影响患者预后的因素包括患者性别、年龄、NYHA心功能分级、BMI、左心功能检测指标、常规生化指标及血浆BNP、NT-proBNP。性别、年龄、BMI能综合反映不同患者的免疫水平,年龄和BMI较大的女性可能术后并发症发生的风险较大;NYHA心功能分级反映了患者的心功能,不同心功能患者的心室重构和心功能受损程度不同,发生恶性心律失常、心力衰竭等并发症的风险也不相同,NYHA心功能分级越高心功能越差,发生并发症的风险可能越大[13]。LVEDD、LVESD、LAD、LVEF均是常用的反映患者左心功能的心脏超声检测指标,且多个研究表明其与心脏外科瓣膜置换术后患者并发症的发生有关联[14]。生化指标则有常规心肌酶谱的部分指标CK-MB、LDH-1,其反映了患者心肌梗死或者心肌炎的发生情况,因此其水平的变化可能可预测术后并发症的发生;有研究表明血浆BNP、NT-proBNP等对心力衰竭、心肌梗死、恶性心律失常具有一定的预测价值[14],因此推测其可以用来预测心瓣膜病患者术后并发症的发生风险。本研究将上述因素逐一纳入单因素Cox回归分析中,结果表明NYHA心功能分级、LVEDD、LVEF、CK-MB、血浆BNP、NT-proBNP是心脏外科瓣膜置换术患者预后的影响因素,但由于测量偏倚、混杂偏倚等的存在,尚需进一步分析验证。性别、年龄、BMI等基线资料与患者预后不存在相关性,这可能是由于研究对象的上述指标在预后良好组和预后不良组中的分布无统计学差异;以往的研究表明LAD、LVESD是室性期前收缩发生的主要危险因素[15],但不是心脏外科瓣膜置换术患者术后转归的影响因素。RODRIGUES等[16]的研究发现LDH-1虽然是反映心肌梗死或心肌炎的一个良好指标,但本研究中其与心脏外科瓣膜置换术患者并发症的发生无差异,可能是其特异度不高或本研究样本不足所导致。
为进一步分析单因素Cox回归分析的影响因素对心脏外科瓣膜置换术患者预后的影响,并分析各因素对疾病预后的影响程度,本研究将单因素Cox回归分析有统计学意义的因素全部纳入多因素Cox回归分析中,结果显示LVEDD、血浆BNP和NT-proBNP是心脏外科瓣膜置换术患者预后的影响因素。LVEDD对左心功能的监测较为准确,临床常用。血浆BNP和NT-proBNP是心功能检测指标中特异度较高的一类,其单独预测的价值在既往研究中亦有所体现[17-19]。而NYHA心功能分级在本研究中未能作为患者预后的独立预测指标,可能由于其判定带有明显的主观性,且这一标准受其他疾病的影响,尤其是肺部疾病。LVEF作为心脏外科瓣膜置换术患者预后的预测指标并不理想,可能由于瓣膜病变患者的病变程度不同。因此,只通过LVEF评价心瓣膜病患者的心功能偏差较大,也无法预测左心室收缩功能,提示其应结合其他超声指标以及患者身体情况综合考虑,对心脏收缩功能进行全面完整地评价。CK-MB在经过多因素校正后,与不良预后的发生无差异,可能是因为该指标与血浆BNP和NT-proBNP具有共同的作用通路,或者与本研究随访患者中发生心肌梗死并发症的例数较少有关。本研究采用ROC曲线评估LVEDD、血浆BNP和NT-proBNP预测心脏外科瓣膜置换术患者预后,结果显示血浆BNP及NT-proBNP对心脏外科瓣膜置换术患者预后的预测能力较好;其联合预测的ROC曲线下面积更高,提示其作为心脏外科瓣膜置换术患者预后的监测指标可能较为理想,可用以评估患者不良预后发生风险。
本研究尚有一定的局限性:(1)随访时间较短,一般瓣膜衰坏需要的时间长达5~10年,不良预后率可能被低估;(2)病变的瓣膜类型不同对结局也可能产生影响,而本研究并未对此细分。笔者将在日后的研究中尽可能继续追访上述患者,进一步观察远期结局,同时将尽可能在扩大样本量之后,对研究对象的瓣膜病变类型进行细分,再次进行进一步验证分析,以期为研究结论提供强有力的证据支持。
综上所述,血浆BNP联合NT-proBNP能更有效地评估心瓣膜病患者术后情况,其对患者不良预后的发生具有较好的预测能力,临床有望通过术后严密监测心脏外科瓣膜置换术患者的血浆BNP和NT-proBNP水平,早期对患者进行恰当的治疗和管理,预防并发症发生或将其风险降到最低,提高患者健康寿命年和生存率。
作者贡献:谭今进行文章的构思与设计、数据收集与整理;刘科进行数据收集与整理;于涛进行统计学处理、分析结果与解释;谭今、黄克力进行研究的实施与可行性分析,撰写论文及修订,同时对文章整体负责,监督管理;杨倩进行英文的修订。
本文无利益冲突。
[1]王瑾.心脏瓣膜术后血管内溶血的研究进展[J].中国循环杂志,2017,32(7):711-713.WANG J.Research progress of intravascular hemolysis after valvular heart surgery[J].Chinese Circulation Journal,2017,32(7):711-713.
[2]王寅,张平,董念国,等.大左心室心脏瓣膜病心瓣膜置换术后疗效及危险因素分析[J].中国胸心血管外科临床杂志,2014,21(4):440-446.DOI:10.7507/1007-4848.20140125.WANG Y,ZHANG P,DONG N G,et al.Analysis of the curative effect and risk factors after heart valve replacement in patients with large left ventricular heart valve[J].Chinese Journal of Clinical Thoracic and Cardiovascular Surgery,2014,21(4):440-446.DOI:10.7507/1007-4848.20140125.
[3]DING W,JI Q,SHI Y,et al.Predictors of low cardiac output syndrome after isolated coronary artery bypass grafting[J].Int Heart J,2015,56(2):144-149.DOI:10.1536/ihj.14-231.
[4]WYSOCKA A,CYBULSKI M,BERBEC H,et al.Dynamic changes of paraoxonase 1 activity towards paroxon and phenyl acetate during coronary artery surgery[J].BMC Cardiovasc Disord,2017,17(1):92.DOI:10.1186/s12872-017-0528-z.
[5]LOMIVOROTOV V V,EFREMOV S M,KIROV M Y,et al.Lowcardiac-output syndrome after cardiac surgery[J].J Cardiothorac Vasc Anesth,2017,31(1):291-308.DOI:10.1053/j.jvca.2016.05.029.
[6]任寅,朱莉,阮中宝,等.右室不同部位起搏对血浆氨基末端脑钠肽前体水平及左心收缩功能的影响[J].中华老年医 学 杂 志,2015,34(6):605-607.DOI:10.3760/cma.j.issn.0254-9026.2015.06.007.REN Y,ZHU L,RUAN Z B,et al.The effects of different pacing sites of right ventricle on serum N-terminal Pro brain natriuretic peptide level and left ventricular systolic function[J].Chinese Journal of Geriatrics,2015,34(6):605-607.DOI:10.3760/cma.j.issn.0254-9026.2015.06.007.
[7]李春芝,赵鑫,郭士强.血浆NT-proBNP和总胆固醇浓度联合预测心脏瓣膜病病人恶性心律失常的价值[J].首都医科大学学报,2017,38(1):108-112.LI C Z,ZHAO X,GUO S Q.Value of plasma NT-proBNP and total cholesterol level of patients with heart valve disease predicting malignant arrhythmia[J].Journal of Capital Medical University,2017,38(1):108-112.
[8]祁国奇,朱晓东,胡盛寿,等.人工心脏瓣膜置换手术后的远期随访[J].中华胸心血管外科杂志,2003,19(4):193-197.DOI:10.3760/cma.j.issn.1001-4497.2003.04.001.QI G Q,ZHU X D,HU S S,et al.Long-time clinical result after heart valve replacement[J].Chinese Journal of Clinical Thoracic and Cardiovascular Surgery,2003,19(4):193-197.DOI:10.3760/cma.j.issn.1001-4497.2003.04.001.
[9]TIMEK T A,TURFE Z,HOOKER R L,et al.Aortic valve replacement in octogenarians with prior cardiac surgery[J].Ann Thorac Surg,2015,99(2):518-523.DOI:10.1016/j.athoracsur.2014.08.024.
[10]AILAWADI G,LAPAR D J,SPEIR A M,et al.Contemporary costs associated with transcatheter aortic valve replacement:a propensity-matched cost analysis[J].Ann Thorac Surg,2016,101(1):154-160.DOI:10.1016/j.athoracsur.2015.05.120.
[11]ZHANG Y,GAO F,ZHANG X Y,et al.Value of human brain natriuretic peptide in treatment of acute anterior myocardial infarction evaluated via three-dimensional speckle tracking imaging[J].Genet Mol Res,2015,14(2):5699-5709.DOI:10.4238/2015.May.29.2.
[12]廖克龙,杨康,王明荣,等.心脏瓣膜置换术310例分析[J].重 庆 医 学,2004,33(12):1775-1776.DOI:10.3969/j.issn.1671-8348.2004.12.007.LIAO K L,YANG K,WANG M R,et al.Operation experimence of cardiac valve replacement in 310 cases[J].Chongqing Medical Journal,2004,33(12):1775-1776.DOI:10.3969/j.issn.1671-8348.2004.12.007.
[13]LEE S H,YOUN Y N,CHOO H C,et al.Cystatin C as a predictive marker of renal dysfunction and mid-term outcomes following off-pump coronary artery bypass grafting[J].H e a r t,2 0 1 5,1 0 1(1 9):1 5 6 2-1 5 6 8.D O I:10.1136/heartjnl-2015-307986.
[14]宋书田,杨明,李鲲鹏,等.重组人脑钠肽对风湿性心脏瓣膜置换术后心肾功能的保护作用[J].中国循证心血管医学杂志,2016,8(10):1185-1187.DOI:10.3969/j.issn.1674-4055.2016.10.09.SONG S T,YANG M,LI K P,et al.The protective effect of recombinant human brain natriuretic peptide on heart and renal function after rheumatic heart valve replacement[J].Chinese Journal of Evidence-Bases Cardiovascular Medicine,2016,8(10):1185-1187.DOI:10.3969/j.issn.1674-4055.2016.10.09.
[15]张荣成,张宇辉,张健,等.可溶性ST2对心力衰竭患者死亡的预测价值[J].中华心血管病杂志,2014,42(9):726-730.DOI:10.3760/cma.j.issn.0253-3758.2014.09.004.ZHANG R C,ZHANG Y H,ZHANG J,et al.Predictive value of soluble ST2 in the death of patients with heart failure[J].Chinese Journal of Cardiology,2014,42(9):726-730.DOI:10.3760/cma.j.issn.0253-3758.2014.09.004.
[16]RODRIGUES V O R,OLIVEIRA V L G D.12 analysis of the evolution of miocardial infarction and heart failure epidemiologies in Brazil from 1998 to 2015[J].Heart,2016,102(Suppl 6):A8.DOI:10.1136/heartjnl-2016-309890.12.
[17]CZERNIUK M R,BARTOSZEWICZ Z,FILIPIAK K J,et al.Plasmatic NT-proBNP concentrations in patients with coexistent periodontal disease and congestive heart failure-pilot studies[J].Kardiol Pol,2017,75(2):135-142.DOI:10.5603/KP.a2016.0148.
[18]张金龙,谭亚萍,赵晓蓉,等.芪苈强心胶囊对老年慢性心力衰竭患者心功能、血浆脑钠肽、D-二聚体及肌钙蛋白Ⅰ的影响[J].疑难病杂志,2017,16(11):1145-1148.DOI:10.3969/j.issn.1671-6450.2017.11.017.ZHANG J L,TAN Y P,ZHAO X R,et al.The effect of Qiliqiangxin capsule on serum BNP,D-Dimer and cTnⅠ in patients with chronic heart[J].Chinese Journal of Difficult and Complicated Cases,2017,16(11):1145-1148.DOI:10.3969/j.issn.1671-6450.2017.11.017.
[19]叶剑飞,戴宇翔,黄浙勇,等.急性冠脉综合征患者氨基末端脑钠肽前体水平检测及临床意义分析[J].中国全科医学,2011,14(17):1905-1907.DOI:10.3969/j.issn.1007-9572.2011.17.012.YE J F,DAI Y X,HUANG Z Y,et al.Study on detection and clinical significance of the plasma level of NT-proBNP in patients with acute coronary syndrome[J].Chinese General Practice,2011,14(17):1905-1907.DOI:10.3969/j.issn.1007-9572.2011.17.012.

