唑来膦酸对老年转子间骨折术后骨量丢失的影响
鲁秋东,张翠菊
老年转子间骨折呈逐年递增趋势,卧床制动、内固定器械骨损伤及术后内固定应力遮挡等加速了骨折断端骨质丢失速度,同时降低了内固定骨界面固定强度,不利于骨折修复及早期髋关节功能康复锻炼。唑来膦酸钠作为一线抗骨吸收药物,能有效预防和治疗骨质疏松症。术前应用唑来膦酸钠能否有效抑制骨折早期骨折断端及内固定周围骨质的吸收速度,提高骨强度,进而加强骨折断端及内固定早期稳定性,目前国内临床报道尚少。2014年1月—2017年3月,天津市武清中医医院共收治老年骨质疏松性转子间骨折112例,入院后分成两组,研究组术前3~5 d应用唑来膦酸钠,对照组常规治疗,现将两组早期骨转换标志物、骨折愈合及髋关节Harris评分情况报告如下。
1 资料与方法
1.1 临床资料 本组112例,男48例,女64例;年龄60~78岁,平均(68.0±2.3)岁。走路摔伤78例,骑车摔伤16例,车祸伤18例。左侧76例,右侧36例,均为低能量致伤。骨折按Evans-Jensen分型, II型45例,III型25例。受伤时间1~4 h。纳入标准:(1)年龄≥60岁;(2)低能量致伤;(3)股骨转子间骨折Evans-Jensen II-III型。排除标准:(1)患侧肢体先天或后天功能障碍。(2)骨代谢性疾病。(3)近期使用过甲状旁腺激素、双膦酸盐、降钙素、糖皮质激素等影响骨代谢药物。(4)严重肾功能不全(肌酐清除率小于等于30 mL/dL)。(5)精神疾病,不能配合治疗。根据随机数字表法,随机分为研究组52例,对照组60例,两组基本资料无统计学差异(P>0.05,表1)。均同意参与本课题,签署知情同意书。
表1 两组患者基本资料比较()
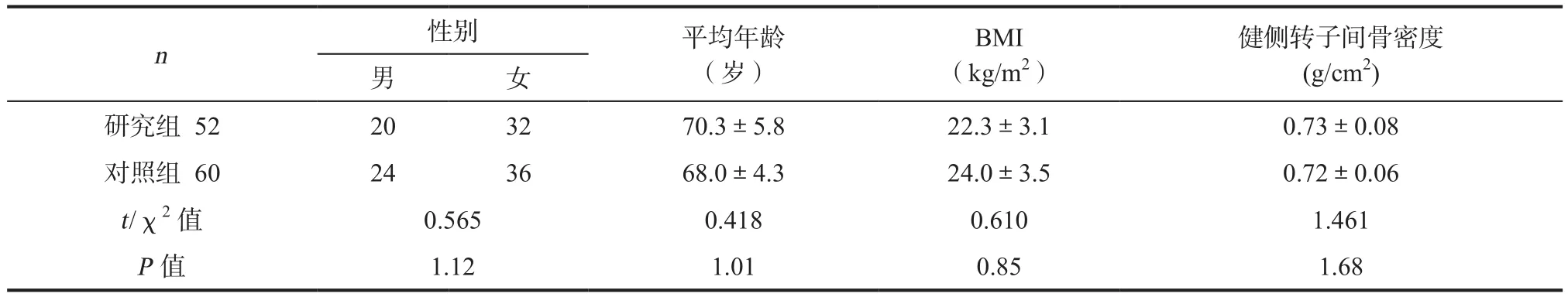
表1 两组患者基本资料比较()
n健侧转子间骨密度(g/cm2)男女性别 平均年龄(岁)BMI(kg/m2)研究组 52 20 32 70.3±5.8 22.3±3.1 0.73±0.08对照组 60 24 36 68.0±4.3 24.0±3.5 0.72±0.06 t/χ2 值 0.565 0.418 0.610 1.461 P值 1.12 1.01 0.85 1.68
1.2 治疗方法 常规胫骨结节骨牵引约1周。术前3~5 d研究组予以唑来膦酸钠5 mg(密固达,瑞士诺华制药有限公司)静脉滴注,注射前补充液体500~1000 mL以充分水化,再经静脉以不小于30 min的速度输入100 mL的5 mg唑来膦酸钠,输后再予液体500~1000 mL。观察患者尿量、血压、脉率、体温等生命体征的变化以及流感样症状的存在情况,同时口服钙剂及阿法骨化醇胶丸。对照组仅口服钙剂及阿法骨化醇胶丸。两组均行骨折闭合复位PFNA内固定手术:腰麻或气管插管全麻,平卧,患侧臀部垫高。于大转子顶点上方约5 cm处纵向切口,钝性分离臀中肌至大转子顶点。下肢纵向牵引,转子间复位钩协助复位,C型臂透视复位满意。入钉点位于大转子最高点偏内侧,前1/3与后2/3交界处。开口后导针插入髓腔通过骨折线至股骨干中部,扩髓后插入髓内钉。透视下调整髓内钉深度,使螺旋刀片孔恰好位于股骨颈中下1/3处。沿近端瞄准器向股骨颈内打入导针并透视确认前倾角和深度,测深并扩髓,将螺旋刀片锤击打入,末端距关节面约1 cm。透视后,将螺旋刀片顺时针拧紧锁定,再置入股骨远端静态锁钉。术后予以头孢呋辛钠或克林霉素磷酸酯抗炎、低分子肝素钙抗凝等治疗,早期主动进行髋关节功能锻炼,术后2周伤口拆线,术后6~8周下地部分负重,待骨折愈合好后完全负重。
1.3 随访及观察指标 术后定期随访,两组术前及术后3周、6周、12周骨形成标志物I型胶原氨基端前肽(P1NP)及骨吸收标志物β胶原降解产物(β-CTx)动态变化。两组术后6周、12周、6个月分别拍片,了解骨折愈合情况。术后6个月时两组髋关节Harris评分比较。
1.4 统计方法 应用SPSS 17.0统计软件进行分析,计数资料比较采用χ2检验,正态分布的计量资料均数以(())表示,重复测量资料使用重复测量的方差分析,组间比较采用方差分析或t检验,P<0.05为差异有统计学意义,P<0.01为有显著性差异。
2 结果
112例患者均获得随访,随访时间12~24个月,平均(18.0±4.2)个月。研究组52例中出现不良反应的7例,均为发热,经口服非甾体抗炎药后症状缓解,不影响手术进行。
2.1 血清P1NP值 两组组间血清PINP值在不同时间点不存在统计学差异(P>0.05),两组内血清PINP值存在统计学差异(P<0.05)。两组术后
12周内P1NP值均呈上升趋势,术后12周时均达术前1.5倍水平;见表2。
2.2 血清β-CTx值 两组组间及组内血清β-CTx值在不同时间点均存在统计学差异(P<0.05)。对照组术后8周β-CTx值达高峰,约术前3倍水平,随后回落;术后12周仍高于术前水平。研究组术前6周即达高峰,较对照组提前2周,且峰值约术前2倍水平;术后12周时β-CTx值已降至术前水平;见表2。
表2 两组患者不同时间血清P1NP、β-CTx值比较()

表2 两组患者不同时间血清P1NP、β-CTx值比较()
P1NP值(ng/ml) β-CTx值(ng/ml)研究组 对照组 研究组 对照组术前 58.18±16.30 55.75±20.08 0.58±0.21 0.55±0.23术后 3 周 70.39±18.83 72.42±21.53 0.79±0.33 1.12±0.45术后 6 周 83.52±18.28 83.10±16.25 1.02±0.28 1.55±0.50术后 8 周 85.48±19.05 86.12±15.07 0.85±0.37 1.82±0.56术后 12 周 92.62±20.15 89.1±17.65 0.50±0.26 0.80±0.31方差分析 F值 P值 F值 P值组内比较 512.20 0.000 42.35 0.001组间比较 1.13 0.853 312.24 0.000时间
2.3 骨折愈合及髋关节Harris评分 研究组与对照组骨折愈合率无统计学差异(P>0.05),正常愈合率均在90%以上。术后6个月两组髋关节Harris评分有显著性差异(P<0.01)。研究组Harris评分明显高于对照组,较对照提高约14.2%;见表3。
表3 两组患者术后骨折愈合情况及髋关节Harris评分比较()
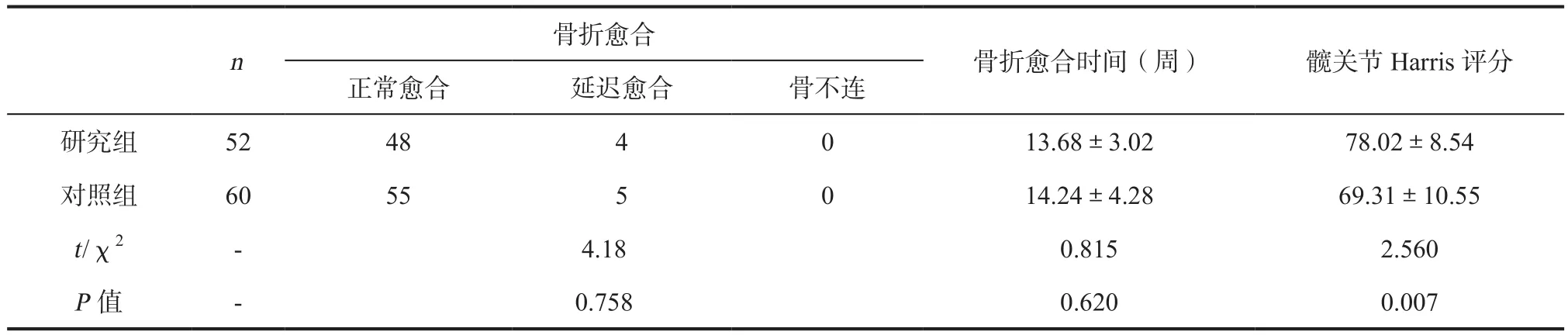
表3 两组患者术后骨折愈合情况及髋关节Harris评分比较()
骨折愈合n骨折愈合时间(周) 髋关节Harris评分正常愈合 延迟愈合 骨不连研究组 52 48 4 0 13.68±3.02 78.02±8.54对照组 60 55 5 0 14.24±4.28 69.31±10.55 t/χ2 - 4.18 0.815 2.560 P值 - 0.758 0.620 0.007
3 讨论
髋部骨折是骨质疏松症最严重的并发症之一,具有致畸率、致残率高、病死率高、恢复缓慢的特点。骨折后第1年内死亡率高达20%~25%,存活者中超过50%的患者会留下不同程度的残疾[1-2]。骨折后由于卧床制动,日照减少,在短期内骨量会迅速丢失,骨质疏松迅速加速。研究发现,1周的骨量丢失可达身体骨量的1%,而这几乎是一个正常老年人1年所减少的骨量[3]。鉴于老年骨质疏松性骨折的特点,转子间骨折手术治疗方式已由髓外固定转换为髓内钉固定。目前股骨近端防旋髓内钉(proximal femoral nail anti-rotation,PFNA)已成为治疗老年骨质疏松性转子间骨折的主要治疗方法,其独特的螺旋刀片设计能更好地减少股骨颈及股骨头的骨量丢失,采用锤击方式置入螺旋刀片使得周围松质骨填入螺纹沟槽内,达到及时稳定及有效抗旋作用。随着PFNA内固定手术的大量开展及随访,临床上发现,术后髋关节功能恢复并非理想,髋关节功能Harris评分仍很低,原因考虑与骨折后关节康复不到位有关[4]。
骨质疏松性骨折不同于外力所致的骨折,骨密度低,骨微结构如骨小梁缺损、骨皮质变薄,骨髓腔面积增大,骨折后难以修复[5]。骨折早期软骨痂生成减慢,后期破骨细胞介导的骨吸收占主导地位,骨转换、骨重建速度过快,前3个月升高最明显,最终导致骨痂力学强度不足,直到12个月时骨转换水平仍高于骨折48 h水平[6]。转子间骨折术后,由于内固定应力遮挡、长时间卧床,骨折断端骨量丢失加速、骨强度减低,势必影响骨折断端的稳定性,故早期功能康复容易出现内固定失效。所以,术后能否早期关节功能康复,关键在于骨折愈合早期能否维持或加强骨折断端稳定性,以及内固定骨界面的固定强度。
唑来膦酸钠是第三代最强有力的含氮双膦酸盐,可有效降低骨转换生化指标,显著增加骨密度,而且可采取单次静脉注射方式,患者依从性高。动物研究发现[7-8],唑来膦酸钠早期应用可抑制骨质疏松状态下的异常骨质吸收,不但不破坏骨折愈合早期软骨内成骨和纤维软骨痂向编织骨转化的过程,反而促进骨痂生长及矿化,且术后尽早给药对骨痂内部纤维架构改善更优。骨质疏松症患者发生骨折后,为缩短骨折愈合时间和改善局部骨痂纤维结构,宜尽早给予唑来膦酸钠治疗。鉴于应用唑来膦酸钠后会有3~7 d的急性反应期[9],这期间容易出现低热、类流感样不良反应,容易和术后感染、手术后吸收热等术后并发症混淆。本研究将唑来膦酸钠应用时间窗定为术前3~5 d,52例中出现不良反应的7例,经口服非甾体抗炎药后症状均缓解,不影响手术进行。
由于骨组织的修复和重建是动态变化的,所以在骨密度变化前,骨微结构已经发生了改变,骨密度不能全面反映骨强度,还要考虑骨转换、骨小梁结构等骨质量因素,其中骨转换能影响骨质量构成的每个因素,是骨强度的重要决定因素[10]。骨转换生化指标可反映骨折愈合过程中的骨转化状态[11-12],能早期预测骨丢失速率,其中P1NP为I型前胶原经酶切修饰后产生,在血清中的含量反应成骨细胞合成骨胶原的能力。β-CTx为成熟I型胶原被破骨细胞降解所产生,在血清中的含量反应破骨细胞的骨吸收活性。骨转换标志物的变化可反映骨折后的修复过程[13-14]。本研究将P1NP及β-CTx作为早期评估唑来膦酸钠抗骨质吸收的动态监测指标,反映骨折愈合早期骨折断端及内固定周围的骨重建过程,为能否改善髋关节功能提供可靠的理论依据。曾有研究报道,对髋部骨折患者,β-CTx在骨折术后2周内升高,2~3个月开始降低,6个月时接近骨折前水平。P1NP峰值时间晚于β-CTx,但在骨折术后1年仍保持升高[15]。本研究对骨质疏松性转子间骨折术前,术后3周、6周、8周、12周β-CTx进行动态监测,结果显示,对照组术后呈上升趋势,8周时达高峰,约3倍术前水平,随后回落,术后12周仍高于术前50%。研究组同时间监测β-CTx变化,结果发现,β-CTx峰值于术后6周提前达高峰,约2倍术前水平,随后回落,术后12周已接近0.5倍术前水平,两组在各个时间点β-CTx值在统计学上存在显著差异(P<0.01)。由此说明,术后6~8周为骨吸收高峰期,唑来膦酸钠可有效抑制β-CTx,降低骨质吸收速度,进而保留了骨量及骨小梁结构框架。同时期监测两组P1NP变化,结果发现,两组术后P1NP值均升高,且术后12周两组均达术前1.5倍术前水平,两组各时间点PINP值无统计学差异(P>0.05)。由此说明,唑来膦酸钠对P1NP无直接促进作用,即不会抑制早期骨痂形成。两组骨折愈合时间及骨折正常愈合率无统计学差异(P>0.05),说明唑来膦酸钠0.5 mg术前静滴不影响骨折正常愈合。两组术前及术后自身营养状态一致,无营养不良及营养过度现象,术后下肢功能康复原则依照科内统一的标准实施,故可排除活动量及营养状态不均衡的干扰因素。术后6个月时,研究组髋关节功能Harris评分78.02±8.54,对照组 69.31±10.55,有显著统计学差异(P<0.01),分析原因,考虑与研究组骨折愈合早期骨折断端及内固定骨界面骨强度得到加强,利于功能康复锻炼有关。
术前应用唑来膦酸钠可显著抑制骨折愈合早期骨质吸收速度,预防骨量丢失,加强早期骨强度,改善术后关节功能,且不影响骨折正常愈合。P1NP及β-CTx可作为骨转换的敏感监测指标,来评估唑来膦酸钠疗效,其灵敏度高、方便、经济。

