经肛支架和导管治疗左半结直肠恶性梗阻的比较
张 帅,徐 靖,石 磊,李 文,赵永捷,江 涛
近些年来,我国结直肠肿瘤诊疗效果有了明显提高,但仍有近20%结直肠癌首次诊断源于急诊肠梗阻[1]。在美国和欧洲结直肠癌的5年生存率分别为64%和41%,而在中国则为32%[2]。约1/3的结直肠癌患者合并肠梗阻症状,近70%的梗阻见于左半结直肠[3],其中60%~86%的患者并无远处转移[4],这部分患者是具备潜在治愈可能的。如何改善这些患者的治疗效果成为提高我国结直肠恶性肿瘤治疗效果的重要途径之一。
传统治疗左半结直肠恶性梗阻的手段多选择急症手术,死亡率可高达15%~20%[3],明显高于择期手术的0.9%~6.0%[5]。且病人多为高龄患者,基础疾病复杂,梗阻可加重基础疾病、肠道缺血,常需肠造口术,其中约60%的患者最终成功还纳造口[6]。因此,采取序贯治疗,将急症手术转化为择期手术,将有效降低术后死亡率及造口率,改善梗阻患者预后及生活质量。近些年,广泛应用的经肛支架及导管逐渐成为序贯治疗的首选方法,可有效缓解梗阻,将急症手术转化为择期手术[7]。目前缺乏这两种治疗方式间对比研究,临床选择缺乏循证学依据,本文回顾性分析天津市人民医院自2013年1月—2017年10月因左半结直肠癌性梗阻行经肛支架及导管治疗并成功序贯手术59例患者的临床资料,进行了安全性及短期效果的比较。
1 资料与方法
1.1 一般资料 2013年1月—2017年10月天津市人民医院因左半结直肠恶性梗阻行内镜治疗138例,其中符合入选标准的左半结直肠恶性梗阻并行内镜治疗的患者64例,随机抽取行经肛支架置入治疗患者(支架组)30例和行经肛导管置入治疗(导管组)34例。其中支架组中1例放置支架后效果不佳行急症手术,导管组4例引流不畅被排除。最终,支架组29例及导管组30例患者成功序贯择期手术治疗。支架组中男性19例,女性10例。ASA评分:I级13例,II级16例。年龄31~87岁,平均(64.0±16.3)岁。肿瘤中位直径5.0 cm(4.6~6.0 cm),肿瘤位于脾曲结肠3例,降结肠肿瘤8例,乙状结肠11例,直肠7例。影像学肿瘤分期:T324例,T45例。导管组中男性20例,女性10例。ASA评分:I级12例,II级18例。年龄33~87岁,平均(66.9±11.6)岁。肿瘤中位直径4.5 cm(4.0~5.0 cm),肿瘤位于脾曲结肠1例,降结肠肿瘤6例,乙状结肠17例,直肠6例。影像学肿瘤分期:T316例,T414例。两组间性别构成、平均年龄、ASA评分、肿瘤定位及肿瘤中位直径对比,差异无统计学意义(P>0.05)。影像学分期对比,两组间差异具备统计学差异(P<0.01)。因肿瘤均具备可切除性,均无远处转移,因此分期差异对于结果影响可被忽略。见表1。
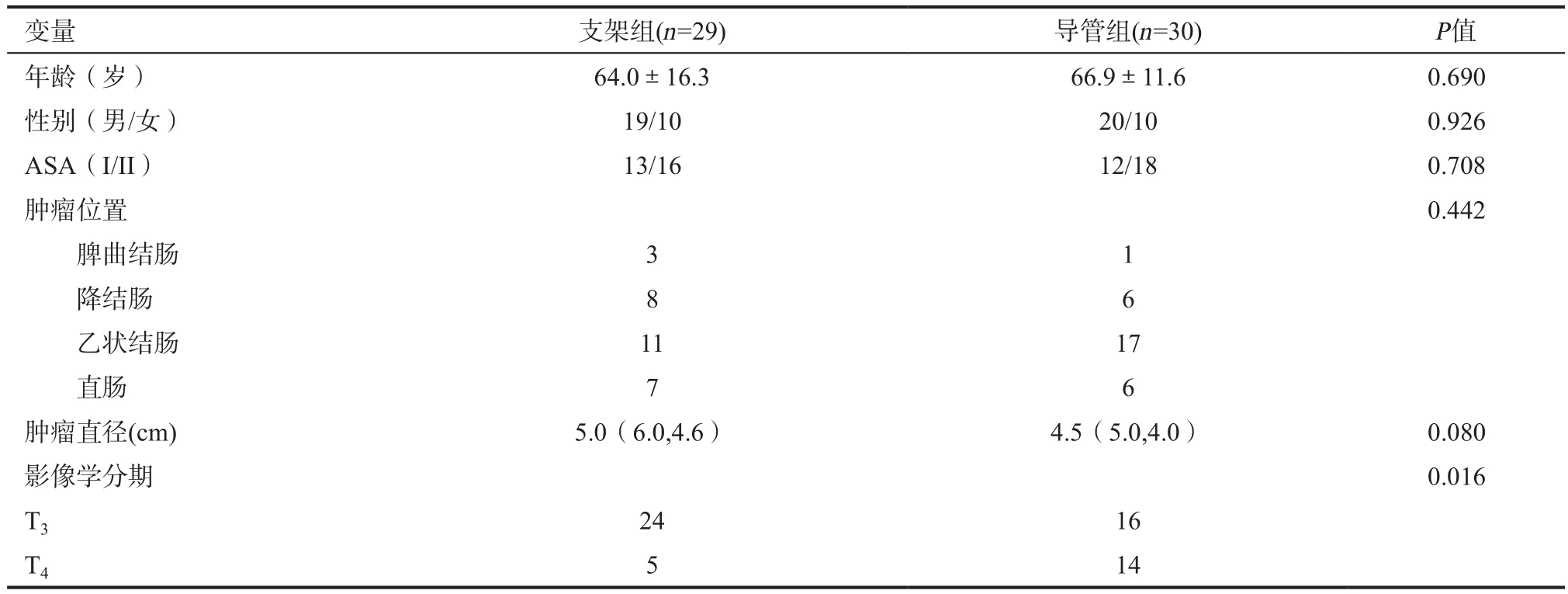
表1 两组一般情况比较
入选标准:(1)经腹部CT、立位腹平片及肠镜检查证实为结肠脾曲及以下结直肠肿瘤导致完全性肠梗阻。(2)暂时缓解急性肠梗阻症状,避免急症手术并计划序贯限期外科手术治疗者。
排除标准:(1)腹膜炎、肠坏死或肠穿孔。(2)伴有严重冠心病、高血压等系统性疾病,ASA评分III分以上。(3)直肠癌病变距肛门内缘<8 cm(拟行经肛支架者)。(4)局部肿瘤影像学证实无法切除或明确有远处转移。(5)多发性狭窄或狭窄部位过长、估计1~2个支架无法缓解梗阻。
1.2 治疗方法
1.2.1 术前准备 (1)一般指标评估,如营养状况、血常规、凝血功能以及有无心、肺等基础疾病以及严重程度。(2)肿瘤状况评估,行腹部立卧位X线片、CT检查,排除肠穿孔、肠扭转,评估病变部位、狭窄长度、大小、肠壁肿胀程度、有无合并其他肠腔梗阻、病变与周围重要脏器关系、远处脏器有无转移等。(3)肠道准备根据患者情况,生理盐水1000~2500 mL反复低压灌肠。(4)向患者及家属详细介绍手术经过、可能结果及相应风险,并签署知情同意书。
1.2.2 手术方法 (1)肠道支架置入术:采用南京微创有限公司MTN-CG型记忆钛镍合金肠道支架(经钳道释放,支架释放器外径10 F,长度1600 mm,支架直径2.2~2.4 cm),乳头切开刀为COOK公司TRI-25M-P。清洁灌洗梗阻远端肠道。麻醉监护,取左侧卧位,进镜至狭窄处。X线透视监视,乳头切开刀辅助将导丝越过肿瘤狭窄段。注入造影剂碘海醇,确定导丝在肠腔内及病灶的长度。根据肿瘤侵犯肠管的长度及狭窄度选择适宜的支架,沿导丝循内镜钳道将支架送至狭窄处,在内镜直视下释放支架,两端均超过狭窄处至少2 cm,见图1。(2)经肛肠梗阻导管置入:采用日本CreateMedic公司肠梗阻远端肠道,进镜至狭窄处由活检孔插入导丝,X线下确认通过狭窄部,通过导丝置入肠梗阻导管,直至气囊经过狭窄部位,见图2。向气囊内注入灭菌蒸馏水30 mL,确认气囊卡在狭窄部近端。每天用温生理盐水冲洗梗阻导管 1000~1500 mL。
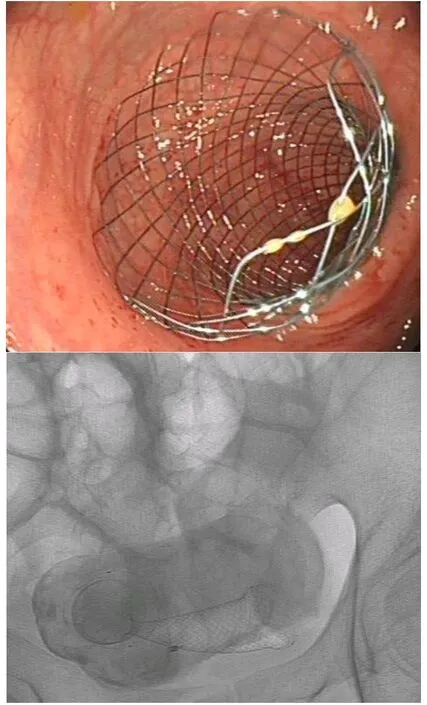
图1 经肛支架放置镜下及介入影像
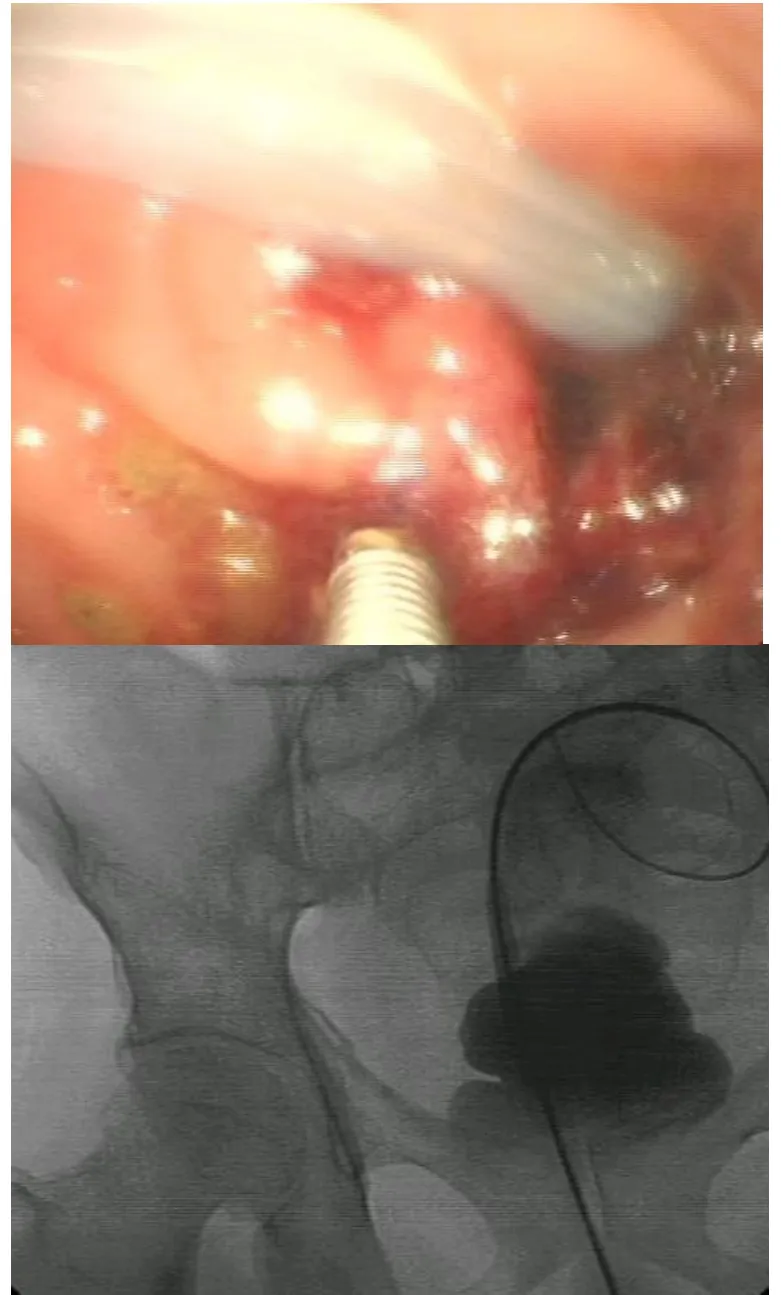
图2 经肛导管放置镜下及介入影像
1.2.3 后续治疗 术后密切观察生命体征及腹部体征变化,如排便次数、性状、发热、腹痛腹胀缓解及便血情况等。术后1~3 d行立卧位腹平片或腹部CT检查,了解肠道扩张及支架与导管位置情况。放置支架者出现排气排便即可进食流质,并辅助复方聚乙二醇缓泄剂口服清洁肠道,直至术前排清水或少渣水便。放置导管者每天用温生理盐水1000~1500 mL冲洗,保证导管引流通常。待梗阻缓解进食流质,并辅助聚乙二醇缓泻剂准备肠道,直至排清水或少渣水便。
1.2.4 限期手术 支架及导管放置1~2周后,根据肠道准备情况手术。支架组肠道金属支架随手术标本的切除而取出,导管组经肛肠梗阻导管在手术前取出。手术方式的确定根据肠管情况、肿瘤位置、分期等进行选择,优先进行腹腔镜手术,若肠管扩张明显,显露不佳则中转开腹手术,所有步骤严格按照腹腔镜或开腹手术操作进行。
1.3 临床观察指标 比较支架及导管组内镜治疗成功率、临床缓解率、腹腔镜成功率、手术时间、术后并发症(穿孔、出血、移位、闭塞及高热)、排气时间、术前缓解时间、围手术期并发症率、吻合口漏、狭窄及结肠造口率、术后住院时间。
并发症概念[8]:出血为大便出现鲜血,且12 h内血色素下降2 g/L。高热为体温>39℃。穿孔、移位及闭塞诊断依靠临床及影像学诊断。
术后造口定义:术中因腹腔感染、吻合肠管质量血运差或近远端肠管口径差距大而行近端结肠造口者。低位直肠术后末端回肠预防造口不在此范围。
1.4 统计学分析 采用SPSS18.0软件统计分析。对于符合正态分布的定量资料采用均数加减标准差表示,定性资料采用率表示。对于符合正态分布且具有方差齐性的定量资料组间比较采用两样本均数比较的t检验或方差分析;定性数据采用Pearson卡方检验或Fisher 精确概率法。对于不符合正态分布的定量资料使用中位数加四分位数间距表示。定量数据使用Fisher精确概率法检验,定性数据使用秩和检验。P<0.05表示有统计学差异。
2 结果
2.1 支架及导管组治疗情况 支架组30例全部放置成功。1例术后第1 d经内镜造影透视证实移位并重新放置支架,梗阻得到缓解。其余患者梗阻均得到有效缓解,缓解率96.7%(29/30)。2例术后当天发热,分别达到38.3℃及38.5℃,经腹部CT除外肿瘤穿孔,给予积极抗感染对症治疗体温恢复正常。
导管组34例导管均放置成功。4例术后引流不畅,1例术后1 d行经肛支架治疗后1 d梗阻缓解;另3例行急症手术治疗,术后恢复良好。其余病例梗阻均得到缓解,临床缓解率88.2%(30/34)。
支架组(除未缓解病例)术后1~3 d内全部排气。导管组(除未缓解病例)术后排气时间1~5 d,>3 d排气共6例。支架组术后排气时间明显短于导管组(P<0.001)。
2.2 手术治疗情况 两组术前缓解时间无明显差异(P=0.565)。支架组经转化治疗成功实行手术29例,腹腔镜手术22例,7例中转为开腹,平均手术时间(137.0±21.0) min,围手术期并发症1例,为切口感染,经对症治疗20 d出院。行肿瘤切除结合结肠造口术3例,其余均行肠管一期吻合。导管组成功转化手术30例,腹腔镜手术16例,14例中转开腹,平均手术时间(158.0±27.0)min。围手术期并发症5例,其中伤口感染2例,肺感染2例,腹腔感染1例,经积极处理均顺利出院。行肿瘤切除+结肠造口术6例,其余均行肠管一期吻合。见表2。

表2 两组患者择期手术效果比较
3 讨论
大约7%~30%的结直肠癌患者可出现肠梗阻症状[8],因病情危重且肠道质量差,传统治疗方式多选择分期手术[9],包括急症手术切除病灶及临时或永久造口。急症手术不但并发症及死亡率高,术后造口还纳率低,生活质量差。这些弊端使传统治疗方式逐渐被序贯治疗代替[3,8]。
序贯治疗方式分为缓解梗阻及择期手术两个阶段。主要有以下优点:(1)避免多次手术带给患者的痛苦,住院时间缩短,费用降低。(2)一期手术切除了原发病灶且无需结肠造口,提高患者的生命质量。(3)分期手术中的首次手术有造成肿瘤扩散或转移种植的危险,有可能导致患者失去根治的机会。因此,左半结直肠恶性梗阻通过序贯治疗转化为一期切除吻合的观点得到越来越多的国内外胃肠外科医师的认可[8]
梗阻缓解的措施包括术中同步肠道灌洗、经肛肠道支架及导管。其中结肠灌洗+I期切除吻合术可增加术后并发症发生率,甚至高达40%~60%[10],目前已极少使用。另两种方法在左半结直肠恶性梗阻的缓解治疗中的效果已被广泛认可[11-12]。其中导管多见于日本、中国等亚洲国家,而支架则在欧美国家应用甚广。因此,由于应用的地域差异,尚缺乏这两种方式间治疗效果的比较研究[13],导致临床选择缺乏循证学依据。本研究通过对比两种治疗方式对左半结直肠恶性梗阻序贯治疗的安全性及围手术期短期效果,为临床选择提供可靠依据,进一步提高此类疾病诊疗效果。
内镜治疗过程中,支架组的置入成功率及临床缓解率分别为100%及95%,导管组分别为100%及88.2%,临床缓解率略低于支架组,但无统计学差异。Atukorale等[14]荟萃分析了2011—2013年有关经肛肠道支架的40篇文献,其中经肛肠道支架的放置成功率及临床缓解率范围分别为84.2%~100% 及 78.9%~100%。Matsuda等[13]的研究也发现,支架组临床缓解率高于导管组,分别为96.4%及84.4%,并且支架的放置会更容易。原因包括:(1)支架导丝细,更容易通过肿瘤。(2)支架在放置时导丝更容易传力,使支架快速通过肿瘤先端。通道的有效扩张和支架的充分支撑,梗阻近端粪便容易通过,使得支架组的梗阻缓解率高于导管。
内镜治疗相关并发症中,支架组低于导管组。支架组并发症为支架移位,发生率可达10%。其中26%的移位在治疗后3 d内发生,覆膜支架及小口径支架增加移位的风险,重复放置支架常可缓解梗阻[15]。因此,选择合适孔径及长短的支架,是防止移位的主要措施。导管组中出现3例术后引流不畅,被迫行急症手术,术中清理肠道发现大量质硬粪块。肠梗阻导管先端孔径狭小,对于梗阻时间略长且慢性便秘患者引流效果有时并不满意,此种情况应选择放置支架。本研究中,支架组在排气时间方面优于导管组,梗阻缓解快。患者可更早进食流质并口服缓泻剂准备肠道,且避免长时间保留经肛导管的不适,使得患者舒适度明显改善,同时可避免频繁冲洗。
因此,经肛支架在缓解左半结直肠恶性梗阻的缓解率、并发症率及患者舒适度等方面优势显著。
在围手术期方面,支架组与导管组术前缓解时间并无统计学差异。目前尚无这两种治疗方式术前缓解时间的对比研究。术前缓解时间主要影响因素包括患者调整一般情况、明确肿瘤分期以及准备肠道。本研究入选标准限定了患者基础病程度,因此,术前缓解时间的主要影响因素是肠道准备的时间,即达到肠道清洁。本研究发现,虽然经肛支架组排气时间明显短于导管组,若给予经肛导管规范冲洗治疗,并不延长术前缓解时间。
腔镜成功率及平均手术时间方面,支架组明显高于导管组。我们发现支架术后肠管扩张及水肿情况明显改善,显露充分是腔镜手术顺利进行的主要原因。这说明支架对于梗阻的缓解效果更佳。Matsuda等[13]发现腹腔镜在45例导管治疗患者中只有1例成功,而28例支架患者中高达27例,充分说明肠道梗阻缓解方面支架具备明显优势,更适于开展腔镜手术。
择期手术术后并发症方面,导管组为16.7%,高于支架组的3.4%,但无统计学差异。其中导管组出现1例腹腔感染的严重并发症,通过腹部CT检查考虑手术区域内感染。无明显证据提示吻合口瘘,通过积极抗感染治疗后患者痊愈。该患者术中发现肠道残留稀便,进行术中肠道灌洗治疗,可疑术区污染。Matsuda等[13]发现,支架组手术区域感染低于导管组,分别为1例(n=28)及11例(n=45);支架组肠道减压的效果更佳,导致手术区域内感染少。我们认为,早期进食,肠道菌群及功能的改善可能也是原因之一,尚待进一步考证。
有关研究发现,造口率与肠道水肿程度相关。Takeyama等[16]对比22例支架与12例导管患者的术后病理水肿情况,发现支架组肠道水肿程度较低,且集中度高。Kawachi等[17]通过比较56例患者行支架、导管及急症手术治疗后永久造口率(5.3%、50.0%及56.0%),发现支架组最低。这与本组研究中支架组的造口率低于导管组的结论一致。同时,术后住院时间方面,支架组亦表现明显的优势。支架对于左半结直肠恶性梗阻的缓解效率明显高于导管组。
本研究未涉及术后长期随访资料对比,这方面目前仍存在争议。Kim等[18]通过比较35支架序贯治疗及350例非梗阻患者,手术治疗后5年生存率分别为38.4%及65.6%,5年无瘤生存率为48.3%及75.5%。Sabbagh等[19]也得到了相同的结果,支架组与急症手术组5年生存率分别为21%及48%,5年无瘤生存率为30%及67%。影响支架肿瘤远期治疗效果的原因可能为支架的微穿孔。因此,仍需对支架及导管的长期治疗效果进行随访对比。
在左半结直肠恶性梗阻的序贯治疗中,经肛支架及导管都是相对安全可靠的转化手段,梗阻缓解效率及效果方面支架优势明显。我们认为,经肛支架在治疗左半结直肠恶性梗阻的缓解治疗及随后的手术中短期效果更佳,但仍需对其术后长期治疗效果进行观察。

