不同时间注射抗菌药物对剖宫产产妇术后临床效果的影响
,,
(湖北省枝江市妇幼保健院妇产科,湖北 枝江 443200)
剖宫产手术是指孕妇妊娠28周后将腹壁和子宫壁切开去除胎儿和胎盘的过程,常见的剖宫产指征有胎儿宫内窘迫、子宫瘢痕、头盆不称、先露异常及相关社会因素等,导致择期剖宫产的比例显著提高。感染是剖宫产术后常见的并发症,产妇表现为体温异常升高(>38℃),C-反应蛋白(CRP)>20 mg/L,腹痛及切口发生炎性反应[1]。临床上为了避免切口感染、产褥感染、宫腔感染、泌尿系感染而对剖宫产患者预防性使用抗菌药物。而抗菌药物的应用时机是预防性使用抗菌药物避免产妇剖宫产术后感染的关键。临床上抗菌药物的应用时机尚未有统一的标准[2]。本文旨在探讨不同时机应用抗菌药物对剖宫产妇术后感染及血白细胞计数(WBC)和CRP的影响,现报告如下:
1 资料与方法
1.1一般资料:选取本院妇产科2015年1月~2017年10月90例行剖宫产手术的产妇,纳入标准:孕周>37周,单胎,初产妇,具有明确的剖宫产指征。排除抗生素药物过敏、严重心脏病、肝、肾功能异常、合并感染性疾病及羊水Ⅱ、Ⅲ度污染产妇。感染的判定标准:①产褥感染:每间隔6 h测量腋窝体温,≥38℃超过2次;②泌尿系统感染:膀胱刺激症状,尿液分析有白细胞和脓细胞;③WBC异常:血常规检查WBC>10×109/ml[3]。采用随机数字表法将产妇分为A、B两组,每组45例。其中A组产妇年龄20~36岁,平均(26.89±4.12)岁,孕周37~42周,平均(39.12±2.22)周,体重指数(BMI)21~36 kg/m2,平均(26.32±2.11)kg/m2;B组产妇年龄21~38岁,平均(27.11±4.09)岁,孕周37~42周,平均(39.23±2.18)周,BMI 21~35 kg/m2,平均(26.08±2.13)kg/m2。两组产妇年龄、孕周及BMI差异无统计学意义(P>0.05),具有可比性。所有产妇均签署《知情同意书》,自愿参与本研究,符合伦理学要求。
1.2抗菌药物给药方法:术前两组产妇均禁水、禁食8 h,严密监测产妇的生命体征和胎心,实施全身麻醉后进行剖宫产手术,术后给予缩宫素静脉注射,预防产后出血。A组:产妇于手术前半小时静脉滴注头孢唑林钠(华北制药河北华民药业有限责任公司提供,批准文号:国药准字H20054715,规格:1.0 g)1.0g+100 ml生理盐水;B组:手术给予静脉滴注注射用头孢唑林钠(批准文号、厂家、规格与A组一致)1.0 g+100 ml生理盐水,1次/d,连续治疗3 d。
1.3观察指标:①手术指标:比较两组产妇手术时间、术中出血量、住院时间;②切口愈合等级:甲级愈合:愈合优良,不存在不良反应的初期的愈合;乙级愈合:愈合较差,切口愈合处存在红肿、硬结、血肿、积液等炎性反应,但是未出现化脓性感染[4];③实验室指标:C-反应蛋白(CRP)采用免疫比浊法检测,试剂使用上海康朗生物科技有限公司提供的人C-反应蛋白检测试剂盒,仪器使用QR-1000全自动全血CRP检测仪,降钙素原(PCT)采用免疫荧光法检测,试剂使用武汉明德生物科技提供的降钙素原检测试剂盒,仪器使用降钙素原(PCT)免疫荧光定量检测仪;④感染情况:比较两组产妇产褥感染、泌尿系统感染及白细胞计数(WBC)异常发生率。
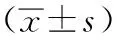
2 结果
2.1两组产妇手术指标比较:两组产妇手术时间、术中出血量比较,差异无统计学意义(P>0.05),A组产妇住院费用显著减少,住院时间显著缩短,差异具有统计学意义(P<0.05)。详见表1。
2.2两组产妇切口愈合等级比较:A组产妇切口甲级愈合42例(93.33%),乙级愈合3例(6.67%);B组切口甲级愈合39例(86.67%),乙级愈合6例(13.33%),两组间差异无统计学意义(P>0.05)。


分组手术时间(min)术中出血量(ml)住院费用(元)住院时间(d)A组45.38±6.72129.36±20.054 527.33±200.947.11±1.21B组46.01±5.98130.01±19.846 799.41±195.2610.69±1.13t值1.0040.47820.4503.094P值0.2490.522<0.0010.028
2.3两组产妇术后感染发生情况比较:A组产妇术后产褥感染、泌尿系统感染发生率显著降低,差异具有统计学意义(P<0.05),两组产妇WBC异常情况差异无统计学意义(P>0.05)。见表2。
表2两组产妇术后感染发生情况比较[例(%)]

分组例数产褥感染泌尿系统感染WBC异常合计A组450(0.00)1(2.22)2(4.44)3(6.67)B组456(13.33)8(17.78)3(6.67)17(37.78)χ2值6.4296.0490.21212.600P值0.0110.0140.645<0.001
2.4两组产妇术前、术后1 d、3 d的CRP、PCT检测结果比较:术前两组产妇CRP、PCT差异无统计学意义(P>0.05),术后1 d、3 d时,A组产妇CRP和PCT水平较B组显著降低,差异均具有统计学意义(P<0.05)。见表3。
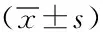

分组例数CRP(mg/L) 术前 术后1 d 术后3 d PCT(ng/ml) 术前 术后1 d 术后3 d A组451.70±0.242.69±0.431.52±0.421.80±0.522.63±0.641.79±0.40B组451.73±0.214.81±0.562.11±0.391.79±0.436.85±0.513.92±0.41t值0.1953.2102.8450.1283.3412.987P值0.8050.0160.0430.8720.0100.039
3 讨论
剖宫产手术将腹壁和子宫壁逐层切开,手术过程中切口和宫腔暴露于空气中,微生物侵袭伤口和宫腔后诱发感染,促使炎性因子水平提高,并且大量葡萄球菌属也存在于腹部皮肤的毛囊中,造成切口和宫腔感染[4]。剖宫产手术对患者也造成一定的创伤,其中局部血管和淋巴管的损伤阻碍其微循环,给剖宫产术后的感染提供了有利的条件。另外,生殖道内定植的大量病原菌,可通过宫颈、阴道进入到子宫内诱发感染。分娩后产妇的抵抗力下降,对细菌的防御能力变弱,且处于产褥期,大量的恶露通过子宫和阴道排出,其中大量的厌氧菌可能会逆行引发产褥或者宫腔感染。女性独特的生理解剖结构造成其尿道较短,且与阴道接近,大量恶露排出的也可能会刺激尿路,形成尿路感染,因此,剖宫产围手术期预防性使用抗生素,降低产妇术后感染,具有重要的临床实践意义。
目前剖宫产的产妇应用抗菌药物降低其术后感染的发生得到了国内外学者的一致认可,但是对于抗菌药物的种类、给药方案及用药时间尚未有统一的标准,导致剖宫产手术围手术期的抗生素滥用现象非常严重。我国《抗菌药物临床应用指导原则》指出,抗菌药物的用药时机应为:细菌在伤口内生长繁殖认为感染的过程,在细菌入侵<4 h内用药都是有效的,而最佳抗生素用药时间为手术前2 h[5]。临床研究显示,术前2 h注射抗菌药物,产妇血液中的药物浓度能够达到最高,提高预防产妇剖宫产术后感染的效果,且有效预防新生儿不良反应和感染的发生。但是有学者认为,术前注射抗菌药物会影响胎儿或新生儿的健康,为了提高用药的安全性应该在剖宫产手术后注射抗菌药物。而由于剖宫产产妇的抗菌药物应用时机不同,预防感染的效果也不同。也有部分学者认为,剖宫产围手术期大量注射抗菌药物,术后不能有效预防感染的发生[6-7]。
本研究显示,剖宫产术前半小时注射抗菌药物预防产后的感染,与术后分批次注射抗菌药物相比,预防感染的临床效果更优,具体表现在产妇住院时间显著缩短。术前注射抗菌药物的产妇术后未发生产褥感染,仅有1例产妇发生泌尿系统感染,而术后注射的产妇产褥感染率高达13.33%,泌尿系统感染率为17.78%,差异均具有统计学意义(P<0.05)。临床实践研究发现,若产妇术后感染的程度较轻,产妇未出现发热等临床症状,实验室检查WBC计数也未明显升高,临床医生有可能未及时发现感染的发生,导致延误治疗时机,诱发并发症导致病情加重,威胁产妇的生命。而在临床症状表现之前,炎性因子的异常较先出现,因此,控制炎性因子后可以控制炎性反应的进一步加重。本研究显示,术后1 d、3 d时,术前注射抗菌药物的产妇CRP和PCT水平显著降低,差异具有统计学意义(P<0.05),提示剖宫产术前注射抗菌药物可使CRP、PCT等炎性因子的控制效果更好。同时,本研究显示,术前半小时注射抗菌药物在有效预防术后感染的同时,还能够降低住院费用,缓解产妇家庭的经济负担;而术后3 d注射抗菌药物可能引起菌群失调、产生耐药性,而且会通过哺乳喂养损伤新生儿的肝肾功能,对新生儿的健康造成影响。
综上所述,术前半小时一次性注射抗菌药物可降低剖宫产产妇术后感染发生率,缩短住院时间,减少住院费用,有效控制机体炎性因子水平,值得推广。

