三维数字化技术在单通道腔镜甲状旁腺手术中的应用
陈灵勰, 宣 明, 丁 昊, 张永昶, 陈 诚,匡 洁, 严佶祺, 邱伟华,, 谈 坚
(1.上海交通大学医学院附属瑞金医院外科,上海 200025;2.民航上海医院-瑞金医院古北分院普外科,上海 200336)
原发性甲状旁腺功能亢进 (primary hyperparathyroidism,PHPT)是较常见的内分泌疾病之一,手术是唯一根治性治疗方法。1996年,Gagner[1]首次报道完全腔镜甲状旁腺切除术,标志着PHPT治疗进入微创时代。目前,腔镜辅助或多通道腔镜甲状旁腺手术应用广泛,已在大量PHPT病人中实践。然而甲状旁腺生长隐匿,多位于甲状腺背侧,与甲状腺解剖关系并不恒定,术前定位和术中探查时存在不确定性。如何精准定位甲状旁腺,选择合适的手术入路并减少机体创伤,成为腔镜甲状旁腺手术探讨的重要问题。
三维(3-dimensional,3D)数字化技术是基于人工智能的新型影像学方法,是精准医学发展的重要方向。3D数字化技术经过多年的发展,为肿瘤定位、手术规划提供了全新视角[2]。在精准外科理念的指导下,为进一步减少创伤,笔者采用经乳晕单通道腔镜甲状旁腺切除术(trans-areola single-site endoscopic parathyroidectomy,TASSEP)治疗 PHPT,并用3D可视化模型进行术前病灶定位及手术入路设计、组织分离步骤和血管离断顺序等数字化手术规划,取得良好效果。
资料与方法
一、一般资料
回顾性分析2017年4月至2018年12月,上海交通大学医学院附属瑞金医院古北分院行TASSEP治疗的12例PHPT病人临床资料。其中男3例,女9例,平均年龄(54.3±13.2)岁。临床症状为5例反复肾结石发作,1例恶心呕吐,2例四肢酸痛。4例为体检发现,无明显临床表现(见表1)。术前测定甲状旁腺素 (parathyroid hormone,PTH)为(232.30±260.72)ng/L,血钙(2.92±0.45)mmol/L。所有病人均充分获知手术方式并签署知情同意书,由同一组手术医师完成手术。
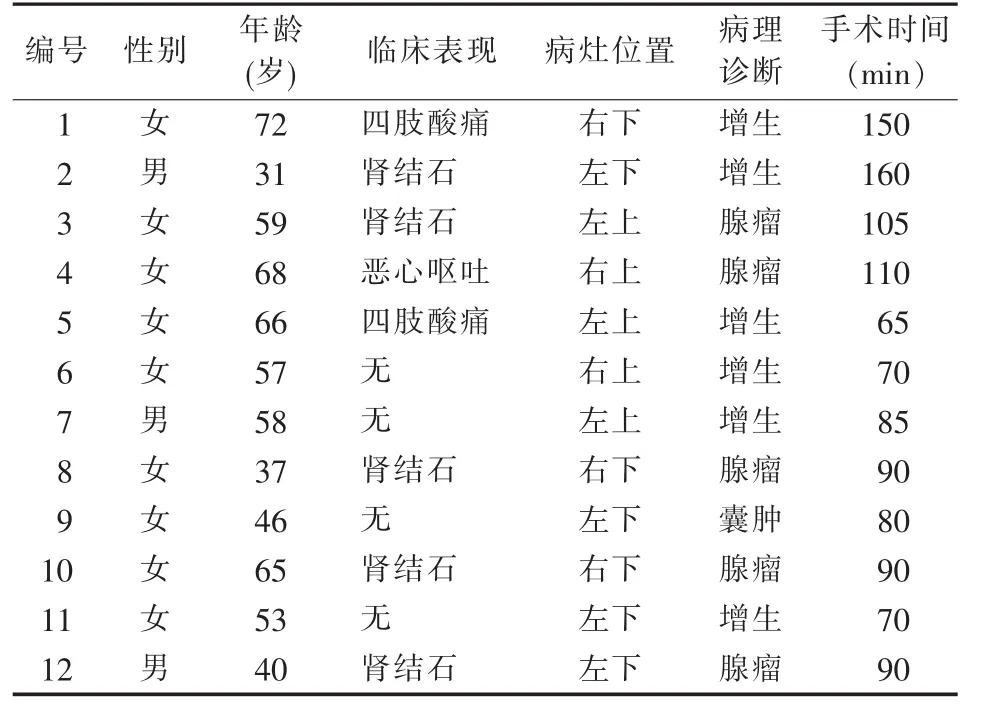
表1 病人资料
二、病人特征
目前腔镜甲状旁腺切除术指征尚无确切指南规定。本研究病例为:①诊断良性PHPT;②病灶位于颈部;③有强烈的美容需求。
研究病例无颈部放射史和手术史;无严重基础疾病、其他手术禁忌或麻醉禁忌。
三、术前定位诊断
所有病人术前均行颈部高分辨率超声检查、单光子发射CT/CT(single photon emission computed tomography/computed tomography,SPECT/CT) 及 超薄层增强CT检查,层厚0.625 mm,包括平扫期、动脉期、静脉期。病灶定位右上2例,右下3例,左上3例,左下4例(见表1)。
将病人颈部超薄层增强CT图像以DICOM格式存储,导入INCOOL 3D精准手术规划分析系统(杭州英库科技有限公司)的本地工作站。通过中央服务器云计算获得3D可视化模型。3D模型下载到本地工作站,由手术医师自主进行高自由度地观察,精确地规划手术入路、组织分离步骤、血管离断顺序。
四、麻醉及手术方法
采用静吸复合全身麻醉。病人取仰卧位,颈部呈轻度后仰。于病人体表标记病灶、解剖标志投影,画出手术操作路径(见图1)。常规消毒铺巾,于乳晕上缘分别做5 mm、12 mm切口,两切口间距约5 mm。逐层切开皮肤、皮下组织至深筋膜层表面。沿皮下疏松间隙向操作路径区域注射膨胀液(1 mg肾上腺素∶500 mL生理盐水)约20 mL。用皮下分离棒沿操作路径预分离皮下隧道,置入5 mm及12 mm trocar、STORZ 30°10 mm 腔镜镜头、Harmonic 超声刀,注入CO2,气压维持于6 mmHg。沿胸前壁分离皮下隧道至颈阔肌深面,上至甲状软骨水平,两侧至胸锁乳突肌内侧缘,建立手术操作空间。
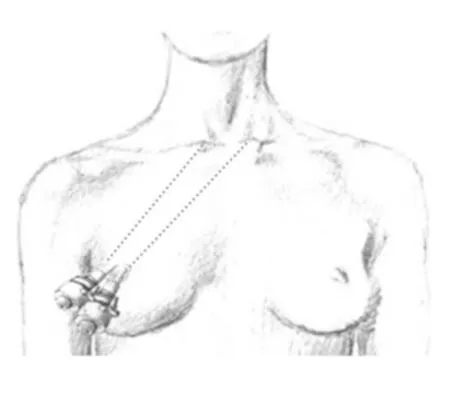
图1 经乳晕单通道入路示意图
打开颈白线,置入两枚针式拉钩(专利已授权)用于牵拉组织。根据术前规划游离肌肉和甲状腺,暴露保护喉返神经,探查甲状旁腺病灶,置入直径2.3 mm微型操作钳(专利已授权),抓持病灶包膜,运用精细化被膜解剖完整分离甲状旁腺,切除病灶(见图 2)。
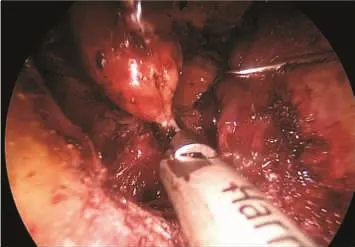
图2 切除甲状旁腺
将切除标本装入标本袋中取出,送冷冻病理检查。创面仔细止血,缝合颈白线。检查皮下隧道,退出腔镜器械。缝合切口,无菌敷料覆盖,胸部予以加压包扎。甲状旁腺切除后10~20 min,抽取静脉血测定PTH。根据Miami标准,病灶切除后10~20 min PTH值与术前相比,下降50%以上,表明手术有效[3-4]。术中出血量估计采用10.0 cm×0.5 cm干纱条。
五、手术指标和随访
统计分析病人手术时间、术中出血量、手术病理诊断、术后并发症发生、术后PTH和血钙等临床数据。病人术后1个月首次随访,以3个月为随访间隔,每次随访均复查血钙和PTH。术后6个月血钙和PTH均在正常范围,则判定PHPT生化治愈。同时进行美容满意度评分,评分0~10分,0分为非常不满意,10分为非常满意。
结 果
一、3D数字化技术应用
根据颈部超薄层增强CT扫描检查,通过数字化技术立体构建3D可视化模型定位病灶,12例均成功定位甲状旁腺病灶(见图3)。11例3D可视化模型病灶定位与SPECT/CT检查定位一致,同时与超声定位一致,并在术中得到证实。1例SPECT/CT检查与3D可视化模型定位不一致,而术中证实3D可视化模型定位准确。
基于成像原理,SPECT/CT检查仅能显示甲状旁腺病灶大致位置,无法辨清与甲状腺背侧腺体轮廓关系。根据3D可视化模型可清楚辨识甲状旁腺病灶与甲状腺背侧腺体轮廓关系,其中A型(紧密型)9例,B型(非紧密型)3例(见图4)。分类结果均在术中得到证实。
甲状旁腺的血供多呈“极性”分布,即血管蒂分布于病灶长轴的一极。术前3D可视化模型可清楚辨识血管位置(见图5)。根据术前规划的血管离断顺序,甲状旁腺顺行切除7例,逆行切除5例。
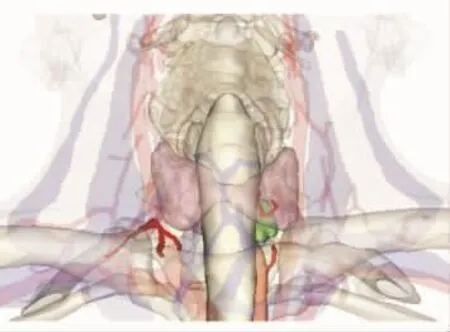
图3 3D可视化模型:病灶定位
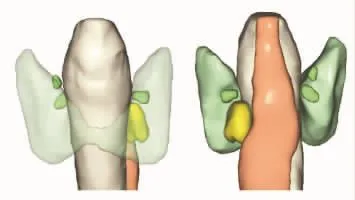
图4 3D可视化模型:甲状腺与甲状旁腺

图5 3D可视化模型:甲状旁腺与颈部血管
二、手术结果
12例均根据术前数字化辅助手术设计方案顺利完成TASSEP,无中转开放手术。手术时间(97.1±30.3)min,术中出血量(18.7±2.8)mL。病人均成功切除甲状旁腺病灶。本研究病人均为单病灶。常规病理检查结果显示:5枚为甲状旁腺腺瘤,6枚为甲状旁腺增生,1枚为甲状旁腺囊肿(见表1)。术后未发生出血、感染、声音嘶哑、饮水呛咳、吞咽困难等并发症。术后第1天PTH(23.35±11.42)ng/L,血钙(2.33±0.24)mmol/L。术后根据有无口周麻木、手足抽搐等临床症状及血钙水平补充钙剂。
随访发现,病人肾结石、恶心呕吐、四肢酸痛等症状均得到缓解。随访至术后6个月,所有病人均判定为生化治愈。目前无复发征象。美容满意度评分中位数为8(7~10)分,总体美容效果满意。
讨 论
精准外科治疗是以病灶清楚显露、脏器保护、损伤控制三要素为基础的外科新模式,以达到病人术后最佳康复的目的[5]。近年来,以术前精准定位、内镜微创技术、术中导航识别等为特征的新技术已应用于甲状旁腺疾病精准外科治疗。本研究运用3D数字化技术作术前精准定位及数字化手术设计,行TASSEP治疗PHPT。
对于可能存在多个病灶的病人,如怀疑为家族性或遗传性甲状旁腺功能亢进症,由于本团队已完成单通道腔镜甲状腺手术480余例,可在单通道条件下完成甲状腺直径7 cm肿瘤的切除,因此对病灶大小、个数无技术上的限制。
目前,将3D数字化技术运用于甲状旁腺定位的报道仍较少。1999 年,Ishibashi等[6]最早将其用于甲状旁腺病灶定位。通过基于CT检查的3D数字化技术,建立3D可视化模型,可清晰、直观地展示异位甲状旁腺病灶位置,及其与周围组织的解剖关系。其中1例病人根据3D可视化模型定位的病灶更改了手术计划。Rodgers等[7]根据 4D-CT检查进行3D成像,获得直观的3D解剖图像,帮助了解甲状旁腺病灶与血管、甲状腺的关系。尤其是对于部分隐匿的甲状旁腺,可提供精确的定位信息[6]。D'Agostino等[8-9]通过颈部薄层CT扫描检查重建颈部结构的3D虚拟模型,并结合SPECT扫描检查结果,定位建立3D代谢影像评估模型。该研究发现3D虚拟模型、3D代谢影像评估模型在甲状旁腺病灶术前定位的准确性明显优于SPECT、CT和超声检查。其能在术中进行虚拟的实时导航,尤其适用于腔镜甲状旁腺手术。
本研究运用TASSEP治疗PHPT。基于超薄层增强CT检查在云端构建3D可视化模型,下载到本地工作站进行操作。3D可视化模型包括皮肤、脊椎、胸骨及肋骨、咽喉部、动静脉、气管、食管、甲状腺、淋巴结及增大的甲状旁腺病灶等。该模型能调整组织透明度,并以组织和器官为单位减影显示,仅显示所需解剖结构,达到更好的立体透视效果。该模型可由手术医师自主旋转、切割,获得高自由度、多层次、多维度、全角度的透视定位,充分显示解剖细节,展现病灶边界,了解病灶与周围组织的立体空间关系。更重要的是明确病灶与甲状腺解剖关系,尤其是与甲状腺背侧腺体轮廓的关系。
TASSEP 最早由 Kang 等[10]首先报道。 TASSEP只通过位于胸壁深筋膜浅层疏松结缔组织内的穿刺路径,建立操作空间,显著减少术中皮下分离面积,因此最大限度减少了手术创伤。然而TASSEP除观察镜外,只有一把操作器械,手术视野、操作方式、手术流程与常规手术明显不同。运用3D可视化模型进行数字化辅助手术设计,调整模型至TASSEP视角,规划合理手术入路,精准设计组织分离步骤,制定安全的血管离断方案,克服自下而上腔镜视野的局限性,降低术中出血风险。同时,根据3D可视化模型的甲状旁腺病灶与周围器官立体解剖关系,术前精准规划手术方案,缩短手术时间、避免盲目探查,减少周围正常组织创伤,降低手术难度及并发症发生风险,保证手术安全性与精确性。
PHPT病人甲状旁腺病灶营养血管常较明显。3D可视化模型可较清晰地显示病灶血管蒂。结合腔镜的放大效应,对于血管蒂分布于下极的甲状旁腺病灶,可安全、简便地先离断供血血管,再“顺行法”切除甲状旁腺病灶。然而对于血管蒂位于上极的甲状旁腺病灶,基于TASSEP的手术视角、操作空间和操作角度,可使用微型操作钳完整游离甲状旁腺病灶,再离断营养血管,“逆行法”切除甲状旁腺病灶。合理设计血管离断顺序可降低出血风险,避免中转开放手术,保障手术安全、顺利。
当前,3D数字化技术尚不能对喉返神经径路进行全程识别。通过3D可视化模型中气管、食管、甲状腺、Zuckerkandl结节与颈部血管的位置,能部分预测喉返神经可能的径路,辅助规划TASSEP术中神经显露方式,有助于喉返神经的保护。
PHPT的精准外科治疗,用3D可视化模型进行数字化手术设计,能明确病灶定位诊断,降低手术风险,提高TASSEP手术安全性与有效性,系统优化和实现精准手术,为病人提供良好的美容及微创效果。

