18F-FDG PET/CT 在造血干细胞移植后淋巴细胞增殖性疾病中的初步应用
张晓春,王思云,王淑侠,邓宁虹
(1.广东省人民医院(广东省医学科学院)核医学科,广东 广州 510080;2.广东省人民医院珠海医院放射科,广东 珠海 519000)
移植后淋巴细胞增殖性疾病(Post-transplant lymphoproliferative disorder,PTLD)是实质器官和造血干细胞移植后的一种严重并发症,发生于移植后的免疫抑制,它并不是某种特定的疾病,而是由多种淋巴细胞增殖性疾病组成,范围从异常的淋巴组织增生到明确的恶性肿瘤。近年来,18F-FDG PET/CT在淋巴瘤中应用广泛,也有少数研究评估了18FFDG PET/CT 在PTLD 诊断和治疗中的价值[1-2]。但是,造血干细胞和实质器官PTLD 存在多方面的差异。之前还没有专门针对18F-FDG PET/CT 在造血干细胞PTLD 中价值的研究。我们根据一些病例,总结了利用18F-FDG PET/CT 在造血干细胞PTLD 诊治方面的经验。
1 资料与方法
1.1 临床资料
经广东省人民医院伦理委员会批准,对患者的医学记录和图像进行回顾性研究。检索本PET 中心医学数据库中2008 年1 月—2017 年12 月的数据,共获得9 例病理(n=6)或临床(n=3)确诊的造血干细胞PTLD 患者。9 例患者在移植后接受了18 次18F-FDG PET/CT 扫描。收集患者的临床信息并制作表格,包括年龄、性别、移植前疾病、造血干细胞来源、移植手术与发病的时间间隔、EBV-PCR 或EBV-DNA 结果、LDH 浓度、活检部位和病理结果。
1.2 图像采集
扫描前所有患者禁食6 h 以上,并测量血糖水平,空腹血糖控制在4.0~10.0 mmol/L。患者静脉注射5.55 MBq/kg 的18F-FDG(本PET 中心自行制备,经无菌、无热源、无内毒素等严格检测合格,放化纯度>95%)。静卧60 min 后,通过Siemens Biograph Sensation 16HR PET/CT 扫描仪获得PET/CT 图像。先通过低剂量快速CT 行衰减校正,然后行静态体部3D PET 扫描,范围为脑+颅底-会阴/膝关节,其中,脑采集1 个床位,5 min,躯干采集5~7 床位,每个床位3 min。采用有序子集最大期望值法(OSEM)进行重建,获得PET 图像。然后行同机CT 扫描:管电压120 kV,管电流100~200 mA,扫描层厚5 mm,扫描层距5 mm,重建层厚1.5 mm,重建层距1.5 mm。部分患者接受常规体部增强扫描(利用高压注射器注射非离子型对比剂,剂量1.5 mL/kg,速率2.5~3.0 mL/s,注射约45 s 后开始扫描胸部,再依次扫描腹部及头部)。还有部分患者接受CT 平扫。
1.3 图像分析
利用Siemens Wizard 工作站进行图像分析。1名核医学医生和1 名放射医生,在知道患者患有PTLD 但不了解其他临床信息的前提下,对PET/CT图像进行判读。PTLD 患者的病变包括淋巴结病变和结外病变两类。放射医生测量病变的大小,并记录病变位置以及形态学特征。核医学医生观察病变的分布,用圆形感兴趣区勾画出18F-FDG 摄取增高的部位,然后通过半定量分析,测量最大标准摄取值(SUVmax)。通过病灶-病灶的方式,对PET 和CT 扫描图像上的异常分别记录和比较。有5 例患者根据PET/CT 图像异常进行过病理活检,两名医生复查相关图像,评估活检部位的PET 和CT 扫描是否存在异常,从而判断18F-FDG PET/CT 显像能否用于指导活检。
1.4 治疗方案和随访
回顾9 例患者针对PTLD 所采用的治疗方案,包括撤减免疫抑制剂、抗病毒治疗、应用抗B 淋巴细胞单克隆抗体(利妥昔单抗)、化疗等,并制作表格。治疗结束后,同时根据临床表现、实验室检查评估患者的治疗效果,包括完全缓解、部分缓解、效果不明确。
有6 例患者行18F-FDG PET/CT 扫描观察治疗反应,包括缓解、进展和混合性反应。缓解定义为基线18F-FDG PET/CT 扫描所示的18F-FDG 摄取增加的阳性病变完全消失。研究结束时,记录每例患者的临床结局。
2 结果
2.1 一般资料
共纳入9 例在疾病的初始诊断时行18F-FDG PET/CT 检查的造血干细胞PTLD 患者,其中男7例,女2 例,年龄18~35 岁,平均24 岁。9 例患者中,原发疾病包括急性髓系白血病4 例、急性淋巴细胞白血病2 例、急性混合性白血病1 例、非霍奇金淋巴瘤1 例、骨髓增生异常综合征1 例。其中,7 例造血干细胞来源于台湾无关供者,2 例来源于亲属单倍体供者。8 例患者在移植手术后2 月内发生PTLD(29~51 d,平均41 d),临床症状主要包括发热、颈部淋巴结肿大、肝脾肿大、鼻塞;1 例患者移植手术后第12 月(362 d)发生PTLD,临床症状表现为抽搐。6例患者经组织病理学检查确诊为PTLD,另外3 例患者尽管缺乏组织学证据,但依据临床表现、EB 病毒浓度升高、18F-FDG PET/CT 扫描结果,也被临床医生按PTLD 处置。6 例病理确诊的患者中,2 例为多形性,1 例为多形性伴弥漫性大B 细胞淋巴瘤样变,3 例为弥漫性大B 细胞淋巴瘤。7 例患者接受EBV PCR 检测作为移植后常规监测,发病时6 例结果为阳性,1 例结果为阴性;另2 例患者在发病时行EBV DNA 检测,结果为阳性。9 例患者发病时均接受LDH 检测,7 例为阳性,2 例为阴性。上述结果如表1 所示。
2.2 影像特点
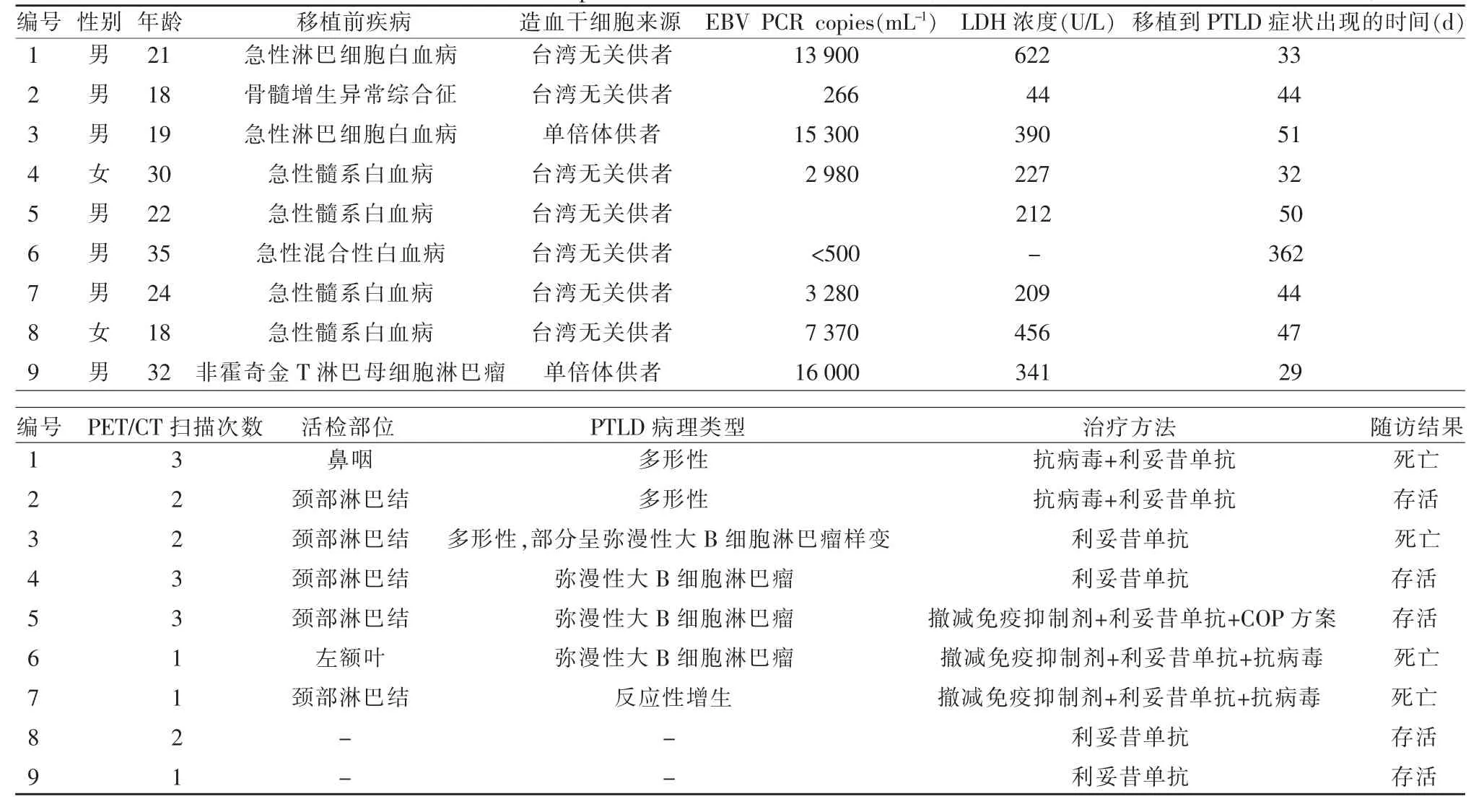
表1 患者临床信息汇总表(EBV PCR copies 正常参考范围:0~500 mL-1,LDH 浓度正常参考范围:109~245 U/L)
9 例患者在造血干细胞移植后共接受18 次18F-FDG PET/CT 扫描,包括9 例患者PTLD 发病时未接受治疗前行9 次扫描,6 例患者在治疗后行9次扫描。发病期患者的18F-FDG PET/CT 图像上,主要有以下几种病变:①淋巴结:有8 例患者发现淋巴结病变,均为多区组、双侧性。其中,3 例为膈肌单侧(膈上)淋巴结病变,5 例为膈肌双侧淋巴结病变。最常发生的部位依次为颈部(n=8)、纵隔(n=6)、肺门(n=5)、锁骨区(n=4)、肝门(n=4)、髂血管旁(n=4)、脾门(n=3)、腹主动脉(n=3)、腹股沟区(n=3)、腋窝(n=2)、肠系膜区(n=1)。有3 例患者扫描至膝关节,其中1 例发现腘窝淋巴结病变。CT 扫描中,淋巴结大小为1.0~42.3 mm,平均15.1 mm,均为等密度,且密度均匀、强化均匀。18F-FDG PET 扫描中,受累淋巴结呈糖代谢增高,SUVmax 范围为2.5~15.5,平均为5.1。②鼻咽:有6 例患者鼻咽黏膜增厚或伴有软组织肿物形成。均伴有糖代谢增高,SUVmax 范围为4.3~14.7,平均为8.2。③脾脏:有5 例患者脾脏体积增大(大于5 个肋单元)并伴有弥漫性或局限性糖代谢增高,SUVmax 范围为2.9~5.4,平均为4.3。④肺:有2 例患者发现肺部病变,均表现为双肺多发细小结节,并双肺野糖代谢弥漫性稍增高,SUVmax 范围为1.5~2.0。⑤脑:有1 例患者发现脑内(双侧额叶及顶叶、双侧基底节区、右侧小脑半球、脑干)多发结节,大小约1.0~2.8 cm,增强扫描明显不均匀强化,部分可见坏死,糖代谢增高;除脑部病变外,这例患者18F-FDG PET/CT 图像上没有发现淋巴结或其它结外病变(图1)。
2.3 引导活检
基于18F-FDG PET/CT 图像上所见的异常,对5例患者共进行了5 处活检,18F-FDG PET/CT 检查与活检的时间间隔为1~15 d。部位包括鼻咽1 处,颈部淋巴结4 处,结果均为PTLD 阳性。回顾这些患者的18F-FDG PET/CT 图像,发现活检部位糖代谢均增高,SUVmax 范围为2.5~17.8。基于触诊颈部淋巴结肿大,对1 例患者行颈部淋巴结活检,但结果为PTLD 阴性,为淋巴结反应性增生。但根据临床及影像检查结果,仍考虑为PTLD,并进行相应治疗。回顾此例患者的18F-FDG PET/CT 图像,发现鼻咽顶后壁肿物伴糖代谢明显增高,更适于行组织病理学检查(图2)。
2.4 疗效评估
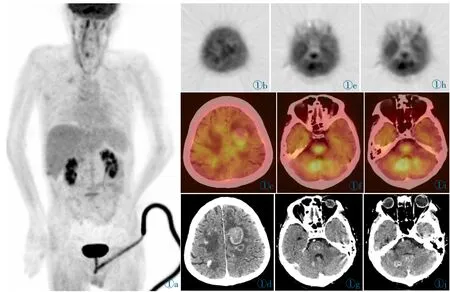
图1 患者6,35 岁,男,急性混合性白血病行造血干细胞移植后12 月,因抽搐入院;18F-FDG PET/CT 显像示脑内多发结节,伴FDG 药物摄取增高,其余部位没有发现明显的异常FDG 活性增加病灶;脑部结节病变经手术病理证实为弥漫性大B 细胞淋巴瘤(单形性PTLD)。Figure 1.Patient 6,a 35-year-old male with acute mixed leukemia was hospitalized for convulsions 12 months after hematopoietic stem cell transplantation.18F-FDG PET/CT showed multiple nodules in the brain with increased FDG uptake.No abnormal FDG uptake was found in other parts of the body.Brain nodular lesions were confirmed by pathology as diffuse large B-cell lymphoma after surgery(monomorphic PTLD).
9 例患者均接受针对PTLD 的相关治疗,包括单纯应用抗B 淋巴细胞单克隆抗体(利妥昔单抗)4例,利妥昔单抗+抗病毒2 例,撤减免疫抑制剂+利妥昔单抗+抗病毒2 例,撤减免疫抑制剂+利妥昔单抗+COP 方案化疗1 例。治疗结束后,根据临床表现和实验室检查,8 例患者完全缓解,1 例患者效果不明确。6 例患者行18F-FDG PET/CT 扫描观察治疗反应,与发病时PET/CT 扫描的时间间隔为30~105 d,还有3 例患者在第132 天、第158 天和第283 天分别再次行PET/CT 扫描。6 例患者表现为完全缓解,即原有基线病变消失或减小,糖代谢水平降至正常(图3)。
3 讨论
PTLD 的发病率多变,死亡率较高[3],中位发生时间大约为实质器官移植后6 月,造血干细胞移植后2~3 月[4]。PTLD 的临床表现非特异性,通常包括淋巴结肿大、肝脾肿大、单核细胞增多症症状(发热、疲倦、咽喉痛)。PTLD 发生于移植后的免疫抑制,由于T 细胞功能受损,导致EBV 感染的B 细胞增殖不受控制[5]。所以大多数PTLD 病例是B 细胞源性的,但有10%的PTLD 病例是T 细胞源性的,其侵袭性更强,对传统治疗的反应更差[6]。PTLD 并不是某一种特定的疾病,而是由一组多样性、异质性淋巴细胞增殖性疾病组成,范围从异常的淋巴组织增生到明确的恶性肿瘤[7]。WHO 分类包括4 种病理亚型:早期增生性病变、多形性病变、单形性病变、经典的霍奇金淋巴瘤[8]。
近年来,有一些研究评估过18F-FDG PET 或PET/CT 在PTLD 中的作用。例如,Takehana 等[9]通过对30 例PTLD 患者的回顾性研究后发现,18F-FDG PET/CT 有能力检测到其它影像设备无法明确的隐匿性病灶,特别是结外病变。Vali 等[10]通过对34 例儿科患者研究后发现,在儿科PTLD 初步分期中,18F-FDG PET 与CT 作用互补,还可以指导活检。但先前的研究都以实质器官PTLD 为主要研究对象,仅包含少数造血干细胞PTLD 病例。我们根据9 例造血干细胞PTLD 病例,总结了18F-FDG PET/CT 成像的影像特征,并给出我们应用18F-FDG PET/CT诊治此病的经验。
根据先前的研究,认为PTLD 的放射学表现通常是非特异性的,即在任何位置都可发现淋巴结和/或结外病变[11]。在本研究中,根据9 例造血干细胞PTLD 患者18F-FDG PET/CT 所见,也发现其病变主要包括淋巴结和结外病变两大类,并在18F-FDG PET 图像上均呈高代谢。淋巴结病变为最常见的病变,本研究的9 例患者中,8 例早发型(发病时间小于1 年)患者均出现淋巴结病变。病变分布范围广泛,呈双侧性、对称性、集簇性分布,膈肌双侧受累常见,单独膈上受累少见。最常分布的部位为颈部,其次为纵隔、肺门和锁骨区。CT 图像上,病变淋巴结密度及强化均匀,坏死少见。除淋巴结外,淋巴系统的组织和器官也是造血干细胞PTLD 患者常见的受累部位。
本研究中有6 例患者发现鼻咽部病变,有5 例患者发现脾脏肿大。
在实质器官PTLD 中,脾脏受累也比较常见,但鼻咽部病变较少被提及[10]。在实质器官PTLD 中,约75%~85%的病例会出现结外病变[12]。最常发生的部位是胃肠道、移植器官解剖区域或者移植器官内部。本研究9 例患者的初诊18F-FDG PET/CT 显像均没有发现胃肠道受累,但是有3 例患者在脑、肺部发现异常病变。其中,脑部结节病变经手术病理证实为弥漫性大B 细胞淋巴瘤。肺部病变未获得病理学证实,需要与感染性病变相鉴别。
对于初诊患者,18F-FDG PET/CT 除评估病变累及范围外,最重要的作用就是指引活检。18F-FDG PET/CT 可指导介入医生在代谢增高处活检,提高活检结果的阳性率,减少重复采样,减少多次采样导致肿瘤种植的风险[13]。在本研究中,有5 例患者根据18F-FDG PET/CT 的显像结果行病理活检,结果均为阳性;有1 例患者根据颈部淋巴结触诊行病理活检,结果为阴性,而随后的18F-FDG PET/CT 显像则提示鼻咽应为最佳的活检部位。
PTLD 的临床表现是非特异性的。但是,当器官移植患者出现淋巴结肿大、肝脾肿大、发热或者其它无法解释的症状时,就应怀疑此病的可能[14]。PTLD的早期检测是非常重要的。因为,PTLD 可从多形性病变演变成单形性病变,后者更具侵袭性[15]。早期病变受累器官较少,轻度治疗就足以缓解患者的预后[1]。对于PTLD 患者,特别是对高危患者,应利用PCR技术定期监测血液中EBV-DNA[4]。一份美国指南则认为,对于实质器官移植的患者,移植后每月都要监测EB 病毒载量,持续一年[16]。本研究中有7 例患者移植后行EBV PCR 常规监测,发病时6 例结果为阳性,1 例结果为阴性。EBV 阴性的PTLD 常呈单形性,临床特点为迟发性,对治疗反应差[17]。此例阴性患者符合这些特点:移植后1 年发病,影像检查发现脑内多发结节,手术病理结果为弥漫性大B 细胞淋巴瘤(单形性)。该患者治疗无效,发病3 月后死亡。对于EBV 阳性的患者,应尽早应用多学科的方法,包括18F-FDG PET/CT、病理学、其它实验室检查进行分析,提高诊断特异性。
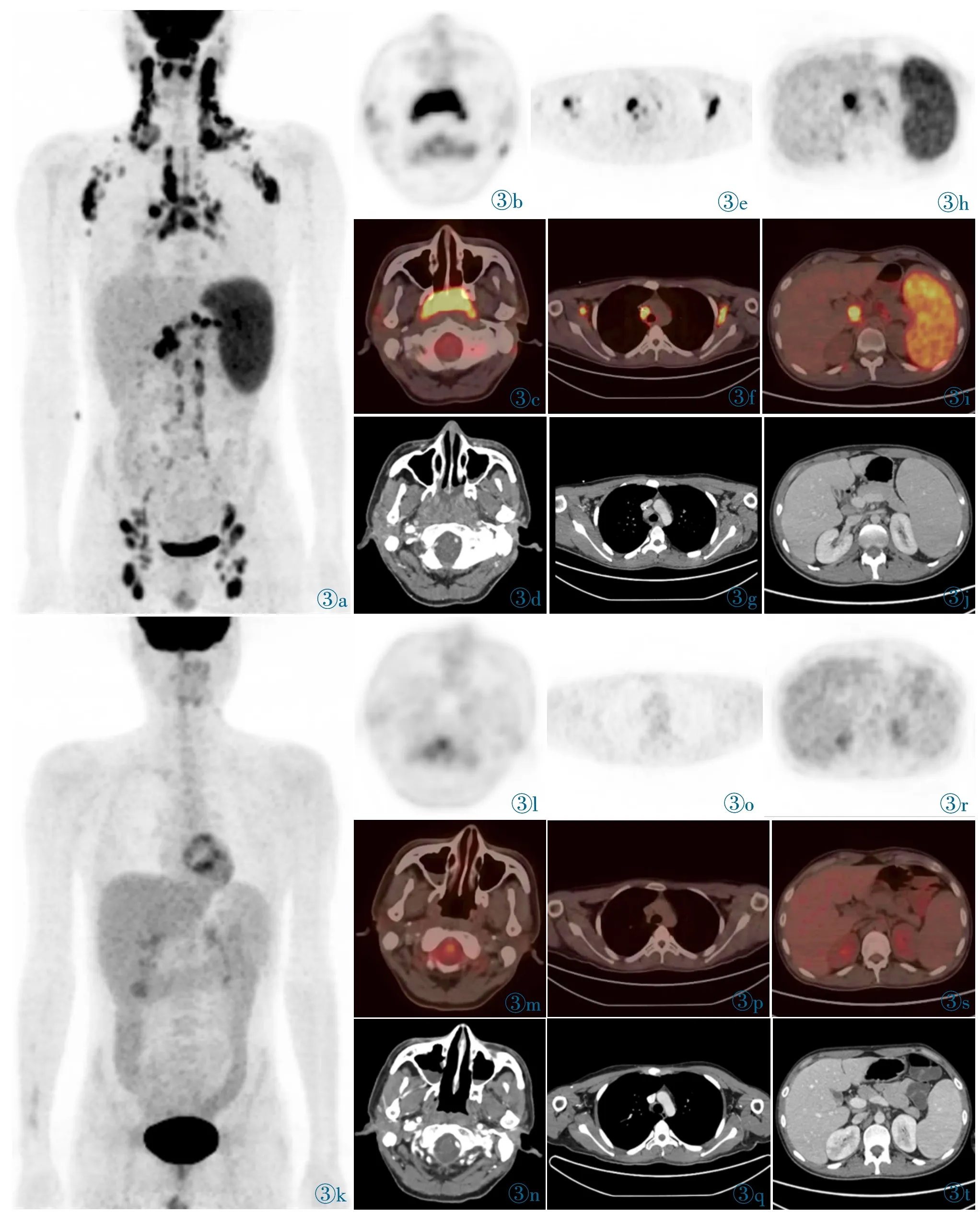
图3 患者5,22 岁,男,急性髓系白血病造血干细胞移植后50 d,出现鼻塞流涕,浅表淋巴结肿大;治疗前18F-FDG PET/CT 提示淋巴结肿大、脾大、鼻咽病变伴FDG 升高;根据PET 检查结果行颈部淋巴结活检,病理结果示单形性PTLD(弥漫性大B 细胞淋巴瘤);对患者行撤减免疫抑制剂+利妥昔单抗+COP 方案治疗,治疗后18F-FDG PET/CT 提示上述病变减少、减小,FDG 摄取减低。Figure 3.Patient 5,a 22-year-old male with acute myeloid leukemia showed nasal obstruction,runny nose and superficial lymph node enlargement 50 days after hematopoietic stem cell transplantation.18F-FDG PET/CT showed lymphadenopathy,splenomegaly and nasopharyngeal lesions with increased FDG uptake before treatment.Cervical lymph nodes were biopsied and the pathological results were diffuse large B-cell lymphoma according to PET imaging.The patient were treated by withdrawal of immunosuppressive agent+rituximab+COP chemotherapy regimen.The lesions on 18F-FDG PET/CT images disappeared after treatment.
对于PTLD 最佳的治疗方法还没有共识[18]。通常认为应该采取3 方面的措施:恢复移植者的免疫系统(撤减免疫抑制剂),消灭EBV(抗病毒),清除肿瘤性的B 细胞(利妥昔单抗)[19]。此外,还有部分患者需要进行化疗。本研究中有4 例患者单纯应用利妥昔单抗,5 例患者采用了组合疗法。根据International Conference on Malignant Lymphomas Imaging Workgroup,18F-FDG PET/CT 是嗜FDG 淋巴瘤治疗后评估的标准检查[20]。近年来,对淋巴瘤患者治疗后评估的新标准也已被提出,其中就包括FDG 摄取模式[21]。在本研究中,我们将这些标准也运用于PTLD的治疗后评估中。9 例患者中,有6 例患者行18FFDG PET/CT 扫描观察治疗反应,全部表现为完全缓解。特别是多发病变的患者,如果治疗结束后18FFDG PET/CT 显像结果为阴性,可以免除经皮穿刺以证实缓解的需要[14]。多处活组织检查不切实际,阴性18F-FDG PET/CT 结果对于残留的、有活性的肿瘤组织有很高的阴性预测值。当评估位于可能产生假阳性结果的部位的代谢活性时要十分小心,诸如胃肠道生理性显影。在胃肠道,要注意鉴别器官受累与生理性显影,避免产生假阳性结果[22]。本研究中有1 例患者治疗后下腹部小肠肠道糖代谢增高,但CT扫描显示肠道形态未见异常,故考虑为生理性显影。这也体现了18F-FDG PET/CT 作为一种将解剖学与功能学影像相结合的成像方法的优势。
在造血干细胞PTLD 患者的诊治中,18F-FDG PET/CT 的解剖学和功能学影像相互补充,在该病的影像学诊断、引导活检、疗效评估中发挥着非常重要的作用。

