单向免打结倒刺线在腹腔镜胆道探查一期缝合术中的临床应用
刘 波,王洪林,罗 强,张 毅
(1.成都市郫都区人民医院,四川 成都,611730;2.重庆医科大学附属第一医院)
胆总管结石是普通外科常见病、多发病,目前腹腔镜胆总管探查取石术(laparoscopic common bile duct exploration,LCBDE)已成为治疗胆总管结石的常规术式。随着腹腔镜技术的发展及加速康复外科理念的不断深入,在一些区县级医院,LCBDE一期缝合术的应用也逐渐增多,具有术后康复快、并发症少、患者生活质量高等优点。腹腔镜下缝合胆总管切口仍是手术操作的难点。本研究回顾性分析LCBDE术中采用单向免打结倒刺线与普通可吸收线缝合胆总管的安全性与有效性,探讨单向免打结倒刺线的临床应用价值。现将体会报道如下。
1 资料与方法
1.1 临床资料 回顾分析2016年1月至2018年1月我院由同一主刀医师完成的LCBDE并行胆总管一期缝合的96例患者的临床资料。根据胆管缝合方式分为两组,对照组采用4-0可吸收薇乔线间断缝合胆管(n=47),观察组采用4-0单向免打结可吸收倒刺线连续缝合胆管(n=49)。术前患者均经彩超、CT或MRCP等辅助检查诊断胆囊结石合并胆总管结石或单纯胆总管结石,MRCP检查提示均无乳头狭窄、乳头旁憩室、胆胰合流异常等胆胰汇合部异常疾病;胆总管直径≥8 mm,术前患者心肺功能良好。排除标准:有上腹部手术史;合并急性化脓性胆管炎、急性胆源性胰腺炎、肝内胆管多发结石、肝叶萎缩、胆管狭窄、严重肝硬化伴门静脉高压及壶腹部肿瘤等患者。两组患者年龄、性别、术前胆红素水平、胆总管直径、ASA评分等术前临床资料差异无统计学意义(P>0.05),见表1。
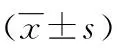

组别例数(n)性别(n)男女年龄(岁)胆总管直径(mm)总胆红素(μmol/L)ASA评分(分)对照组47222553.35±12.1513.24±2.2565.27±20.581.93±0.53观察组49232657.68±18.5712.68±2.6358.53±18.361.92±0.48t/χ2值0.151-1.3461.1191.6950.097P值0.6970.1820.2660.0930.923
1.2 手术方法 均采用气管插管静脉复合麻醉,患者取仰卧位,头高足低左斜位。四孔法操作,首先于脐部做1 cm切口,建立气腹,置入腹腔镜探查。在腹腔镜直视下于剑突下穿刺12 mm一次性Trocar,分别于右锁骨中线肋缘下、右腋前线肋缘下做0.5 cm切口,穿刺5 mm Trocar。首先解剖胆囊三角,游离胆囊动脉后夹闭并离断,游离胆囊管夹闭后,沿胆囊管走行找到胆总管,腹腔镜下细针穿刺证实为胆总管后,用电钩纵行切开胆总管前壁1.0~1.2 cm,经剑突下Trocar置入胆道镜,检查并用取石网篮取尽结石(图1),确认胆总管下端通畅,Oddi括约肌收缩功能正常。对照组用4-0薇乔线间断缝合胆管;观察组采用4-0可吸收单向免打结倒刺缝线连续缝合胆管(图2、图3、图4),缝合胆总管壁时两组针距约2.0 mm,边距约1 mm。术毕冲洗术野,温氏孔放置血浆管,自右侧腋前线腹壁切口引出体外。

图1 胆道镜取尽结石 图2 倒刺线缝合切口

图3 倒刺线连续缝合切口 图4 可吸收夹钳夹线尾
1.3 观察指标 比较两组围手术期临床指标:胆总管缝合时间、手术时间、术中出血量、术后住院时间及术后24 h疼痛视觉模拟评分(visual analogue scale,VAS)。比较两组术后胆漏、胆管结石残留、肺部感染及术后急性胰腺炎等术后并发症发生情况。
2 结 果
2.1 两组患者围手术期临床指标的比较 两组患者均顺利完成手术,两组术中出血量、术后住院时间差异无统计学意义(P>0.05);观察组术中胆总管切口缝合时间、总手术时间短于对照组,差异有统计学意义(P<0.05)。见表2。
2.2 两组术后并发症的比较 两组患者术后胆漏、胆管结石残留、肺部感染、术后急性胰腺炎及术后24 h VAS评分差异无统计学意义(P>0.05),见表2。对照组2例发生术后胆管残余结石,观察组1例发生残留结石,均经内镜逆行胰胆管造影取石后痊愈。见表2。
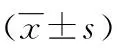

组别胆总管缝合时间(min)手术时间(min)术中出血量(mL)术后住院时间(d)术后疼痛评分(分)胆漏(n)结石残留(n)肺部感染(n)急性胰腺炎(n)对照组24.82±6.52145.64±25.7732.6±11.26.5±2.23.74±0.533220观察组10.74±3.92127.62±24.5828.3±16.87.2±1.43.51±0.672111t/χ2值12.8843.5071.469-1.8681.860----P值0.0000.0010.1450.0650.0660.6740.6130.6131.000
3 讨 论
目前LCBDE已成为治疗胆总管结石的主要方法[1],腹腔镜胆道探查T管引流术通过放置T管具有支撑胆道、减少胆漏、方便术后造影及取石等优点。但放置T管也有诸多缺点:(1)增加患者对手术的心理压力;(2)发生逆行性感染;(3)意外脱出或移位;(4)胆汁流失致消化功能不良或电解质紊乱;(5)拔除T管时胆漏[2]等。随着加速康复外科理念[3]的提出及腹腔镜技术的革新,越来越多的学者研究并实践腹腔镜胆道探查一期缝合术,其优点包括:(1)无携带T管带来的工作、生活的不便;(2)缩短手术时间、住院时间,术后并发症发生率与放置T管相比无明显差异;(3)减少了携带T管及拔管等并发症的发生[4-5]。
腹腔镜胆总管探查一期缝合术是治疗胆总管结石安全、有效的方法,在掌握适应证的前提下具有创伤小、康复快、费用低等优点[6-7]。目前手术难点仍是腹腔镜下缝合胆管与腹腔镜下打结,要求术者具有娴熟的腹腔镜下缝合与打结技术,对于初学者而言具有一定难度。如何将腹腔镜下缝合、打结的程序简化、提高缝合的可靠性、减少术后并发症是其发展的关键。单向免打结倒刺缝合线是可吸收缝线,2004年由美国FDA首次批准并应用于临床[8],其表面均匀分布微小倒刺,尾端有一小的自锚定圆环,缝合拉紧后自动锁定组织关闭切口,全程无需打结。表面均匀分布的倒刺使切口的张力强度均匀分布而避免切口缺血且止血效果确切[9]。广泛应用于泌尿外科、妇产科及疝外科等腹腔镜手术[10-13]。Yokoyama等[14]在腹腔镜胆道探查时应用单向倒刺线缝合胆管,节省了缝合时间,安全、可靠。Iavazzo等[15]的回顾分析显示,在腹腔镜妇科手术中应用免打结倒刺线能缩短手术时间,且使组织张力平均分布[16],并不增加围手术期并发症,已在妇科手术中得到广泛应用[17-18]。
本研究结果显示,采用单向免打结倒刺线与普通可吸收线缝合胆管切口的术中出血量、术后住院时间及术后24 h VAS评分差异无统计学意义(P>0.05);两组术后胆漏、胆管结石残留、肺部感染及急性胰腺炎等并发症发生率差异无统计学意义(P>0.05),表明使用单向免打结倒刺线并未增加患者围手术期并发症。观察组胆管缝合时间、总手术时间短于对照组,差异有统计学意义(P<0.05),其原因为单向免打结倒刺线通过缝线上的倒刺自动锁紧切口,无需在腹腔镜下打结,缩短了术中缝合胆管的时间,降低了手术难度。本研究中,两组患者均有胆漏发生,观察组发生2例胆漏,对照组3例,两组胆漏发生率差异无统计学意义(P>0.05)。患者胆汁引流量均小于100 mL/d,考虑为胆管壁针眼术后漏胆,经过腹腔引流管通畅引流,7~12 d后痊愈。LCBDE术后一期缝合的主要并发症为术后胆漏[19]与结石残留,术中取尽胆道结石是防止一期缝合术后发生胆漏的关键[20]。严格掌握手术适应证、精细的胆管壁缝合是减少术后并发症最重要的手段。
我们总结LCBDE一期缝合的适应证为:(1)胆管直径>8 mm,直径过小,与胆漏发生密切相关[20];(2)胆囊结石合并胆总管继发性结石;(3)原发性胆总管结石,术前影像学检查及术中胆道镜检查排除肝内胆管结石;(4)胆总管探查阴性。我们体会:(1)由于单向倒刺线的末端为一锚定环而无倒刺,因此第一针的缝合位置应选择在胆管纵行切口上方或下方约5 mm组织处,以减少胆漏的发生;(2)缝合时选择合适的针距、边距;(3)确保全层缝合,两侧对合严密;(4)避免缝合后退线或退针,防止胆管壁损伤;(5)缝合时收线的力度应适中,过紧,会导致胆管壁缺血致胆道狭窄;过松,则会导致胆漏发生;(6)缝合结束后线尾钳夹一枚生物夹,防止缝线滑脱;(7)缝合完毕后可回缝一针加固,并用白色纱布挤压胆管缝合处,观察有无胆漏,必要时用普通可吸收线补针。
综上所述,与普通可吸收缝线缝合相比,腹腔镜胆总管探查一期缝合术中采用单向免打结倒刺线能缩短缝合胆管的时间、总手术时间,降低镜下缝合难度,且不增加围手术期并发症,值得推广。

