NF-κB p65及其调控因子与早产的关系研究
张丹妮,杨 靖,王 丽*
(1.中国人民解放军第九六四医院 妇产科,吉林 长春130062;2.长春市妇产医院)
国内早产占分娩总数的5%-15%,出生1岁以内死亡的婴儿约2/3为早产儿[1]。早产的病因仍在研究阶段,很多研究认为感染是重要的诱发因素,但大多数感染处于亚临床阶段,没有典型的症状、体征。白介素(IL)-1,IL-6等细胞因子在早产和正常分娩中发挥重要作用[2]。NF-κB p65作为一种转录因子与炎症反应、免疫应答及细胞增生等有关[3]。本实验通过检测孕妇胎膜组织、外周血中NF-κB p65变化情况,及外周血中IL-6水平,推测其与早产的关系。
1 资料与方法
1.1 对象及分组选择2018年4月—2019年4月在解放军第九六四医院及长春市妇产医院分娩的产妇130例为研究对象,根据胎膜组织病理检查结果分为早产伴亚临床绒毛膜羊膜炎组57例、早产不伴亚临床绒毛膜羊膜炎组28例,足月分娩组45例。
1.2 纳入标准所有研究对象均为单胎初产妇,无全身性感染,无合并症及并发症。早产组孕周为28-37周,包括胎膜早破患者。
1.3 诊断标准孕妇体温≥38℃或连续2次间隔1 h以上体温>37.5℃排除其他感染且存在下列情况之一;①孕妇心率≥100次/min,或不明原因胎心率≥160次/min;②宫体压痛;③白细胞计数≥15×109/L;④阴道分泌物脓性。如果孕妇体温正常,需同时具备以上4项。胎膜组织中有中性粒细胞侵润,每400倍镜视野5-10个为轻度,11-30个为中度,30个以上为重度。有上述表现为绒毛膜羊膜炎。如孕妇无上述临床表现,仅有病理学检查异常,诊断为亚临床绒毛膜羊膜炎(subclinical chorioamnionitis,SC)[4]。
1.4 标本采集所有对象产程发动后即抽肘静脉血5 ml,放置1 h以3 000 r/min速度离心15 min,将上层血清保存。胎盘娩出后,距胎膜破口5 cm以上取2块胎膜组织,用无菌0.9%氯化钠液冲洗干净后固定于10%甲醛溶液中,石蜡包埋待测。
1.5 ELISA测定在NF-κB p65,IL-6抗体的微孔酶标板中,加入待测样本、标准品及HRP标记的抗体,充分反应后洗涤,去除未结合的组分。用底物显色,在酸的作用下转化成的黄色。在450 nm波长下应用酶标仪测定吸光度(OD值),吸光度值与样品中的NF-κB p65,IL-6浓度呈正相关,从而计算出样品的浓度。
1.6 免疫组化染色将石蜡切片按照免疫组织化学SP染色法,检测的NF-κB p65蛋白在胎膜组织中的表达。在细胞质和细胞核中可以看到NF-κB p65的蛋白质呈现黄色颗粒。显微镜下以400×观察:每观察100个细胞中,着色的细胞小于5个,为0分;6-25个,为1分;26-50个,为2分;51-75个,为3分;>75个,为4分。细胞染色强度的评定:无显色为0分,淡黄色为1分,黄色或深黄色为2分,褐色或棕褐色为3分。二者乘积定为每组评分,0分为阴性,1-4分为弱阳性,5-8分为阳性,9-12分为强阳性。
1.7 统计学分析
2 结果
2.1 一般资料各组间平均年龄差异无统计学意义(P>0.05);早产伴SC组与不伴SC组之间对比,孕周差异无统计学意义(P>0.05),见表1。
表1 一般情况比较
注:t1、P1值为A组与B组比较对应统计量,t2、P2值为A组与C组比较对应统计量,t3、P3值为B组与C组比较对应统计量。
2.2 血清NF-κB p65,IL-6水平变化早产伴SC组血清NF-κB p65,IL-6水平比早产不伴SC组明显增高,差异有统计学意义(P<0.05)。比足月分娩组明显增高,差异有统计学意义(P<0.05)。早产不伴SC组血清NF-κB p65,IL-6水平与足月组比较,差异无统计学意义(P>0.05),见表2。
表2 血清NF-κB p65,IL-6水平变化
注:t1、P1值为A组与B组比较对应统计量,t2、P2值为A组与C组比较对应统计量,t3、P3值为B组与C组比较对应统计量。
2.3 免疫组化染色与NF-κB p65表达情况在胎膜组织各层中均可见棕黄色颗粒,表明有NF-κB p65表达。早产伴SC组NF-κB p65蛋白的阳性率为59.65%,早产不伴SC组和足月组的阳性率分别为14.29%和13.33%,表达率相对较低。经χ2检验,得出NF-κB p65蛋白在胎膜中表达,早产伴SC组明显高于早产不伴SC组,差异具有统计学意义(P<0.05);早产伴SC组明显高于孕足月组,差异具有统计学意义(P<0.05);早产不伴SC组与孕足组无明显差异(P>0.05),见表3。
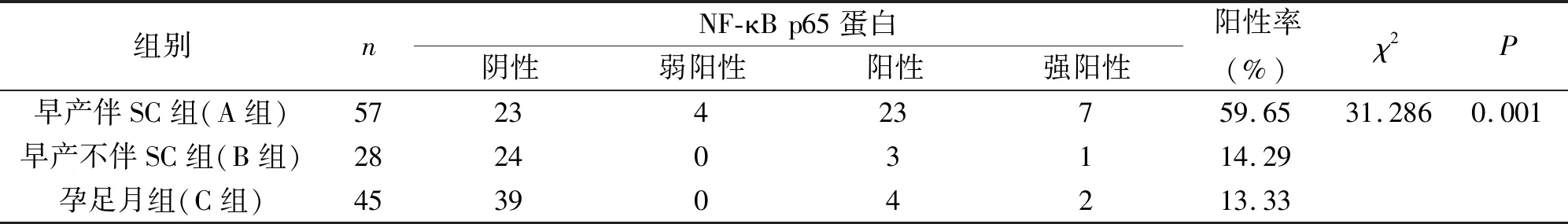
表3 NF-κB p65的表达情况
3 讨论
早产一直是全球性的公共健康问题之 一,是发展中国家新生儿死亡的主要原因之一。早产与感染的关系越来越受到重视,本研究发现,在无症状的早产中,伴有亚临床绒毛膜羊膜炎的患者占67.06%,也进一步证明了这个观点。来自阴道的上行感染可使中性粒细胞、巨噬细胞聚集至宫腔及宫颈局部,并释放水解酶,引起宫颈部位胶原降解、宫颈软化,进而产程发动[5,6]。
炎症引起产程发动的机制就要提到NF-κB,NF-κB 是一种在人体内许多细胞中都存在的核转录因子,包括5亚型,它们之间可以组合成多种二聚体,其中以p50和p65二聚体最为多见[7]。在本研究中,早产伴SC组、早产不伴SC组、孕足月组胎膜组织及外周血中均有NF-κBp65的表达。NF-κB 通常情况下与一个或几个抑制蛋白结合存在于胞浆内,处于“静止”状态[8]。当细菌、病毒等外来因素作用于细胞时,抑制蛋白水解,释放出NF-κB,使之恢复活性,并可以进入细胞核内,与DNA上相应位点结合,诱导包括炎症细胞因子(TNF-α、IL-1、IL-6等)在内多种基因表达[9]。本研究中早产合并亚临床绒毛膜羊膜炎者血清中NF-κB p65,IL-6水平明显高于无绒毛膜羊膜炎者及孕足月者,NF-κB p65可能通过诱导IL-6的表达,从而启动了早产。而且NF-κB p65血清中水平与胎膜组织中表达一致,可以通过血清中NF-κB p65水平来预测早产风险。由此可以看出,NF-κB在炎症反应中起着主要作用。
本研究中,在早产合并亚临床绒毛膜羊膜炎者血清IL-6明显高于其他二组,这些细胞因子使花生四烯酸转化为前列腺素的酶,磷酸脂酶自溶酶体内释放出来,刺激子宫收缩,诱发产程发动。但是细胞因子纷繁复杂,抑制其分泌比较困难。 Lappas等发现,NF-κB 的转录途径是脂多糖刺激引起IL-6、IL-8和TNF-A释放的关键因素,控制NF-κB 的活性可以减少炎症因子的释放[10]。有研究表明,水杨酸的抗炎效果是通过抑制NF-κB 活性来实现的。相关的研究为治疗炎症相关早产提供一个新的治疗方案[11]。

