CT影像诊断对急性胰腺炎的诊断效果
刘 燕,李 博
(新疆库尔勒市第一人民医院CTMR科,新疆 巴音郭楞 841000)
急性胰腺炎是一种常见的急腹症,因炎症导致的胰腺消化、水肿、出血乃至坏死,患者会出现发烧、腹痛、呕吐、恶心、黄疸等症,随着病情的发展肝功能、消化道、心血管、呼吸系统均会严重受损[1]。急性胰腺炎与胆道疾病、酗酒、代谢异常、十二指肠液返流等因素相关,其发病率占所有急腹症的34%[2]。基于该背景,现探讨CT影像对胰腺炎的诊断价值,规整、详述见下。
1 资料与方法
1.1 一般资料
将我院在[2017年02月,2020年02月]间收治的胰腺炎急性患者(n=72),其中:男/女=42/30例;年龄区间[43,79](平均:54.81±7.24)岁;发病原因:胆源性/酒精性/暴饮暴食/高脂血症=38/15/11/8。我院伦理会评审、探讨后予以本研究批准。
入选标准:①符合《中国急性胰腺炎诊治指南》[3]诊断标准者;②临床表现为腹痛、恶心呕吐者;③了解实验目的并签字者。
排除标准:①不愿意配合本次试验者;②凝血功能、肝肾功能、心电图存异常者;③存在CT诊断禁忌症者。
1.2 方法
观察组—西门子DeinitionAS螺旋CT扫描:诊断前6 h患者禁饮、禁食,前30 min和扫描前均口服500 mL阴性对比剂,保持胃和十二指肠的充盈态,仰卧位下嘱咐患者屏气,开始扫描膈顶、胰腺、双肾;设置:电压=120 kV、电流=300 mA、层厚=5 mm、间距=3 mm、螺距=1,正常平扫后,向后经肘静脉注1~1.5 ml/kg碘普罗胺注射液,30 s内注射完成后进行CT增强扫描,速率=2.5~3.0 mL/s。
对照组—与治疗前接受腹膜穿刺活检,再结合手术的病理结果。
1.3 观察指标
统计2组方法的诊断结果,并按Balthager[4]标准对胰腺炎进行分级:A:组织正常;B:存在弥漫性、局部肿大,密度不均,轮廓模糊,有局限性积液,且胰管扩张;C:于B的基础上还伴有周边脂肪结缔组织炎症;D:胰腺病变,周边单发积液;E:周边有2个以上的积液或积气区。
1.4 统计处理
S P S S 2 4.0,诊断率用“n(频数)、%(百分数)”表示,并行“x2(卡方值)”检验;当P<0.05时差异有意义。
2 结 果
2.1 CT和病理检查/腹膜穿刺诊断结果
如表1呈现:观察组与对照组的诊断结果完全一致(P>0.05)。
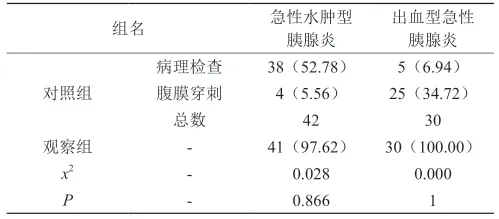
表1 2组诊断结果比对[n(%),n=72]
2.2 CT胰腺炎分级
CT扫描胰腺组织坏死及对周围组织侵犯状况分级如表2(P<0.05)。

表2 Balthager分级比对[n(%)]
3 讨 论
随着经济的快速发展,生活节奏的加快,饮食的不合理导致重症急性胰腺炎患者的数量逐年剧增,该疾病并发症多、病情险、死亡率高等特点,严重威胁患者的生命安全,但其症状与急性胆囊炎、肠梗阻、胆石症等病症类似,误诊的机率较高[5]。传统的腹膜穿刺,指通过从腹前壁用针穿刺取腹腔积液进行体外鉴定[6]。病理学检查则是对机体内的组织、器官、细胞进行病理学形态分析,这两种方式虽检出率高但创伤极大,不易作为治疗前诊断[7]。
单纯性胰腺炎的血管中因血流量增大而明显扩张,进而血管通透性增强,胰腺间质水肿、肿大,螺旋CT增强扫描效果可增加10%~20%[8]。坏死性胰腺炎中供血缺失,使得胰腺转运异常,进而诱发血栓;此前,包膜中的炎性液体可造成胰内积液,导致胰腺肿大,胰腺包膜缺失后积液扩散至其它组织,CT扫描呈胰腺周边为纤维水样密度影,分辨率较高[9]。CT作为一种常见的诊断设备,在不对机体造成损害的前提下,生成高清晰度的图像,具有操作简便、速度快、无创伤等优点,可明确诊断病变及其扩散范围[10]。本文中:CT中轻症胰腺炎(D、E级)见胰腺体积增加,胰腺部位均匀强化、密度低、密度均匀、边缘不光整,少数积液,增强扫描时胰腺均匀强化;重症胰腺炎(A、B、C级)中胰腺体积显著增大、形态不规则、强化不均匀 ,存在高密度影密度降低区,边缘及其周围脂肪层模糊。
因此,利用CT扫描进行急性胰腺炎具检出率高、准确度高并可分型分级等优点,建议常规使用。

