血管腔内治疗中高危急性肺栓塞患者的临床疗效
刘欢欢 闫丽红 曲泓宇 李永欣 刘军军 闫军伟 李 玮 郭明金
青岛大学附属医院血管外科,山东 青岛 266000
急性肺栓塞是由体内异常物质阻塞肺动脉管腔所引起的病理生理改变的总称,是继发于心血管疾病和脑卒中的第三大心血管死亡事件[1]。临床上根据病情的严重程度将急性肺栓塞进行危险分层,分为高危、中危和低危。2014年欧洲心脏病学会又将中危急性肺栓塞细分为中低危和中高危[2]。《急性肺栓塞诊断与治疗中国专家共识(2015)》[3]规范了低危和高危急性肺栓塞的治疗方式,但对中危急性肺栓塞,尤其是中高危急性肺栓塞的治疗方式尚存在争议[4-5]。近年来,随着微创技术的发展,导管引导介入治疗在肺栓塞治疗中疗效显著。本研究探讨血管腔内治疗中高危急性肺栓塞患者的疗效及安全性,现报道如下。
1 资料与方法
1.1 一般资料
收集2017年1月至2019年12月青岛大学附属医院收治行血管腔内治疗的中高危急性肺栓塞患者的临床资料。纳入标准:(1)肺动脉血管成像(computed tomographic pulmonary arteriography,CTPA)证实为肺栓塞;(2)既往无肺栓塞病史;(3)病程在2周以内,且D-二聚体>500 μg/L;(4)无溶栓或抗凝禁忌证;(5)无肾功能异常。排除标准:(1)生存期<1年;(2)活动性出血或已知有出血倾向者;(3)既往存在严重心肺功能不全患者;(4)对造影剂过敏者。根据纳入与排除标准,最终纳入70例中高危急性肺栓塞患者,男性38例,女性32例;年龄18~84 岁,平均(56.90±15.41)岁;双侧栓塞59例,左侧2例,右侧9例;合并下肢深静脉血栓形成患者60例;患高血压19例、糖尿病10例、冠心病12例、高脂血症2例。所有患者均符合《急性肺血栓栓塞症诊断治疗专家共识(2015)》[3]对中高危急性肺栓塞患者的诊断标准:血流动力学稳定,但存在右心功能不全表现(超声心动图或胸部计算机断层扫描血管造影证实的右心功能不全及心肌受损生物标志物升高)。患者临床表现主要为呼吸困难、胸痛、心悸、咯血和突发晕厥等。
1.2 血管腔内治疗方法
术前均向患者及家属告知治疗方案、风险及并发症等。所有患者入院后均要求绝对卧床、持续心电监护、高浓度吸氧,建立外周或中心静脉通路,同时给予低分子肝素标准抗凝治疗,并常规监测患者血常规、凝血常规等指标。对于存在下肢深静脉血栓形成患者行下腔静脉滤器植入,防止下肢深静脉血栓脱落而加重症状。在局部麻醉下沿导丝、鞘管将4 F猪尾导管经右心房、右心室置入左右肺动脉分叉处,推注造影剂实施肺动脉造影以明确栓塞部位、大小、栓塞程度及范围。对病变部位使用肺动脉球囊(4 mm×40 mm),由二级分支、一级分支及肺动脉主干依次扩张,利用球囊的压力使血栓粉碎、脱落,迅速开通闭塞段的肺动脉。上述操作完成后留置5 F溶栓导管于肺动脉栓塞部位继续行溶栓治疗。术中推注200×103U尿激酶溶栓治疗,所有手术操作均由同一术者完成。
1.3 术后管理
患者术后返回病房监测生命体征变化,并经溶栓导管持续泵入和脉冲式推注尿激酶,总剂量(600~800×103)U/d,治疗3~5 d后复查肺动脉造影。每隔12 h复查血常规和血凝常规,溶栓过程中若纤维蛋白原低于1.5 g/L,尿激酶用量减半;纤维蛋白原低于1.0 g /L停止溶栓治疗;若血小板降低超过原正常值(100~300)×109/L半且持续性下降或血小板降至100×109/L以下,则停止肝素抗凝治疗,改为口服利伐沙班继续抗凝治疗。
1.4 观察及判定指标
手术成功判定标准:经溶栓导管复查肺动脉造影,若造影结果提示肺实质显影良好或肺动脉主干血栓负荷较术前减少50%以上且患者临床症状好转或消失,则拔出导管及鞘管。记录患者治疗前及溶栓结束后1 d的临床指标(心率、呼吸频率及血氧饱和度)变化情况。采用超声心动图和血液学相关指标评估患者右心功能,比较患者治疗前和溶栓结束后1 d右心室/左心室舒张末期内径(right ventricle-to-left ventricle,RV/LV)、肺动脉压力(pulmonary arterial systolic pressure,PASP)、心肌肌钙蛋白Ⅰ(cardiac troponinⅠ,cTnⅠ)和脑钠肽(brain natriuretic marker,BNP)的变化情况。
记录溶栓过程中的出血、导管相关感染及死亡情况。其中根据全球应用链激酶和组织型纤溶酶原激活剂治疗闭塞冠状动脉试验定义的评价标准[6]对患者出血严重程度进行分级:严重出血,颅内出血或血流动力学不稳定需要紧急干预的情况;中度出血,需要输血治疗但不会导致血流动力学改变;轻度出血,不符合上述两种情况的出血。
出院后第1、3、6、12个月进行门诊随访,随访内容包括患者临床症状和体征、心脏超声,必要时行CTPA检查,评估有无慢性血栓栓塞性肺动脉高压及血栓复发情况。
1.5 统计学方法
应用 SPSS 23.0软件对数据进行统计分析,计数资料以n(%)表示;计量资料以(±s) 表示,组内比较采用配对t检验。P<0.05为差异有统计学意义。
2 结果
2.1 临床指标比较
70例患者均成功实施血管腔内治疗,手术成功率为100%。溶栓结束后1 d,70例患者心率和呼吸频率低于治疗前,血氧饱和度高于治疗前,差异有统计学意义(P<0. 05)。(表1)
表1 70例患者治疗前及溶栓结束后1 d临床指标比较(±s)
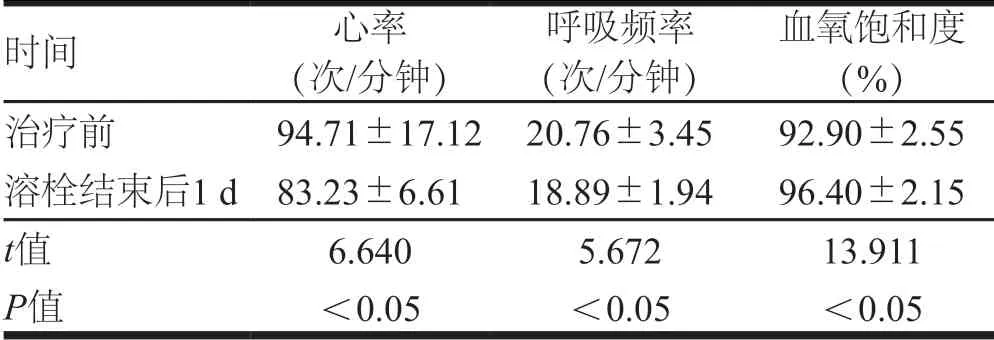
表1 70例患者治疗前及溶栓结束后1 d临床指标比较(±s)
时间 心率(次/分钟)呼吸频率(次/分钟)血氧饱和度(%)治疗前 94.71±17.12 20.76±3.45 92.90±2.55溶栓结束后1 d 83.23±6.61 18.89±1.94 96.40±2.15 t值 6.640 5.672 13.911 P值 <0.05 <0.05 <0.05
2.2 右心功能比较
溶栓结束后1 d,70例患者的RV/LV、PASP、BNP、cTnⅠ水平均低于治疗前,差异有统计学意义(P<0. 05)。(表2)
表2 70例患者治疗前及溶栓结束后1 d右心功能比较(±s)
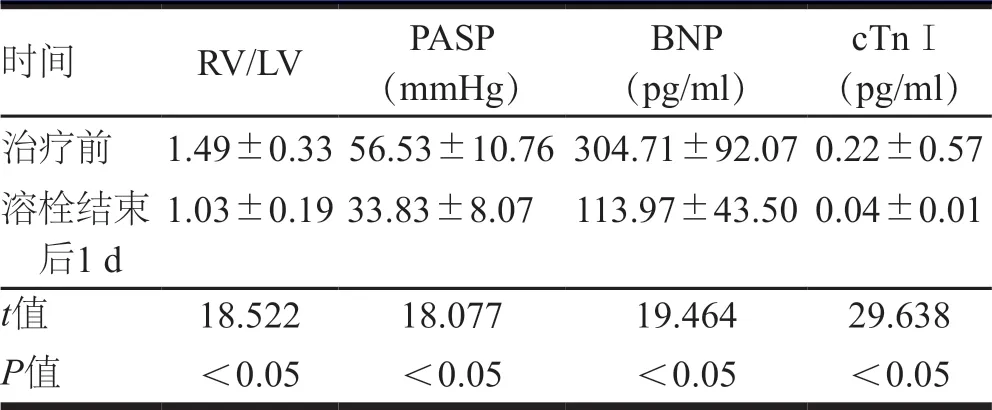
表2 70例患者治疗前及溶栓结束后1 d右心功能比较(±s)
注:1 mmHg=0.133 kPa
时间 RV/LV PASP(mmHg)BNP(pg/ml)cTnⅠ(pg/ml)治疗前 1.49±0.3356.53±10.76304.71±92.070.22±0.57溶栓结束后1 d 1.03±0.19 33.83±8.07 113.97±43.500.04±0.01 t值 18.522 18.077 19.464 29.638 P值 <0.05 <0.05 <0.05 <0.05
2.3 不良事件发生情况
溶栓过程中3例患者出现轻度出血,表现为穿刺部位出血,给予弹力绷带加压包扎后停止出血。1例患者出现中度出血,表现为消化道出血,给予床旁拔出溶栓导管并输注2 U红细胞后症状缓解;溶栓过程中无严重出血、导管相关感染及死亡事件发生。70例患者全部随访至术后12个月,未见患者出现慢性血栓栓塞性肺动脉高压,无肺栓塞复发患者。
3 讨论
急性肺栓塞具有较高的病死率,有报道显示,急性肺栓塞确诊后患者血流动力学正常但因右心室功能障碍而死亡达15%[7]。由于中高危急性肺栓塞患者病情比较复杂,导致完全随机化、大规模的多中心的前瞻性研究无法实施,而回顾性研究的结果相对较少,因此当前对于中高危急性肺栓塞的治疗尚未达成一致。有研究指出,对于该部分人群的治疗关键是快速有效减轻血栓负荷,及早恢复肺动脉血流灌注,降低右心室后负荷[8]。传统治疗方法主要为系统溶栓治疗。但系统溶栓由于溶栓药物需要作用于全身,因为局部溶栓效果差,且溶栓剂用量较大,患者出血风险较高[9]。随着腔内技术的不断成熟及介入器械的进步,血管腔内治疗成为一种迅速改善患者临床症状、降低并发症发生及操作相对简便的手术方式而得到广泛应用[10]。
传统球囊扩张对于病变肺动脉扩张普遍采取小直径开始逐级扩张的方式,该操作最严重的并发症是肺动脉损伤,严重者可导致肺动脉出血,甚至死亡。本中心在对大面积肺栓塞患者进行肺动脉球囊扩张时,利用球囊(4 mm×40 mm)对肺动脉二级、一级至主干进行病变肺动脉扩张,与传统球囊扩张方法治疗效果一致,治疗后患者临床症状均较治疗前明显好转,且术中肺动脉破裂出血的风险小。对溶栓前是否使用猪尾导管进行碎栓尚存在争议,有研究认为血栓碎片化能迅速开通阻塞段肺动脉,恢复肺循环,同时可以增加血栓与溶栓剂接触面积,提高溶栓效率[11]。也有研究认为碎裂的小血栓块随血流冲到远端末梢肺动脉会加重肺动脉高压[12]。在临床实践中发现,在猪尾导管碎栓的过程中部分患者呼吸困难症状加重且血氧饱和度下降,考虑可能与小块的栓子栓塞肺动脉末梢加重肺栓塞有关;同时在大面积肺栓塞患者中,猪尾导管碎栓效果不佳,难以将大块栓子碎裂成小块栓子,且猪尾导管在碎栓过程中易出现导管嵌顿,不易拔出,存在拔出后断裂的风险。对于经球囊扩张后仍残留的血栓,留置溶栓导管继续治疗。
利用溶栓导管的特性,后续经溶栓导管持续静脉泵入尿激酶和间断脉冲式推注尿激酶。由于尿激酶半衰期较短,缓慢持续经溶栓导管泵入尿激酶可以提高局部血药浓度而达到最佳溶栓效果,又不使血药浓度过高引起出血并发症[13-15];脉冲式给药使溶栓剂通过溶栓导管的侧孔冲刷血管壁上各个方位附着的血栓可以促使血栓裂解。两种方式结合使用可以更好地发挥尿激酶的溶栓效果,减少术中并发症发生率。
右心功能与肺栓塞的严重程度和预后呈正相关[16]。通过对肺栓塞患者进行右心功能监测可以对患者治疗效果及预后作出准确判断。临床对患者进行右心功能评估多采用超声心动图,由于超声心动图不能定量测定患者右心损伤程度,同时进行了血清学定量监测cTnⅠ、BNP水平。溶栓结束后1 d监测患者PASP、RV/LV、cTnⅠ、BNP均明显改善,与治疗前比较均具有统计学意义,表明腔内治疗对高危肺栓患者具有良好效果。
出血为溶栓过程中最常出现的并发症,以脑出血最为严重,其发生率为1%~3%。采用导管介入治疗可显著降低出血并发症的发生率,Mostafa等[17]在比较导管溶栓和全身溶栓治疗大面积和次大面积肺栓塞患者疗效的研究中发现,在出血发生率方面,导管局部溶栓治疗具有较高的安全性,且疗效更为显著。Avgerinos等[18]在对肺栓塞患者进行研究时发现,介入治疗的成功率较系统溶栓高,而出血发生率较低。而本研究也证实上述观点,3例患者出现轻度出血,1例患者出现中度出血,未见严重出血事件发生,临床应用相对较安全。
慢性血栓栓塞性肺动脉高压是急性肺栓塞治疗后的主要远期并发症之一[19],严重影响患者生活质量。慢性血栓栓塞性肺动脉高压的具体发病机制目前尚不清楚,通常认为急性肺栓塞的血栓未能完全溶解或反复发生血栓栓塞,导致慢性肺动脉高压的发生。相关研究表明,急性肺栓塞后继发慢性血栓栓塞性肺动脉高压的发病率为0.45%~6.20%[20]。早期的血栓清除和规范的抗凝治疗可以显著减少其发病率[21-22]。本研究有70例患者进行术后12个月随访,无慢性血栓栓塞性肺动脉高血压患者,这提示早期规范的血栓清除可降低慢性血栓栓塞性肺动脉高压的发生率。
综上所述,腔内介入治疗中高危急性肺栓塞患者可迅速开通闭塞段的肺动脉,显著降低肺动脉压力,减少严重出血等不良事件的发生,对患者的右心功能和远期预后具有积极意义。但本研究也存在一些不足之处,研究缺乏与全身溶栓和单纯抗凝疗效的比较及随访时间较短等。因此,有待于设计队列研究并且延长随访时间等,从而进一步证实血管腔内治疗在中高危急性肺栓塞患者中的安全性和有效性。

