基于全程监控的全自动腔镜清洗模式预防腔镜管腔器械生物膜的效果分析
张雯雯 孙苗妍 张琦
腔镜管腔器械是目前微创诊疗中常用医疗器械,受其精密度高、结构复杂、沟槽多、管径细长等因素影响,腔镜管腔器械在使用后易残留组织碎屑,易黏附血渍、脓液,清洗难度大,如果清洗不彻底,则会导致细菌滋生,产生生物膜,不仅会对器械清洗消毒效果造成影响,还会增加患者器械相关感染风险[1]。传统医疗器械清洗多采用人工清洗,然而需清洗器械数量较多,常给清洗人员造成负担,随着科学技术发展,各样式医疗器械自动清洗设备得到广泛应用,清洗效果、效率优异,但其在清洗结构复杂的腔镜管腔器械时,依然会有清洗不净的现象出现,因此全面加强医疗器械清洗管理,积极构建一套科学合理腔镜管腔器械清洗模式,有效清除器械生物膜,对控制院内感染可发挥重要作用[2]。本研究中医院自行构建基于全程监控的全自动腔镜清洗模式,观察其在预防腔镜管腔器械生物膜中的应用效果,现报道如下。
1 材料与方法
1.1 研究材料
随机抽取2019年6—12月河南大学淮河医院消毒供应中心40件腔镜管腔器械作为对照组,包括气管套管18件、妇科宫腔吸引器管12件、手术室吸引器管10件。抽取2020年1—10月消毒供应中心40件腔镜管腔器械作为观察组,包括气管套管19件、妇科宫腔吸引器管12件、手术室吸引器管9件。对比两组腔镜管腔器械基础信息,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
实施前行常规腔镜清洗模式,按照清洗→冲刷→消毒→干燥步骤完成器械清洗[3]。首先使用清水清洗腔镜管腔器械2 min,随后根据腔镜管腔器械具体类型,选择合适毛刷,在流水中对器械上残留的血渍、脓液、脱落组织等行反复冲刷,待残留污渍完全清除,将器械置于SB-280VSY全自动超声喷淋清洗消毒器(宁波新芝生物科技股份有限公司生产)中行消毒、灭菌及干燥处理。实施后行基于全程监控的全自动腔镜清洗模式,具体内容如下:
1.2.1 清洗模式构建
(1)设备选择:YKQX-120S3医用恒温浸泡机(佛山裕凯机电科技有限公司生产),VGT-QTD数码超声清洗机(广东固特超声股份有限公司生产),DS1000 3S全自动医疗器械清洗消毒机(意大利Teelco公司生产),FYL-YS-281L医疗器械干燥器(北京福意联医疗设备有效公司生产),2.8 mm PVC工字纹传送带,PVC材质U形槽,新型抗菌材质隔离板。
(2)设备机械连接:按照恒温浸泡机→超声清洗机→清洗消毒机→干燥器顺序对设备进行排列,摆放时前一设备要略高于后一设备,设备之间使用传送带连接,传送带倾角10°~15°,倾角不宜过大,过大传送带倾角可能导致器械滑落,进而损伤器械和设备,选用PVC材质U形槽将传送带围起来,避免传送过程中器械滑落。
(3)设备信息连接:专聘当地数控技术和计算机技术专业人员,根据每个清洗流程的清洗时间设置设备开启时间、运行时间及关闭时间,并进行多次调试,以设备能按照设定好的清洗操作流程自动完成器械清洗、设备之间工作连接紧密协调为调试成功,最后使用新型抗菌材质隔离板将连接好的设备体系封闭起来,并标识设备器械入口和出口,并对设备体系进行整体消毒灭菌处理。
1.2.2 清洗操作流程
(1)浸泡清洗步骤:回收腔镜管腔器械,将其放置于器械入口,随后利用计算机开启清洗设备体系,器械直接进入恒温浸泡机,设备根据器械数量自动注入适量多酶清洗液,浸泡清洗5 min,完毕后15 s内恒温浸泡机将器械转移至传送带并自动关闭。
(2)超声清洗步骤:传送带将器械传送至超声清洗机前自动开启,器械全部置入设备后,开始行超声清洗。超声清洗5 min,同样完毕后15 s内将器械转移至传送带,随后设备自动关闭。
(3)灭菌消毒步骤:器械经传送带进入清洗消毒机,行器械灭菌消毒10 min,随后经传送带转移至器械干燥器。
(4)器械干燥步骤:行快速器械干燥,干燥温度设置为90℃,待器械完全干燥后将其传送至器械出口。
(5)清洗检查步骤:清洗过程中,工作人员可通过计算机对清洗步骤行全程监控,实时了解清洗情况,清洗结束后工作人员通过肉眼或放大镜对清洗完成后的腔镜管腔器械进行检查,如发现清洗不佳器械行手动清洗,或跟随下一批清洗器械再次进行清洗。
1.3 观察指标
观察两组腔镜管腔器械消毒合格率、清洗时间、清洗效率及器械相关感染发生率。
1.4 评价指标
1.4.1 消毒合格率评价 参照《WS 310.1-2016医院消毒供应中心》《GB15982-2012医院消毒卫生标准》及《医疗机构消毒技术规范(2015年版)》中清洗消毒及灭菌效果监测标准进行放大镜检测、微生物培养检测、ATP生物荧光检测和杰力试纸法检测,以评估腔镜管腔器械消毒合格率[4]。
(1)放大镜检测:选用5倍放大镜检查器械外表面是否光洁,是否存在锈斑、血渍、水垢、污渍等污染残留。合格:外表面光洁,无污染残留;不合格:外表面光洁度差或存在污染残留[5]。
(2)微生物培养检测:选用无菌棉签在器械上取样,行细菌培养并计算菌群数量。合格:单件器械细菌数<20 CFU;不合格:单件器械细菌数≥20 CFU[6]。
(3)ATP生物荧光检测:选用一次性注射器抽取5 ml纯化水对器械行5次灌洗,选用无菌换药碗收集灌洗液,采用3M ATP荧光检测拭子蘸取灌洗液,对ATP荧光值进行测定。合格:相对光单位≤150;不合格:相对光单位>150[7]。
(4)杰力试纸法检测:采用杰力试纸蘸取灌洗液,观察试纸颜色变化。合格:1 min后试纸显示为黄色,表明未残留血渍;不合格:1 min后试纸显示为绿色,表明残留血渍[8]。
1.4.2 清洗效率评价 参照《医疗机构消毒技术规范(2015年版)》中腔镜管腔器械清洗规范,结合医院具体情况制定《腔镜管腔器械消毒清洗效率调查表》评估清洗效率,包含器械清洗时间、器械损坏、清洗工具损耗3个维度共20个条目,选用1~5分评分法,总分100分,评分越高代表器械清洗效率越高。
1.4.3 器械相关感染评价 参照《上呼吸道感染治疗指南》《泌尿系感染诊断治疗指南》及《消化系统常见疾病诊疗指南》中呼吸系、泌尿系及消化系感染诊断标准评估器械相关感染发生率。
1.5 统计学方法
通过CSDN软件录入数据,选用Minitab 14.0软件比对数据。计量资料采用“均数±标准差”表示,组间均数比较进行t检验;计数资料计算百分率,组间率的比较进行校正χ2或χ2检验。检验水准α=0.05,以P<0.05为差异有统计学意义。
2 结果
2.1 腔镜管腔器械消毒合格率比较
观察组放大镜检测、微生物培养检测、ATP生物荧光检测及杰力试纸法检测合格率均高于对照组,差异具有统计学意义(P<0.05),见表1。
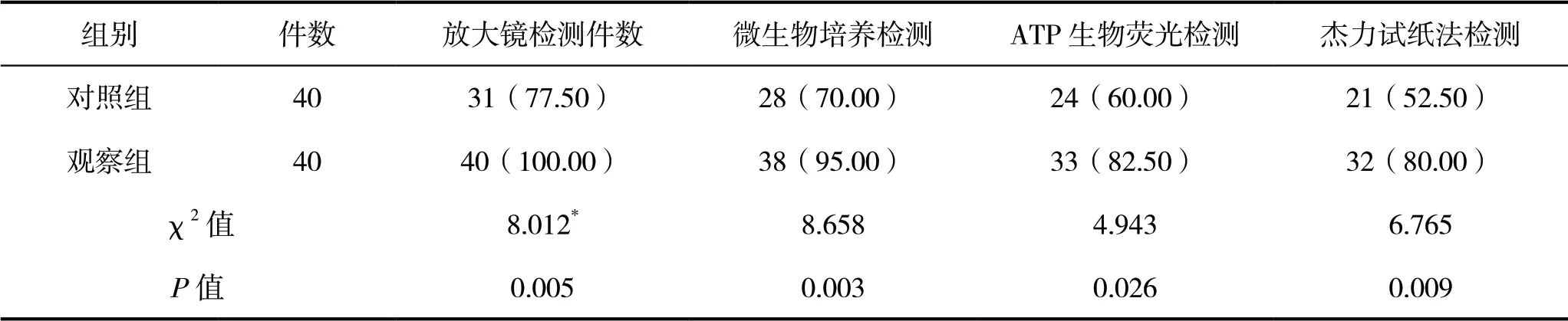
表1 两组腔镜管腔器械消毒合格率比较
2.2 腔镜管腔器械清洗时间及清洗效率比较
观察组器械清洗时间短于对照组,清洗效率评分高于对照组,差异具有统计学意义(P<0.05),见表2。
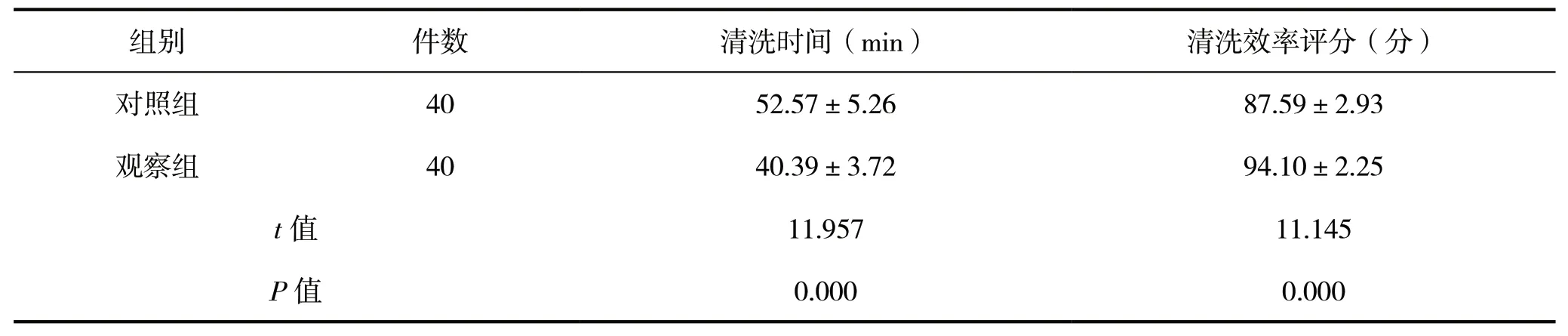
表2 两组腔镜管腔器械清洗时间及清洗效率评分比较
2.3 器械相关感染发生率比较
观察组未发生器械相关感染,对照组出现器械相关感染4件(其中呼吸系统2件、泌尿系统1件、消化系统1件),观察组器械相关感染发生率低于对照组,但差异无统计学意义(P>0.05)。见表3。
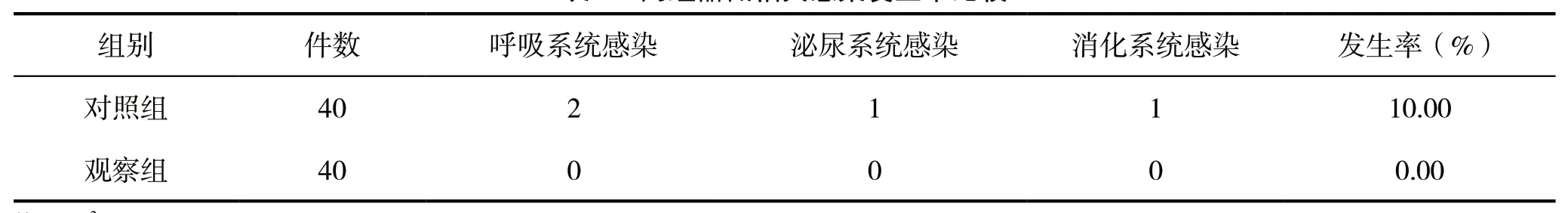
表3 两组器械相关感染发生率比较
3 讨论
消毒供应中心属于医院重要科室,主要负责医疗器械消毒清洗,传统器械清洗多为人工清洗,但在清洗结构相对复杂、沟槽较多的腔镜管腔器械时,清洗难度大、耗时长,影响其他类型医疗器械的清洗[9]。为提高医疗器械清洗效率,在科学技术快速发展推动下,医疗研究人员设计出适用于各类型医疗器械的自动清洗设备,使得医疗器械清洗效率得到显著提升,但针对腔镜管腔器械的清洗任务,医疗器械清洗设备依然会发生清洗不彻底现象[10],因此,现阶段急需构建一套效果好、效率高的腔镜管腔器械清洗模式,在保证清洗效率的基础上提升清洗效果。本次研究医院将4种医疗器械清洗设备融为一体,构建出一种新型腔镜清洗模式,腔镜管腔器械清洗效果、清洗效率均得到显著提升,有效预防器械生物膜,进而大幅降低医院器械相关感染发生率,医院院内感染得到有效控制。
3.1 基于全程监控的全自动腔镜清洗模式提高器械清洗效果
在此清洗模式中,腔镜管腔器械共经历浸泡清洗、超声清洗和消毒清洗3个清洗步骤:浸泡清洗步骤使用的多酶清洗液中存在中性蛋白水解酶,能将器械上不溶于水的残留物质分解为溶于水的物质,并且在清洗过程中泡沫产生量极低,在恒温浸泡机下将温度调节至酶反应最适温度,还能促进反应发生,进而提高清洗效果[11];超声清洗能够通过超声波辐射促使水中微气泡保持振动状态,在微气泡持续振动下,将浸泡清洗后依然附着于器械的残留物清洗下来;最后在消毒清洗机中再行清洗消毒,经三重清洗,进而可在一定程度上提高清洗效果[12]。本研究结果显示,观察组放大镜检测(100.00%)、微生物培养检测(95.00%)、ATP生物荧光检测(82.50%)及杰力试纸法检测(80.00%)器械消毒合格率均优于对照组。
3.2 基于全程监控的全自动腔镜清洗模式提高器械清洗效率
此清洗模式将4种医疗器械清洗设备整合为一,各设备之间由传送带相连,在事先设计好的电脑程序控制下,传送带可将完成上一清洗步骤的器械自动转移到下一个清洗设备当中,无需工作人员对器械进行移动,同时工作人员还能借助计算机对整个器械清洗过程行实时监控,一旦出现故障或器械掉落可及时发现,整个清洗过程均需1名工作人员操作电脑程序即可完成,既减少工作量、降低工作强度,同时对消毒供应中心人员任务分配也能起到一定优化作用[13]。本研究中观察组清洗时间短于对照组,清洗效率评分高于对照组。
3.3 基于全程监控的全自动腔镜清洗模式避免器械相关感染
清洗不彻底是导致院内器械相关感染发生的主要原因,相关研究表明,细菌生物膜引发感染占院内感染的65%左右[14]。当腔镜管腔器械清洗不净并导致细菌滋生后,细菌可形成生物膜,这种生物膜不仅可促进细菌滋生,同时对杀菌剂还具有抵抗性[15]。在此器械清洗模式下,工作人员无需在清洗过程中接触器械,避免人为造成的器械污染,同时整个清洗过程在抗菌材料制成的隔板中完成,清洗环境对器械清洗效果造成的影响减少,保证器械清洗质量,从而避免器械细菌滋生,全面预防器械产生生物膜。本研究中对照组器械相关感染发生率为10.00%,其中呼吸系统感染2件、泌尿系统感染1件及消化系统感染(1件),而观察组未发生器械相关感染。
综上所述,在基于全程监控的全自动腔镜清洗模式下行腔镜管腔器械清洗,可显著提升器械清洗效果和清洗效率,器械生物膜预防效果极佳。
——“模型类”相关试题选登

