腮腺黏液表皮样癌的CT 和MRI 表现
陶 健,马海彦,曾宪春,王荣品
(贵州省人民医院放射科/贵州省智能医学影像分析与精准诊断重点实验室/精准影像诊疗示范型国际科技合作基地,贵州 贵阳 550002)
腮腺黏液表皮样癌(mucoepidermoid carcinoma,MEC)是腮腺最常见的恶性肿瘤,术前诊断主要依赖超声、CT 及MRI 检查。超声检查方便、快捷,但仅能显示某一切面的图像,不能立体显示肿瘤与邻近器官的关系,且较依赖操作者临床诊断经验。由于CT空间分辨力较高,MRI 软组织分辨力高,且腮腺有天然的脂肪密度背景进行对照,CT 和MRI 能清楚显示腮腺同邻近组织的关系,定位优势明显,可为手术方案的选择提供重要信息并指导手术入路。本研究回顾性分析腮腺MEC 的CT 及MRI 表现,旨在提高临床医师对该病影像学特征的认识。
1 资料与方法
1.1 一般资料 回顾性收集2017 年1 月至2020 年9 月在贵州省人民医院行头颈部CT 或MRI 检查且经术后病理证实的腮腺MEC 患者9 例,其中男5 例,女4 例;年龄14~59 岁,平均(44.4±12.5)岁。临床表现:1 例左耳下缓慢增大肿物7 个月伴红肿破溃1 个月,1 例右耳垂后方无痛性肿物7 年伴瘙痒不适1 年,1 例左腮腺区快速生长肿物6 个月,1 例右耳后无痛性包块逐渐长大10 个月,1 例右耳下无痛肿物1 个月,1 例左耳后逐渐长大肿物4 个月伴疼痛,1 例右耳垂前方逐渐增大肿物9 个月,2 例左耳垂下无痛性包块3 个月。
1.2 仪器与方法 3 例行CT 平扫和增强扫描;1 例仅行MRI 平扫,5 例行MRI 平扫和增强扫描。
CT 检查采用Siemens Sensation 16 CT 机。扫描参数:120 kV,300 mAs,准直器宽度0.75 mm,螺距1.0,层厚3 mm,层距3 mm。增强扫描经前臂肘静脉团注碘海醇80~100 mL(碘浓度300 mg/mL),剂量1.5 mL/kg 体质量,注射流率2.5 mL/s。
MRI 检查采用Siemens Aera 1.5 T MRI 扫描仪,20 通道头颈联合线圈。常规MRI 序列包括SE T1WI、FSE T2WI、脂肪抑制T2WI 序列,层厚5 mm,层距5 mm,矩阵256×256;增强扫描使用Gd-DTPA(剂量0.1 mmol/kg 体质量)经肘静脉快速注射后行横轴位、矢状位、冠状位扫描获取SE T1WI 增强扫描图像。
1.3 图像分析 由2 位头颈部影像医师(分别有6、20 年影像诊断经验)共同分析CT 与MRI 图像上腮腺肿块大小、形态、边界、密度、信号、强化模式、周围结构侵犯及颈部淋巴结情况(密度或信号与颈后肌肉组织进行对照)。
2 结果
9 例均为单发;病理示中分化4 例,高分化5 例。术前误诊为转移瘤1 例,多形性腺瘤1 例,腺样囊性癌1 例,2 例误诊为腮腺炎,余4 例未作出明确诊断(表1)。
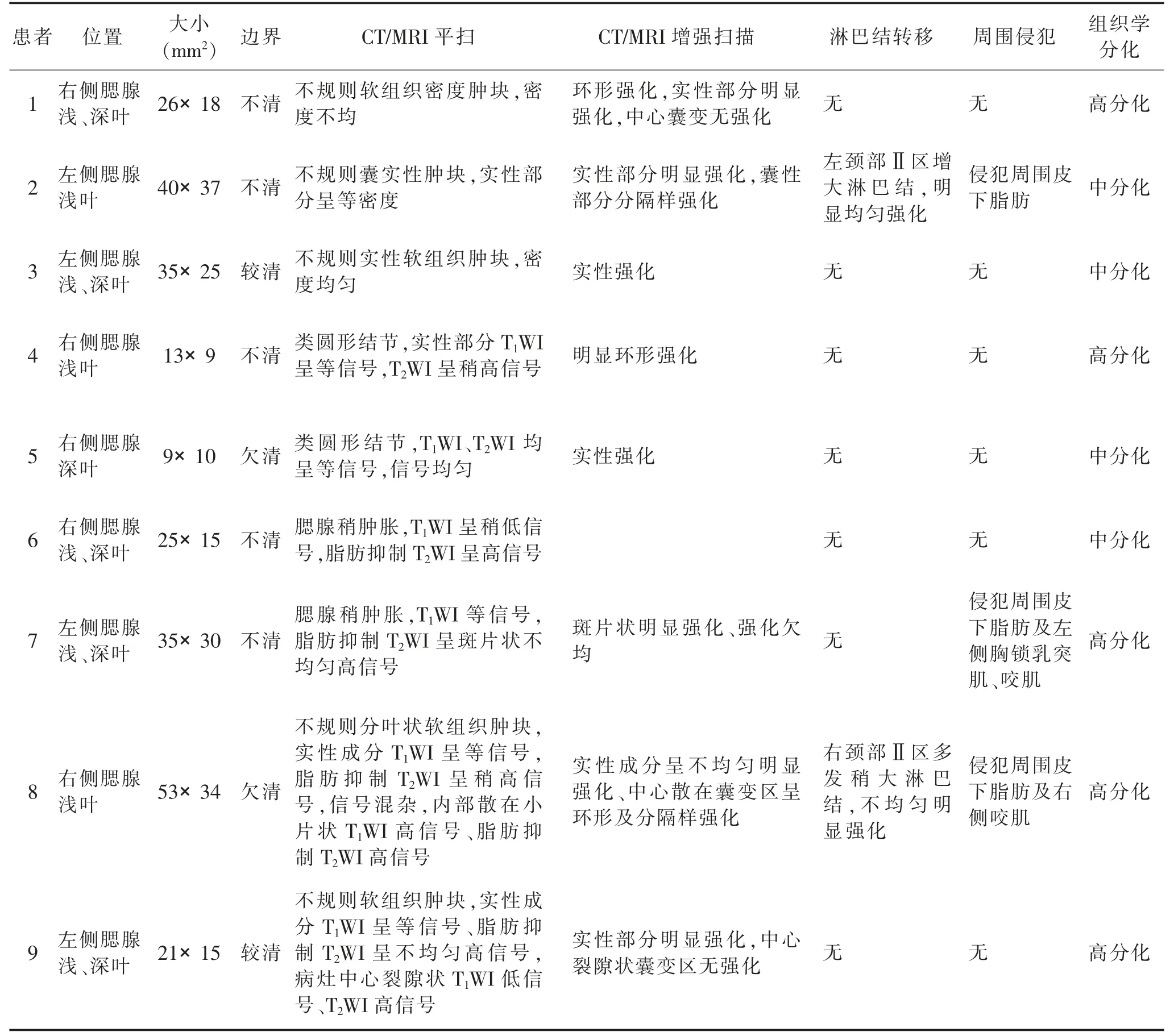
表1 9 例腮腺MEC 患者影像表现及病理结果
3 例行CT 检查,平扫病灶实性成分呈等密度,2例病灶密度不均,1 例病灶外周见不规则斑片状囊变坏死区,囊液张力较高;增强扫描实性部分明显强化、囊性部分分隔样强化(图1),1 例病灶中心见类圆形囊状低密度区,呈环形强化(图2),1 例病灶密度均匀,呈实性强化。
6 例行MRI 检查,T1WI 病灶呈等信号,脂肪抑制T2WI 呈不均匀高信号。3 例病灶呈囊实性表现,内可见不同程度囊变区,呈类圆形1 例,1 例呈裂隙状,囊腔边界光滑、形态规则。1 例病灶中心散在分布多发小片状T1WI、T2WI、脂肪抑制T2WI 均呈高信号,囊腔边界不清、形态不规则。5 例增强扫描呈环形及分隔样强化(图3);2 例呈实性强化(图4)。
2 例患侧颈部Ⅱ区见增大淋巴结。
3 讨论
3.1 腮腺MEC 的一般临床情况 腮腺MEC 中青年女性多发,男女比例为0.67∶1,21~50 岁发生比例约占57%[1],本组患者发病年龄与文献报道男女比例不一致,可能与本研究样本量较小有关。腮腺肿瘤多表现为耳后或耳垂下肿块,常伴疼痛、面瘫等症状。本组9 例术前均无面瘫的临床表现。8 例病程较短,1~10 个月不等,中位时间5 个月,仅1 例病程长达7 年。1 例有疼痛症状,5 例表现为肿物逐渐增大,4 例仅表现为耳后或耳垂下肿块。
3.2 腮腺MEC 的CT、MRI 特征及病理结果 由于恶性肿瘤的浸润性,绝大部分腮腺恶性肿瘤跨腮腺浅深两叶生长,或位于腮腺深叶[2]。本组病例均为单发,5 例肿瘤累及腮腺浅深两叶,1 例位于腮腺深叶,3 例位于腮腺浅叶,与文献报道基本一致。本组2 例肿瘤边界较清,7 例边界不清或欠清,病理上肿瘤纤维包膜形成,边界较清;肿瘤边界不清,与肿瘤纤维包膜外有炎性细胞浸润或肿瘤细胞浸润性生长相关[3]。
恶性肿瘤细胞丰富,间质中含有较多的血管,增强扫描肿瘤强化明显。葛莹等[4]报道在各类腮腺恶性肿瘤中,MEC 动脉期强化程度较其他肿瘤高,动静脉期强化幅度最明显。本组3 例CT 检查均表现为持续明显强化,肿瘤实性部分动静脉期强化幅度均大于40 HU,静脉期CT 值高于动脉期,其中1 例静脉期CT 值高于100 HU,与文献报道一致。病理上肿瘤含有丰富的黏液细胞,黏液细胞构成腺腔及囊样腺腔,病灶中心或边缘部分常见不同形态的囊腔形成,肿瘤呈囊实性表现。本组1 例肿瘤囊变区范围较大,呈不规则斑片状,增强扫描囊壁呈环形及分隔样强化;2 例肿瘤同时伴周围结构侵犯及淋巴结转移,可能是由于肿瘤体积较大,肿瘤新生血管供氧无法满足肿瘤细胞生长需要,导致坏死囊变范围较大且形态不规则[5];3 例高分化MEC 病灶内囊变区呈类圆形或裂隙状,囊变区占肿瘤比例较小,囊腔形态规则、边缘光滑,可能是由于肿瘤体积较小,肿瘤内囊变主要为退变、分泌黏液蛋白所致[5-6]。2 例MRI 平扫示患侧腮腺稍肿胀,脂肪抑制T2WI 序列呈斑片状高信号,其中1 例增强扫描呈斑片状不均匀明显强化,边界不清,术前误诊为腮腺炎症,可能与肿瘤细胞浸润性生长、病灶内表皮样细胞占优势、黏液细胞较少有关。
腮腺MEC 根据生物学行为不同分为高、中、低分化型[7],病理分化是患者预后的独立危险因素[8]。王明磊等[9]根据腮腺MEC 不同组织病理学分型,将肿瘤强化方式大致分为环形或分隔样强化及实性部分强化,低分化表现为实性部分强化,高、中分化兼有2 种强化方式。本研究3 例表现为实性强化,其中中分化2 例,高分化1 例;5 例呈环形或分隔样强化,其中中分化1 例,高分化4 例。病理上高分化MEC 病灶内可见大量黏液分泌形成的囊腔,随着肿瘤恶性程度增加,病灶内实性成分增多、黏液含量逐渐减少[9]。
肿瘤侵犯邻近结构、淋巴结转移被认为是恶性肿瘤的生物学特征。本组3 例影像上可见肿瘤周边结构侵犯。腮腺MEC 淋巴结转移率约16.0%,而隐匿性淋巴结转移率较低,为9.6%[10]。邱焕等[11]报道20 例中3 例伴颈部淋巴结肿大,肿大的淋巴结常位于颈部的Ⅰ、Ⅱ、Ⅲ区,增强扫描呈明显强化。王明磊等[9]报道25 例中仅1 例低分化MEC 淋巴结转移,表现为部分颈部淋巴结淋巴门结构消失,呈明显不均匀强化。Kashiwagi 等[3]报道20 例中3 例低分化MEC 伴淋巴结转移。高分化MEC 颈部淋巴结转移罕见,孙永瀛等[12]报道1 例。本组2 例患侧颈部Ⅱ区见增大淋巴结,包括1 例中分化MEC 较大淋巴结短径约11 mm,呈明显均匀强化;1 例高分化MEC 较大淋巴结短径约9 mm,呈不均匀强化,且2 例肿瘤体积较大,同时伴周围结构侵犯。陈薪伊等[13]报道腮腺MEC 颈部淋巴结转移多为同侧,以Ⅱ、Ⅲ区多见,短径多在5~8 mm。因正常人颈部可有小淋巴结,而腮腺恶性肿瘤的转移淋巴结一般较小,易误认为良性淋巴结。
3.3 腮腺MEC 的鉴别诊断 腮腺MEC 应与以下疾病鉴别:①多形性腺瘤,是腮腺最常见的良性肿瘤,多位于腮腺浅叶,边界多清楚,是相对乏血供的肿瘤,早期强化不明显,动脉期无强化或轻度强化,静脉期轻度强化,较动脉期略明显,CT 值平均升高18 HU[14-15]。MEC 边缘不光整或边界不清,增强扫描早期即呈明显强化,动静脉期强化幅度>40 HU,强化程度明显高于多形性腺瘤。②腮腺炎症,其腮腺MEC表现为腮腺弥漫性肿大,密度或信号不均匀增高,边缘模糊,易误诊为腮腺炎性病变[16-17]。当患者无明显红肿热痛临床症状、抗感染治疗无效,腮腺肿物渐进性增大,病灶边界不清、毛糙,应警惕腮腺MEC 可能。③腺样囊性癌,是成人腮腺组织第二常见的恶性肿瘤,发病率仅次于腮腺MEC,患者常有面神经麻痹和/或面瘫的症状或体征。常表现为弥漫浸润型肿块,侵犯周围肌间隙,长入咽旁间隙,包绕并沿颈内动脉生长,增强扫描肿瘤呈明显不均匀强化[18]。
综上所述,腮腺MEC 临床表现无明显特征性,很少发生面神经麻痹症状,颈部淋巴结转移较少见。CT 或MRI 表现为腮腺内结节或肿块,边缘不光整或边界不清,病灶内或边缘见小囊状或片状囊腔,增强扫描后呈持续明显强化高度提示腮腺MEC 的诊断。当病灶体积较大,肿瘤易侵犯周边结构,发生在病灶附近淋巴引流区,即使是高、中分化的腮腺MEC 也应警惕淋巴结转移的可能。
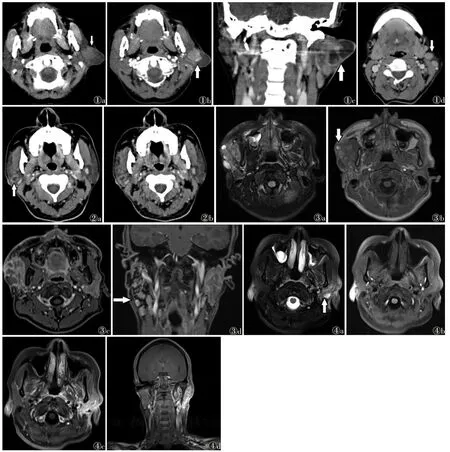
图1 女,54 岁,中分化腮腺黏液表皮样癌(MEC),发现左侧耳下肿物7个月伴红肿破溃1 个月 图1a CT 平扫轴位图像示左侧腮腺不规则囊实性肿块,累及腮腺浅叶,肿瘤实性部分呈等密度(箭头),囊变部分位于外周 图1b CT 增强扫描动脉期轴位图像示,肿瘤实性部分明显强化(箭头) 图1c CT 增强扫描静脉期冠状位图像示,囊性部分呈分隔样强化(箭头) 图1d 左侧颈部Ⅱ区多发增大淋巴结,大者短径约11 mm(箭头),明显均匀强化 图2 男,51 岁,高分化MEC,发现右耳下无痛肿物1 个月 图2a,2b 分别为CT 增强扫描动、静脉期图像,示右侧腮腺浅叶类圆形结节,边界不清(箭头),明显环形强化,病灶中心囊变未见强化 图3 男,14 岁,高分化MEC,发现右侧耳垂前方渐大肿物9 个月 图3a,3b 分别为脂肪抑制T2WI、T1WI 平扫图像,示右侧腮腺不规则软组织肿块,累及腮腺浅叶,脂肪抑制T2WI 呈稍高信号,T1WI 呈等信号,信号不均,内部多发小片状T1WI 高信号(箭头),脂肪抑制T2WI 呈高信号 图3c 增强扫描动脉期图像,示病灶呈不均匀明显强化,边界欠清,中心散在小片状未强化囊变区,病灶侵犯右侧咬肌及周围皮下脂肪 图3d MPR 示右侧颈部Ⅱ区多发增大淋巴结,不均匀明显强化(箭头) 图4 女,44 岁,高分化MEC,发现左侧耳后区肿物渐大4 个月伴疼痛 图4a,4b 分别为脂肪抑制T2WI、T1WI 平扫图像,示左侧腮腺病灶脂肪抑制T2WI 呈不均匀斑片状高信号(箭头)、T1WI 呈等信号 图4c,4d 增强扫描动脉期图像,示病灶呈斑片状明显不均匀强化,累及腮腺浅、深叶,边界不清,病灶侵犯周围皮下脂肪、左侧胸锁乳突肌及咬肌

