女性盆腔双侧附件病变的临床、影像观察及病理分析
袁翠平,王 露,朱正球,钟 元,崔延安
(1.南京中医药大学附属医院/江苏省中医院,ⓐ放射科,ⓑ病理科,ⓒ超声科,江苏 南京 210029;2.南京师范大学心理学院,江苏 南京 210097)
随着腹腔镜技术的迅速发展,女性盆腔双侧附件病变的发现率有所提高[1]。术前准确、快速诊断双侧附件病变的性质,对临床处理及外科治疗方案的制订非常重要。但双侧附件病变的起源、性质可能多样,一定程度上增加了诊断难度。超声、CT、MRI 是临床上双侧附件病变术前常用的影像检查方法,并可用作临床治疗处理[2-3]。一些研究认为超声是盆腔双侧附件病变最佳的检查方法[4-5],也有研究提出对于超声检查不确定的附件肿块,MRI 鉴定其性质的敏感度和特异度非常高[6-7]。另外,除影像学方法外,临床症状、血清肿瘤标志物(如血清CA125)[8-10]、盆腔整体的背景(如有无炎症、腹水等),以及肿瘤病史也是临床术前诊断与评估的重要因素。现收集237 例盆腔双侧病变患者,观察其临床表现、血清学指标及影像学表现,以探讨CT/MRI 的诊断价值。
1 资料与方法
1.1 一般资料 收集南京中医药大学附属医院2013 年10 月至2019 年6 月术前检查发现的237 例有盆腔双侧附件病变的女性患者,年龄21~67 岁。237 例均经病理及临床治疗证实,其中136 例行腹腔镜手术,74 例行开腹手术,21 例细胞学检查证实(其中14 例转移癌患者有明确恶性肿瘤病史),6 例经内科治疗好转而证实。病理结果由至少1 名主治医师诊断,1 名主任医师复核,重点观察病变的组织成分、起源及性质。237 例中193 例术前行超声检查,210 例行CT 检查(其中175 例行增强扫描),27 例行MRI 检查(其中16 例行增强扫描)。收集所有患者的主要临床表现、术前血清CA125 水平,以及是否伴发盆腔粘连。
1.2 仪器与方法
1.2.1 超声检查 使用Toshiba Logic 7 超声诊断仪,行三维经腹彩色多普勒实时超声检查或经阴道超声检查,其中经阴道超声检查在具有8.0 MHz 和5.2 MHz 弧形阵列传感器的超声扫描仪上进行。
1.2.2 CT 检查 采用Philips Brillance 128 层螺旋CT,扫描参数:120 kV,300 mAs,准直器64×0.625 mm,矩阵768×768。增强扫描经静脉注射非离子型碘对比剂(剂量1~2 mL/kg 体质量),流率2~3 mL/s。扫描后原始图像行MPR,以显示双侧附件病变与子宫的关系。
1.2.3 MRI 检查 使用Siemens 3.0 T Verio MRI 扫描仪和盆腔相位矩阵线圈。扫描参数:矢状位FSE T2WI TR 3 400 ms,TE 85 ms,翻转角140°,层内分辨率0.9 mm×0.8 mm,矩阵267×300,层厚4 mm;轴位FSE T2WI TR 4 810 ms,TE 93 ms,翻转角140°,层内分辨率0.9 mm×0.7 mm,矩阵256×328,层厚4 mm;轴位SE T1WI TR 712 ms,TE 12 ms,翻转角140°,层内分辨率1.0 mm×0.7 mm,矩阵230×329,层厚4 mm。增强扫描对比剂为Gd-DTPA(剂量0.1 mmol/kg体质量)。
1.3 图像分析 所有图像由至少1 名超声科或放射科的主任医师诊断。根据病变成分将237 例分为囊性组、囊实性组和实性组。对两侧病变组织病理学结果不一致患者,依据主要病变侧病理分组(恶性肿瘤侧>良性肿瘤侧>非肿瘤性病变侧)。计算双侧病变的不对称指数,不对称指数=不一致性例数/(一致性例数+不一致性例数)×100%。
1.4 统计学方法 采用SPSS 16.0 软件进行数据分析。3 组患者的年龄以表示,并行组间单因素方差分析。超声、CT/MRI 对病变成分分析(囊性、囊实性、实性)结果,以及最终诊断正确的例数行χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 临床表现 237 例中囊性组146 例,囊实性组46 例,实性组45 例。囊性组平均年龄(37.5±10.7)岁,囊实性组(39.7±16.3)岁,实性组(53.9±12.6)岁,3组差异有统计学意义(F=30.9,P<0.001),但囊性与囊实性组间差异无统计学意义(P=0.372)。双侧卵巢原发恶性囊腺癌的血清CA125 为105~3 762 μg/L,平均(907.1±830.1)μg/L;双侧子宫内膜异位囊肿为36.6~296.9 μg/L,平均(114.9±62.9)μg/L,两者差异有统计学意义(t=22.3,P<0.001)。64.1%(152/237)的患者伴盆腔粘连,其中多为附件炎症、子宫内膜异位囊肿与囊腺癌患者(χ2=61.3,P<0.001)(表1)。
2.2 影像及病理对照(表1,2)76.8%(182/237)的患者双侧附件病变为良性,其中80.2%(146/182)为囊性(χ2=185.6,P<0.001)。良性病变中以子宫内膜异位性囊肿双侧发生最常见(χ2=61.7,P<0.001)。恶性病变中以囊腺癌双侧发生概率最高。双侧附件病理不一致性常见于主要病变为囊腺瘤、畸胎瘤和单纯性囊肿的病例(χ2=11.85,P=0.21)。
2.3 典型影像学表现 最常见的双侧附件一致性良性病变是子宫内膜异位囊肿,即巧克力囊肿,为“囊外囊”,MRI 可见典型的阴影征、点征(图1),可在输卵管、子宫、直肠表面、盆壁等部位呈多灶性分布。双侧输卵管扩张,外观呈腊肠样、纺锤样改变,内部皱襞呈齿轮或腰征(图2)。畸胎瘤含有特征性的脂肪和/或钙化成分,超声检查通过Rokitansky 结节和皮脂回声易诊断(图3)。囊腺瘤双侧发病较少见,以囊性成分为主,壁薄,分隔少(图4)。
最常见的双侧附件一致性的交界性及恶性病变包括原发性的囊腺癌及继发性的转移瘤。囊腺癌可表现为囊实性或实性,早期强化明显且退出较快、壁厚或者有不规则分隔(>3 mm),实性成分在MRI 上多表现为弥散受限(图5),另外瘤内出血、腹水、腹膜及淋巴结转移较多见。
2.4 CT/MRI 与超声诊断正确率比较 CT/MRI 对所有双侧附件病变的成分分析及最终诊断的正确率均较超声检查高(均P<0.05),成分分析正确率差异在囊性病变组略显著(χ2=9.7,P<0.05),最终诊断正确率差异在实性组最显著(χ2=29.9,P<0.001)(表1)。
3 讨论
本研究提示在双侧附件病变中良性囊性病变(子宫内膜异位囊肿)更常见,而恶性病变以原发性上皮源性囊腺癌相对多见。CT/MRI 诊断双侧附件病变成分的分析及最终的诊断正确率高于超声诊断。
首先,观察双侧病变的成分对于良恶性质的判断很重要。本研究中囊性病变均为良性病变,占所有双侧附件病变的61.6%(146/237)。双侧囊实性和实性病变以恶性病变常见,包括囊腺癌(39.6%,36/91)及转移瘤(15.4%,14/91)。反之,双侧病变影像上成分不一致则病理多不一致,如畸胎瘤、囊腺瘤,以及功能性囊肿、系膜囊肿的不对称指数较高,其中功能性囊肿[11]是本研究中不一致病变的主要原因,这可能与本研究少见病例样本量不足或临床手术选择有关。
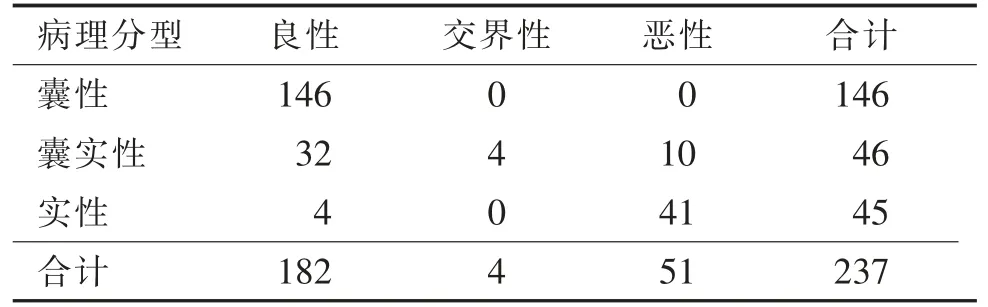
表2 3 组病理分型及影像表现组间分析 例
双侧发病的机制在不同病变并不相同。对于良性病变,子宫内膜异位囊肿随月经周期反复出血、破裂,常合并盆腔粘连而呈多灶分布[12-13]。本研究1 例子宫内膜异位囊肿经多次腹腔镜治疗病灶仍未完全消失。既往研究提示,12%~15%的畸胎瘤可发生在双侧卵巢,推测可能是一种生殖细胞综合征[14-15]。已有研究通过杂合性缺失和X 染色体失活技术证明双侧附件高级别浆液性交界性肿瘤是多中心起源的[16-17]。转移性肿瘤可通过血行或种植发生,包括Krukenberg 瘤、阑尾、胰腺和胆道来源的黏液性肿瘤[18-19],临床肿瘤病史是诊断转移的重要条件。另外,一些少见病变,如卵巢过度刺激综合征,其发生可能与体内激素水平的变化相关[20-21];原发性卵巢淋巴瘤发病率极低,以实性成分为主(图6),被认为与卵巢的淋巴样组织或畸胎瘤有关。
本研究中CT/MRI 的最终诊断准确率高于超声检查,尤其以实性病变组为著。MRI 对出血、积水/积脓、盆腔炎症的显示更佳,且实性成分的显示、强化方式及多种成像方法(如DWI)对良恶性质的鉴定有很大价值。超声对双侧附件病变,如子宫内膜异位囊肿和畸胎瘤的检出率也较高,但易受病变多灶、隐匿,以及盆腔粪石或气体的影响。
总之,良性子宫内膜异位囊肿及恶性上皮源性囊腺癌是女性盆腔双侧附件最常见的病变,并常伴血清CA125 水平不同程度升高,盆腔炎症、积液等背景对附件炎性病变、子宫内膜异位囊肿等的诊断也有提示作用。对于双侧附件,尤其是实性成分偏多的病变,CT/MRI 检查因软组织分辨力较高、成像视野范围大,可行后处理重建对比,以及通过对比剂增强扫描观察其血供情况而更占优势,育龄期女性的检查推荐盆腔MRI 检查。本研究中仍有不足之处:对病变的其他特征,如大小、壁和分隔、囊内结节及强化方式等未详细分析;使用对比剂行增强扫描可能是CT/MRI 诊断正确率高于超声的原因之一;双侧病变的研究应进一步提升至基因水平研究,如BRCA基因突变[18]或其他肿瘤家族史等。
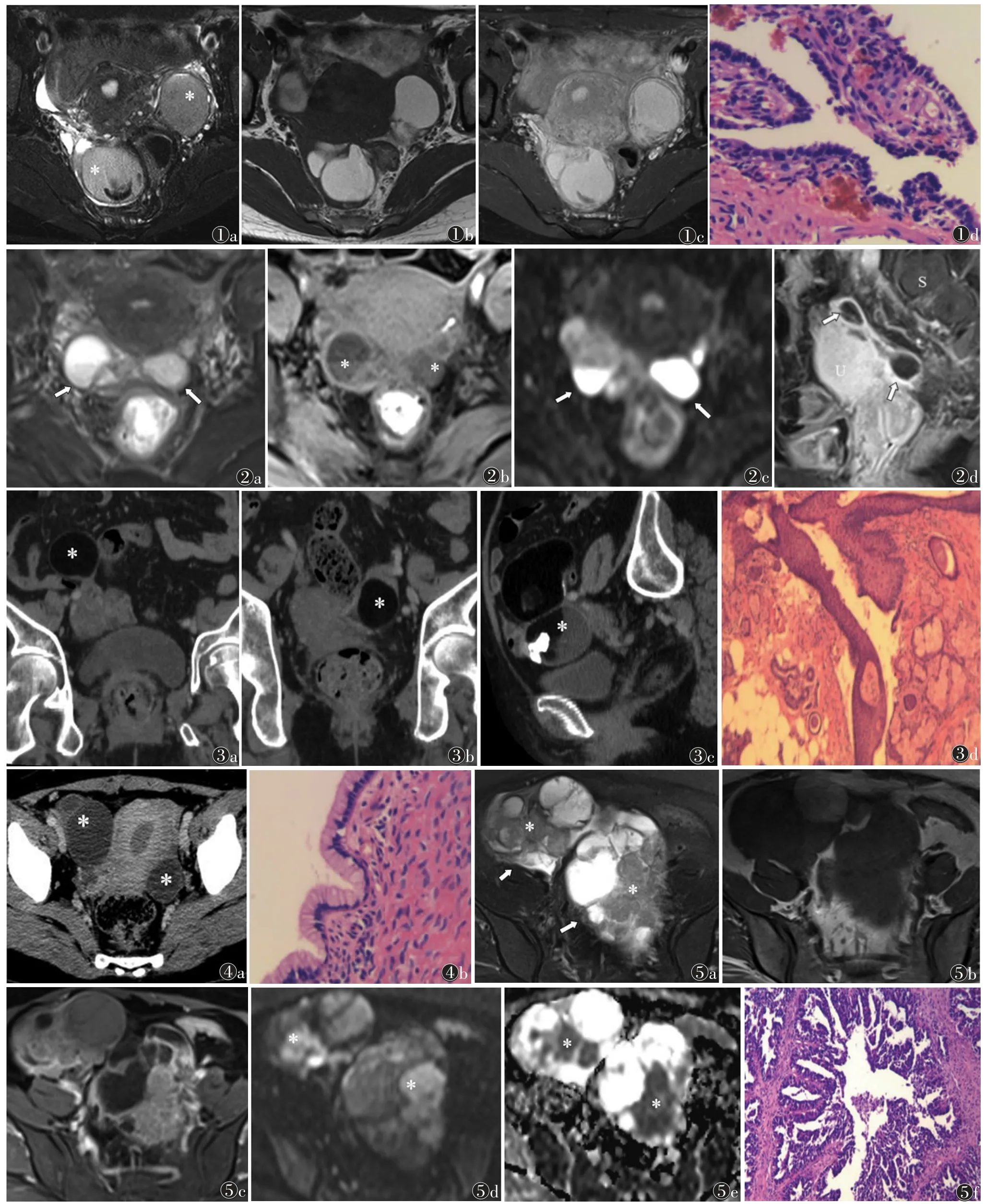
图1 24 岁,双侧附件子宫内膜异位性囊肿(*) 图1a T2WI 可见阴影征 图1b T1WI 呈高信号 图1c 增强扫描示囊壁稍厚且强化 图1d 病理示囊壁为子宫内膜上皮与基质,并见局灶性出血(HE,×200) 图2 50 岁,双侧输卵管积脓(*) 图2a T2WI 可见液-液平面(箭头) 图2b T1WI 呈低信号 图2c DWI 提示弥散明显受限 图2d 输卵管呈腊肠样管状结构(箭头),其内见不完全分隔,管壁较厚 图3 75 岁,双侧卵巢囊性畸胎瘤 图3a,3b CT 示病灶内成熟脂肪成分(*) 图3c 右侧病灶内见不规则偏心性钙化斑 图3d 病理示囊壁为鳞状上皮,并见脂肪空泡(HE,×100) 图4 34 岁,双侧卵巢黏液性囊腺瘤(*) 图4a CT 示病灶以囊性成分为主,其内见细分隔,囊壁局部稍增厚 图4b 病理示囊壁为单层富含黏液的柱状细胞(HE,×200) 图5 56 岁,双侧卵巢黏液性囊腺癌(*) 图5a T2WI 示病灶呈囊实性,囊壁及分隔不均匀增厚(箭头),局部呈结节样 图5b T1WI 呈等低信号 图5c 病灶实性成分明显强化 图5d 病灶实性成分弥散受限 图5e 实性成分ADC 值较低 图5f 病理示复杂乳头状腺体结构,高度多型性细胞(HE,×100)

图6 62 岁,双侧卵巢弥漫大B 细胞淋巴瘤(*) 图6a CT 平扫病灶以实性成分为主 图6b CT 增强扫描病灶呈轻中度强化 图6c T2WI呈不均质等、稍高信号 图6d 组织病理学显示含弥漫浸润的不典型大淋巴细胞(×100),免疫组化分析显示CD20(+),CD79a(+),CD3(-),CD10(-)

